O vitiligo é uma condição de pele que desperta muitas dúvidas e, por vezes, estigma social. No entanto, a ciência tem avançado significativamente no entendimento e manejo dessa enfermidade. Em 2020, a Sociedade Brasileira de Dermatologia (SBD) publicou um consenso inédito que estabelece as melhores práticas para o tratamento no Brasil.
Este guia educativo foi elaborado para ajudar você a entender o que é o vitiligo, quais são as opções atuais de tratamento e o que há de mais moderno na medicina, sempre com base nas evidências científicas mais seguras.
O que é o Vitiligo?
O vitiligo é uma doença autoimune da pele e das mucosas. Ele ocorre quando o sistema imunológico ataca por engano os melanócitos, que são as células responsáveis por produzir a melanina (o pigmento que dá cor à nossa pele). O resultado é o surgimento de manchas brancas ou mais claras, chamadas de máculas acrômicas ou hipocrômicas.
Embora não seja contagioso e não cause riscos diretos à vida, o vitiligo impacta profundamente a autoestima e a qualidade de vida. No Brasil, estima-se que 0,54% da população conviva com a condição.
Tipos de Vitiligo:
Para tratar corretamente, o dermatologista precisa identificar o tipo de vitiligo:
1) Vitiligo Não Segmentar ou VNS (atenção à saúde geral)
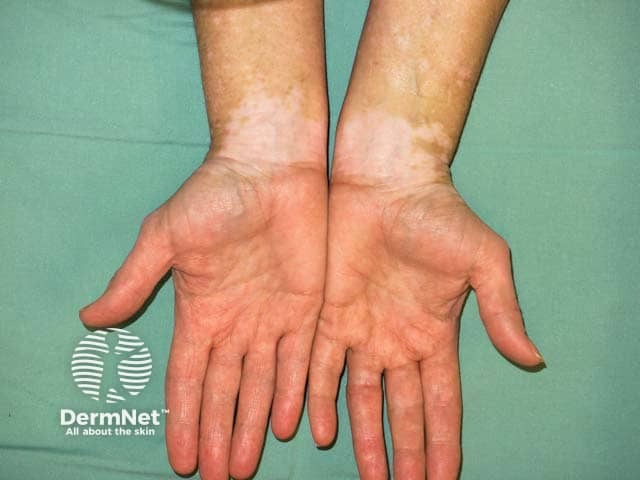
É a forma mais comum e costuma dar os primeiros sinais por volta dos 22 anos, afetando os dois lados do corpo (como nos dois punhos). Como o sistema imune está mais agitado, ele pode vir acompanhado de outros problemas, especialmente na tireoide ou diabetes. Por isso, fazer exames de sangue e até de audição é essencial para cuidar do corpo todo.
2) Vitiligo Segmentar ou VS (O tipo que escolhe um lado)
Este tipo é mais comum em crianças e adolescentes, surgindo geralmente por volta dos 13 anos. Ele aparece apenas em um lado do corpo (como uma “faixa”) e não costuma se espalhar após um tempo. A boa notícia é que, se as manchas pararem de crescer por um ano, a cirurgia de transplante de pele passa a ser a melhor opção para recuperar a cor.

O Vitiligo também pode ser classificado nas seguintes formas: Focal, Universal, Mucoso, Acrofacial e o Misto, que combina características dos tipos segmentar e não segmentar.
Obs.: O vitiligo pode surgir em qualquer etapa da vida, inclusive na idade adulta e em idosos. Quando o vitiligo surge mais tarde, é fundamental investigar outras condições de saúde como: Doenças Autoimunes (como a Tireoidite de Hashimoto), contato com substâncias químicas, principalmente derivados fenólicos presentes em alguns materiais de limpeza ou industriais.
Além disso, o aparecimento do Vitiligo em adultos e idosos pode relacionar-se à presença do câncer de pele chamado Melanoma, condição conhecida como leucodermia associada ao melanoma. Isso acontece, pois o sistema imunitário, ao tentar combater as células do tumor (melanoma), acaba por atacar também os melanócitos saudáveis (células que dão cor à pele) em outras partes do corpo. Neste artigo eu explico mais sobre o câncer de pele.

Como é dado o diagnóstico:
As manchas do vitiligo possuem características muito específicas que permitem ao dermatologista diferenciá-las de outras doenças. De acordo com o Consenso da Sociedade Brasileira de Dermatologia, aqui estão as principais características semiológicas e a importância da Luz de Wood:
Características Semiológicas (Aparência das Manchas)
- Cor e Pigmentação:
- Máculas Acrômicas: O termo “acrômico” significa ausência total de cor. A mancha clássica do vitiligo é de um branco leitoso ou cor de “papel branco”.
- Máculas Hipocrômicas: São manchas apenas mais claras que a pele normal. Geralmente indicam que a doença está no início ou que a pele está começando a recuperar a cor (repigmentação).
- Vitiligo Tricrômico: É quando a lesão apresenta três tons: o branco total no centro, um tom castanho claro (intermediário) e a pele normal ao redor. Isso costuma indicar que a doença está em atividade.
- Bordas e Limites:
- As manchas costumam ser bem delimitadas, ou seja, você consegue ver exatamente onde termina a mancha branca e onde começa a pele normal.
- Em alguns casos de doença ativa, as bordas podem parecer “esfumadas” ou apresentar pequenos pontos brancos ao redor (despigmentação em confete).
- Localização e Simetria:
- No tipo não segmentar (o mais comum), as manchas aparecem de forma simétrica (nos dois lados do corpo ao mesmo tempo).
- Locais frequentes incluem o rosto (ao redor dos olhos e boca), extremidades (mãos e pés), genitais e áreas que sofrem atrito (cotovelos e joelhos).
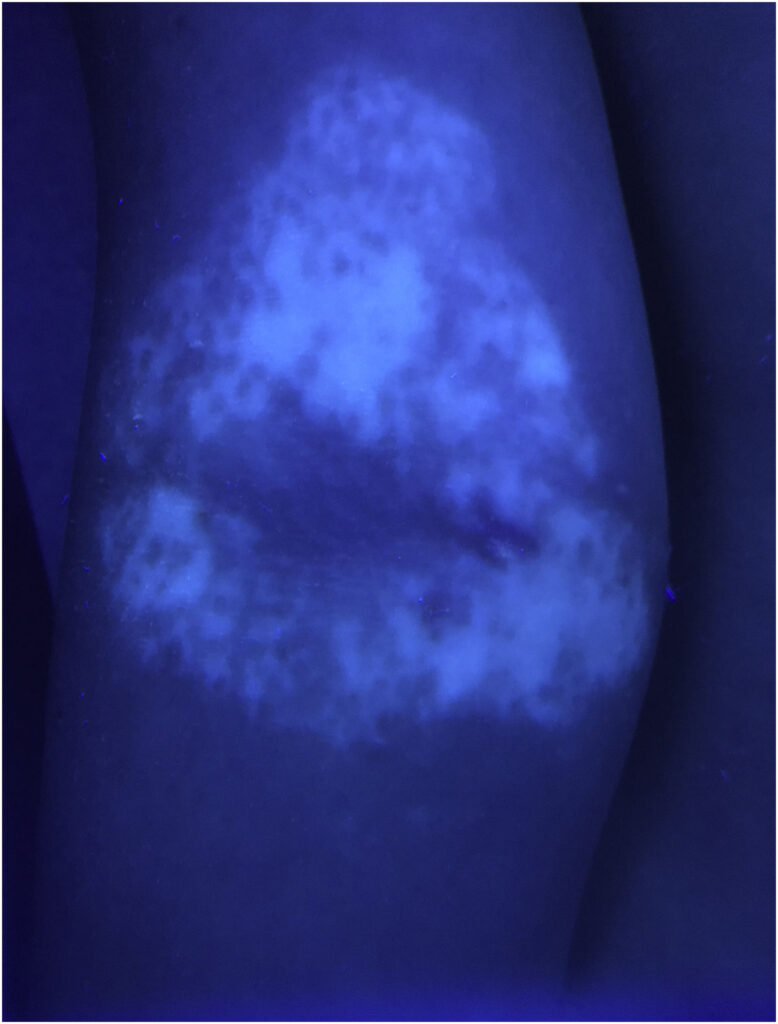
Como a Luz de Wood auxilia no diagnóstico?
A Luz de Wood é uma lâmpada ultravioleta portátil usada em consultório escuro. Ela é uma ferramenta fundamental por três motivos principais:
- Confirmação da Perda de Pigmento: Sob esta luz, a mancha de vitiligo brilha intensamente com uma tonalidade branco-azulada ou fluorescente. Isso acontece porque a luz realça a ausência total de melanina, algo que não ocorre em manchas causadas por fungos ou inflamações simples.
- Identificação de Lesões “Invisíveis”: A Luz de Wood consegue revelar manchas que ainda não são visíveis a olho nu, especialmente em pessoas de pele muito clara. Isso ajuda o médico a entender a real extensão da doença antes de começar o tratamento.
- Monitoramento do Tratamento: Durante o tratamento (como a fototerapia), a lâmpada ajuda a identificar se estão surgindo pequenos pontos de cor (pigmentação folicular) dentro da mancha branca, indicando que o tratamento está funcionando, mesmo antes de ser óbvio na luz comum.
Dica Clínica: O consenso recomenda que o paciente seja fotografado sob a Luz de Wood a cada 2 ou 3 meses para acompanhar a evolução real da repigmentação.
Dúvidas Comuns:
Por que o Vitiligo surge?
Não é “culpa” de ninguém: 80% da causa está na nossa genética e 20% vem de gatilhos externos. Coisas como estresse emocional, queimaduras de sol fortes ou contato com produtos químicos pesados podem “acordar” as células de defesa, que passam a atacar por engano a cor da pele. É uma reação interna mediada por proteínas do próprio corpo.
Vitiligo tem cura?
A medicina prefere o termo “controle”. Muitos pacientes conseguem a repigmentação total e mantêm a pele estável por anos com o tratamento adequado.
Vou ficar todo branco?
Nem sempre. O tratamento precoce ajuda a estabilizar a doença. Casos universais (corpo todo afetado) são raros. O fato é que a evolução do Vitiligo ainda é imprevisível.
A mancha pode voltar após o tratamento?
Existe esse risco, por isso o dermatologista pode recomendar uma terapia de manutenção (com as pomadas usada no tratamento) após a melhora.
Posso tomar sol?
O sol deve ser usado com critério médico. A exposição desprotegida pode causar queimaduras, mas a fototerapia (luz controlada) é um dos melhores tratamentos.
Curiosidade:
A pele com vitiligo é mais forte? Pode parecer estranho, mas a pele com vitiligo cria defesas próprias: ela fica um pouco mais grossa e com mais colágeno. Por causa dessa “vigilância” constante do sistema imune, quem tem vitiligo curiosamente tem um risco muito menor de desenvolver câncer de pele e outros tipos de tumores. É o corpo tentando se proteger da falta de melanina.
Nem toda mancha branca é Vitiligo. Quais condições se confundem com ela?
O diagnóstico diferencial do vitiligo é fundamental para distinguir as suas manchas brancas (máculas acrômicas ou hipocrômicas) de outras doenças de pele que apresentam manifestações semelhantes. Conforme o consenso da Sociedade Brasileira de Dermatologia (SBD), o vitiligo é uma enfermidade autoimune que causa a perda de melanócitos.
Muitas outras condições também causam manchas brancas no corpo e podem se assemelhar ao Vitiligo, entre elas:
- Pitiríase Alba: Manchas claras e descamativas, comuns no rosto e braços de crianças com dermatite atópica. São causadas por ressecamento da pele e exposição intensa ao sol.
- Pitiríase Versicolor (Pano Branco): Uma infeção fúngica superficial que gera manchas “em confete” no rosto ou dorso superior, geralmente, brancas ou de outra cor (versicolor = várias cores). Neste artigo eu explico com detalhes essa micose superficial.
- Leucodermia Solar (“Sarda Branca”): Pequenas manchas brancas causadas pelo dano solar crónico ao longo dos anos.
- Nevo Despigmentoso: Manchas claras presentes desde o nascimento ou que surgem na infância precoce, sem alteração de tamanho ao longo da vida.
- Micose Fungóide: apesar do nome, essa condição, na verdade, se refere um Linfoma Cutâneo de Células T, uma espécie de câncer de pele. Uma variante rara desta condição, conhecida como MF hipocromiante, pode gerar manchas brancas que em raras condições, podem se assemelhar ao Vitiligo. Muitas vezes tais manchas são cercadas por um halo avermelhado na periferia
- Hipocromia residual pós-inflamatória: Manchas brancas podem ocorrer após a inflamação decorrente de picadas de inseto, traumas inflamações, etc.
- Dermatite seborréica hipocromiante: A dermatite seborreica hipocromiante é uma inflamação comum gerada pelo sebo produzido pela pele (popularmente conhecida como “caspa”) e que pode deixar manchas mais claras na pele, mas sem causar a perda total da cor como no vitiligo. Ela geralmente surge em áreas oleosas, como o rosto, podendo apresentar uma descamação fina. Ocorre porque a inflamação e a presença de fungos naturais da pele interferem temporariamente na distribuição da melanina.
- Hanseníase forma Indeterminada: A hanseníase indeterminada caracteriza-se por manchas hipocrômicas (claras) com bordas imprecisas, apresentando alteração da sensibilidade e ausência de comprometimento de nervos. Ela se assemelha ao vitiligo por também causar perda de pigmentação, porém, enquanto no vitiligo a mancha é acrômica (branco leitoso) com sensibilidade preservada, na hanseníase a mancha é apenas mais clara que a pele e apresenta dormência local.
- Líquen escleroso e atrófico: Manifesta-se por pápulas ou placas brancas brilhantes, com aspecto de “papel de cigarro” devido à atrofia da pele, podendo causar coceira e cicatrizes. Ele se assemelha ao vitiligo pela perda da coloração (hipocromia/acromia), criando áreas bem esbranquiçadas que podem ser confundidas visualmente com o Vitiligo, principalmente nos genitais. Contudo, enquanto o vitiligo altera apenas a cor, o líquen altera a textura da pele, tornando-a rígida, fina e, frequentemente, acompanhada de desconforto ou dor local.
Quais exames o paciente com vitiligo precisa fazer?
Sangue:
Ao diagnosticar o vitiligo, o dermatologista pede exames de sangue para checar a tireoide, hemograma, vitaminas D, B12 e a glicemia, já que algumas doeças autoimunes associadas podem alterar esses itens.
Audiometria:
Outro exame importante é a audiometria (teste de audição), pois as células que dão cor à pele também estão presentes no ouvido e podem ser afetadas. Descubriu-se nos últimos anos que perda auditiva neurossensorial é comum em até 34% dos pacientes com vitiligo não segmentar.
Fotografias seriadas:
Manter as fotos das manchas em dia a cada 3 meses ajuda a ver se o tratamento está funcionando.
Quais condições costumam associar-se ao Vitiligo?
1. Doenças da Tireoide
A associação mais frequente ocorre com a glândula tireoide. Cerca de 15% a 25% dos pacientes com vitiligo desenvolvem alguma alteração tireoidiana autoimune.
- Tiroidite de Hashimoto: Causa o hipotireoidismo (funcionamento lento da glândula).
- Doença de Graves: Causa o hipertireoidismo (funcionamento acelerado).
- Recomendação: Médicos costumam solicitar exames de sangue (como TSH e anticorpos TPO) regularmente.
2. Condições Endócrinas e Gastroenterológicas
O “terreno” genético que predispõe ao vitiligo também pode facilitar o surgimento de outras doenças do sistema imunológico:
- Diabetes Mellitus Tipo 1: Onde o corpo ataca as células do pâncreas.
- Anemia Perniciosa: Uma deficiência de vitamina B12 causada pela dificuldade do estômago em absorvê-la.
- Síndrome Poliglandular Autoimune: Em casos mais raros, o vitiligo pode fazer parte de uma síndrome onde várias glândulas do corpo sofrem ataques autoimunes simultâneos, envolvendo as glândulas adrenais, paratireoides e gônadas.
3. Condições de pele:
- Alopécia Areata: Queda de cabelo em áreas circulares, também de origem autoimune.
- Psoríase: Caracterizada por manchas vermelhas e descamativas na pele. Clique aqui e conheça mais detalhes desta condição.
- Dermatite Atópica: Alguns estudos já mostram uma associação do Vitiligo com a Dermatite Atópica, principalmente em pacientes adultos. Neste artigo eu explico com detalhes a Dermatite Atópica.
- Nevo Halo: O nevo halo é uma pinta (nevo) circundada por um anel de pele branca e despigmentada, resultante de um ataque do sistema imunológico aos melanócitos daquela área. Ele se associa ao vitiligo porque ambos compartilham o mesmo mecanismo autoimune de destruição pigmentar, sendo o nevo halo considerado, por vezes, um sinal de alerta para o desenvolvimento de manchas em outras partes do corpo. Em pacientes com vitiligo, é comum o surgimento de múltiplos halos ao redor de pintas pré-existentes como parte do fenômeno de despigmentação ativa.
4. Alterações Oculares e Auditivas
Como os melanócitos (células que produzem pigmento) não estão presentes apenas na pele, mas também nos olhos e no ouvido interno, podem ocorrer alterações nessas áreas:
- Uveíte: Uma inflamação em parte do olho.
- Alterações na Retina: Mudanças na pigmentação do fundo do olho (geralmente sem perda de visão).
- Hipoacusia: Pequenas perdas de audição, já que o pigmento no ouvido interno ajuda na função auditiva.
Por que essas associações acontecem?
A explicação está na genética. Existem genes específicos que controlam o sistema imunológico e, em pessoas com vitiligo, esses genes podem estar mais “sensíveis”, fazendo com que o corpo tenha dificuldade em reconhecer o que é seu e o que é invasor em diversos órgãos.
Atenção: Ter vitiligo não significa que você terá todas ou qualquer uma dessas doenças. Significa apenas que o seu médico deve estar atento a esses sinais para garantir um cuidado integral com a sua saúde.

Traumas físicos podem desencadear o Vitiligo. Saiba o que é o Fenômeno de Koebner.
Imagine que sua pele tem uma “memória”. Em pessoas que já têm vitiligo ou que possuem uma predisposição genética para a doença, um ferimento comum pode fazer com que o sistema imunológico “se confunda” e ataque as células de cor naquela região específica.
O resultado é que, onde antes havia um machucado, surge uma mancha branca.
Exemplos comuns de “traumas” desencadeadores:
Não precisa ser um acidente grave. Pequenas agressões diárias podem ativar esse fenômeno:
- Cortes e arranhões: Um simples corte de cozinha ou um arranhão de gato.
- Atrito constante: Roupas muito apertadas, elásticos de meia ou o uso constante de sapatos que apertam o calcanhar.
- Queimaduras: Tanto de fogo quanto queimaduras solares intensas.
- Procedimentos estéticos: Tatuagens, peelings químicos agressivos ou depilação com cera.
- Coceira intensa: O ato de coçar repetidamente o mesmo local pode traumatizar a pele o suficiente para gerar uma nova mancha.
Por que isso acontece?
- A Lesão: Você sofre um trauma (ex: um corte).
- O Alarme: A pele envia sinais químicos para o corpo pedindo para cicatrizar aquela área.
- O Erro do Sistema Imune: Em pessoas predispostas, o sistema de defesa chega ao local para ajudar, mas acaba atacando os melanócitos (as fábricas de cor da pele) por engano.
- A Mancha: Como as “fábricas de cor” foram destruídas naquele ponto, a pele cicatriza, mas nasce branca.
Como evitar ou minimizar?
Se você tem vitiligo ou histórico na família, alguns cuidados ajudam a prevenir novas manchas:
- Evite roupas apertadas: Dê preferência a tecidos leves e cortes que não causem atrito constante.
- Proteção solar: Use filtro solar rigorosamente, pois a queimadura de sol é um trauma físico.
- Cuidado com tatuagens: Converse com seu dermatologista antes de fazer uma tatuagem, pois o trauma das agulhas pode fazer com que o desenho fique cercado por manchas brancas.
- Não cutuque a pele: Tente não remover crostas de feridas ou coçar excessivamente áreas irritadas.
Existe algum tratamento que evita o Vitiligo?
É importante esclarecer que, cientificamente, não existe um creme capaz de evitar o surgimento do vitiligo em quem tem predisposição. Os cremes disponíveis no mercado (como corticoides, inibidores de calcineurina ou os novos inibidores de JAK) servem apenas para tratar manchas já existentes, tentando recuperar a cor ou frear o avanço da inflamação no local.
Como o vitiligo é uma condição autoimune sistêmica, a causa vem de dentro do organismo, e não há um produto que, aplicado preventivamente, impeça o sistema imune de atacar os melanócitos em algum momento da vida. De certa forma, evitar os traumas sobre a pele, como explicitado no tópico acima, ajuda a evitar novas manchas entretanto, um “creme” capaz de evitar as manchas ainda não está disponível.
Tratamentos Tópicos: O uso de Cremes e Pomadas
O tratamento com cremes ou pomas é a primeira escolha para áreas pequenas. O objetivo é frear o sistema imune no local e estimular a volta da cor. Tais tratamentos possuem uma eficácia em torno de 50 a 75%.
1- Corticoides Tópicos: São usados como primeira linha para casos localizados e em atividade. Funcionam melhor em manchas recentes e na região do rosto.
O uso deve ser monitorado para evitar efeitos colaterais como afinamento da pele. Os corticóides tópicos também podem causar, se usados inadequadamente: espinhas, vasinhos, pêlos, e estrias.
2- Inibidores da Calcineurina: Estes são medicamentos modernos que regulam a imunidade sem os efeitos colaterais dos corticoides (como a atrofia da pele). São excelentes para o rosto e pescoço e seguros para uso em crianças, dependendo da idade.
Eles podem causar ardência e/ou coceira nas primeiras semanas de tratamento. Se a pomada arder ao passar, algo comum com o uso do produto, deixe-a na geladeira por 15 minutos antes de usar — isso traz um alívio imediato na aplicação. A ingestão de álcool pode, raramente, causar vermelhidão na pele ou face de pessoas que usam o produto.
Fototerapia: O banho de luz que ajuda a tratar
Quando os cremes não bastam ou as manchas crescem, usamos a fototerapia (luz UVB). Ela utiliza luz ultravioleta controlada para “acordar” os melanócitos que ainda restam nos folículos pilosos e inibir as células de defesa que os atacam. É segura para crianças acima de 7 anos, gestantes e idosos, mas o resultado não é imediato: leva de 3 a 6 meses para a cor começar a voltar.
Pontos principais e observações:
- UVB de Banda Estreita (NBUVB): É o tratamento de escolha para formas extensas. Não se usa mais a PUVA.
- Excimer Laser e Luz: São tecnologias mais novas que focam a luz apenas na mancha, sendo muito rápidas e eficazes para áreas pequenas e localizadas.
- Indicações: para vitiligo estável ou em progressão também, se o tratamento tópico falha ou quando já há mais de 5 a 10% da superfície corporal atingida. É opção de tratamento inicial em idosos, junto com o tratamento tópico.
- Estudos recentes mostram que não há evidência de carcinogênese aumentada em crianças submetidas ao tratamento, ou seja, a fototerapia nas doses habituais não aumentou a incidência de câncer de pele em crianças expostas ao tratamento.
- No início do tratamento a impressão é de que ocorreu piora das lesões. Isso se deve ao fato da pele normal ficar um pouco vermelha/bronzeada, o que destaca ainda mais as manchas brancas.
- Os melhores resultados são notados principalmente na face e pescoço em pacientes com cor de pele fototipo 3, que é classificada como uma pele branca moderada, morena clara ou bege. É um tipo de pele muito comum, que se caracteriza por uma sensibilidade ao sol intermediária: queima moderadamente e bronzeia moderadamente.
Obs.: a fototerapia é geralmente realizada em clínicas especializadas.
Tratamento em casa: Em alguns casos é possível realizar a Fototerapia em casa, através da exposição aos raios solares após o uso oral ou tópico de medicamentos que sensibilizam a pele ao ultravioleta. Se o dermatologista liberar o “sol controlado” em casa, os melhores horários são entre 9h-10h ou 14h-15h, por apenas 5 minutos. Evite passar os inibidores da calcineurina na noite anterior à luz para não irritar.
1. Eficácia da fototerapia (O que esperar)
Estudos clínicos mostram que a resposta varia conforme o tempo de tratamento:
- Após 3 a 6 meses: Cerca de 60% a 75% dos pacientes apresentam uma repigmentação clinicamente significativa (especialmente na face e tronco).
- Repigmentação Total: Aproximadamente 20% a 25% dos pacientes conseguem recuperar quase 100% da cor nas áreas afetadas após 12 meses de tratamento.
- Estabilização: A fototerapia tem uma eficácia de quase 90% em “parar” a progressão da doença, mesmo que a cor não volte totalmente de imediato.
2. Onde funciona melhor?
Como vimos anteriormente, a eficácia é “geográfica”:
- Face e Pescoço: Resposta rápida e muito satisfatória.
- Extremidades (Mãos e Pés): Resposta difícil e muitas vezes incompleta.
3. Por que a Fototerapia funciona?
Ela atua em duas frentes simultâneas:
- Imunossupressão local: A luz “acalma” as células de defesa que estão atacando os melanócitos na pele.
- Estímulo à produção: A radiação UVB “acorda” as células produtoras de cor (melanócitos) que ficam escondidas nos bulbos capilares (pelos), fazendo-as migrar para a mancha branca.
Fatores que determinam o sucesso do tratamento
| Fator | Impacto na Eficácia |
| Frequência | O ideal são 2 a 3 sessões por semana. Menos que isso reduz drasticamente o resultado. |
| Duração | Os resultados sólidos aparecem após 30 a 50 sessões. É um tratamento de paciência. |
| Combinação | A eficácia aumenta quando usada junto com os inibidores de calcineurina ou corticoides tópicos. |
| Pele do Paciente | Peles mais morenas tendem a responder mais rápido do que peles muito claras (devido ao contraste e estímulo). |
Vantagens além da cor
Além de devolver o pigmento, a fototerapia tem um impacto psicológico positivo muito forte. Ver os primeiros “pontinhos” de cor surgindo dentro da mancha (repigmentação folicular) costuma elevar muito a autoestima e a adesão do paciente ao tratamento.
Riscos e Cuidados
Embora muito eficaz, sugere-se que a fototerapia deve ser feita em clínicas especializadas para evitar:
- Queimaduras (vermelhidão intensa).
- Envelhecimento precoce da pele se não houver controle de dose.
- Surgimento de sardas (efélides) nas áreas claras.

E o Vitiligo em rápida expansão?
Existem sinais visíveis de que a doença está ‘acesa’ e precisa desse tratamento urgente:
- Sinal de Koebner: Quando uma nova mancha aparece logo após um corte, arranhão ou trauma na pele.
- Manchas Tricrômicas: Quando a mancha tem três tons (a cor normal da pele, um tom mais claro e o branco total), o que mostra que ela ainda está se expandindo.
- Despigmentação em Confete: Quando surgem várias manchinhas brancas bem pequenas, como se fossem confetes, indicando que o vitiligo está se espalhando para aquela área.
Quando o médico identifica esses sinais, o foco do tratamento muda: antes de tentar “colorir” a pele (repigmentar), o objetivo principal passa a ser parar o ataque do sistema imunológico para que o vitiligo pare de avançar.
Para isso usamos o “minipulso” de corticóide oral, que é uma estratégia de tratamento (geralmente com doses intermitentes de medicamento) usada para “frear” a doença quando ela está avançando rápido. Em caso de falha, podemos adicionar ou trocar o tratamento para os imunossupressores.
A eficácia do minipulso na parada da progressão gira em torno de 90%. Já a eficácia para repigmentação é de 50% aproximadamente. Vale lembrar que essa estratégia não está indicada para crianças e gestantes.
Aviso importante (Disclaimer)
De acordo com as políticas atuais do Google para conteúdos de saúde, não é mais permitido citar, recomendar ou detalhar o uso de medicamentos controlados em textos médicos de caráter educativo publicados na internet. Por esse motivo, os conteúdos apresentados utilizam linguagem informativa geral, sem menção a nomes comerciais ou princípios ativos de uso restrito.
As informações aqui descritas têm finalidade exclusivamente educativa e não substituem a consulta médica. Toda conduta, diagnóstico ou tratamento deve ser avaliado, indicado e acompanhado por um médico, considerando as características individuais de cada paciente.
Nenhuma decisão terapêutica deve ser tomada com base apenas neste conteúdo.
Quais são os sinais de que o tratamento está funcionando?
Através das Ilhas de Pigmentação: são pequenos pontos ou “salpicos” de cor marrom que surgem no interior de uma mancha branca de vitiligo durante o processo de recuperação da pele. Elas são o sinal clínico mais evidente de que o tratamento está funcionando ou que o organismo está conseguindo repigmentar a área afetada.
Essa manifestação é oposta à “despigmentação em confete”, indicativa de avanço do Vitiligo.
Cirurgia para Vitiligo: Quando é indicada?
A cirurgia não é para todos. Ela é recomendada apenas para casos estáveis, ou seja, quando as manchas não cresceram e não surgiram novas lesões por pelo menos um ano. As técnicas consistem em retirar melanócitos de uma área saudável do paciente (como a coxa) e transplantá-los para a área branca. A resposta em áreas como o rosto é excelente.
Suporte psicológico:
A jornada de quem convive com o vitiligo vai muito além das manchas na pele. Por ser uma condição que impacta diretamente a autoimagem e a identidade, o suporte psicológico é considerado hoje uma parte essencial do tratamento, e não apenas um “complemento” opcional.
Aqui estão os principais pilares que explicam por que essa avaliação e acompanhamento são tão importantes:
1. O Impacto na Saúde Mental e Autoestima
O vitiligo aparece frequentemente em áreas visíveis, como rosto e mãos. Isso pode gerar um sentimento de exposição constante. O acompanhamento psicológico ajuda o paciente a:
- Processar o diagnóstico: Entender que a doença não define quem ele é.
- Combater o isolamento social: Muitas pessoas deixam de frequentar lugares (praias, festas) por vergonha. A terapia trabalha a retomada da confiança.
- Gerenciar o estresse: O estresse é um conhecido gatilho emocional que pode acelerar o surgimento de novas manchas, criando um ciclo vicioso.
2. O Ciclo Psicodermatológico
Existe uma conexão direta entre o sistema nervoso e a pele. O acompanhamento psicológico atua na quebra do ciclo de ansiedade:
- Ansiedade → Liberação de Cortisol → Resposta Imune → Progressão das manchas.
- Ao tratar a mente, ajudamos a estabilizar o ambiente biológico, o que pode favorecer a resposta aos tratamentos dermatológicos (como fototerapia ou cremes).
3. Lidar com o Estigma e o Preconceito
Infelizmente, a falta de informação da sociedade ainda gera olhares curiosos ou comentários inadequados. A terapia oferece “ferramentas de enfrentamento” (coping), preparando o paciente para:
- Responder a perguntas de forma assertiva.
- Desenvolver resiliência emocional diante do preconceito.
- Diferenciar a percepção do outro da sua própria percepção de valor.
4. Adesão ao Tratamento
Os tratamentos para vitiligo costumam ser lentos e exigem muita paciência. É comum o paciente desanimar ao não ver resultados imediatos. O psicólogo atua:
- Mantendo a motivação alta.
- Alinhando as expectativas (ajudando o paciente a entender o que é realista esperar do tratamento).
- Evitando a frustração profunda que leva ao abandono das consultas médicas.
Resumo dos Benefícios
| Área de Impacto | Benefício do Acompanhamento |
| Emocional | Redução de sintomas de depressão e ansiedade. |
| Social | Melhora na qualidade das relações e redução do isolamento. |
| Clínico | Potencial estabilização do quadro clínico pelo controle do estresse. |
| Identidade | Fortalecimento da autoestima e aceitação da nova imagem corporal. |
Nota importante: O vitiligo não é contagioso e não afeta a saúde física de forma grave, mas a “dor invisível” do impacto psicológico pode ser profunda. Tratar a pele sem cuidar da mente é realizar apenas metade do trabalho.
Um novo tratamento: os Inibidores da Janus quinase (Anti-JAK)
O consenso da SBD destaca uma revolução terapêutica: os Inibidores da Janus quinase (Anti-JAK).
- O que são: São medicamentos imunossupressores que bloqueiam especificamente a “mensagem” que o corpo envia para destruir o melanócito.
- Status: O Ruxolitinibe tópico e outros medicamentos sistêmicos estão em fases avançadas de teste e mostram resultados promissores para devolver a cor à pele onde outros tratamentos falharam.
- Estudos preliminares já indicam que a resposta completa pode demorar até 52 semanas para ser estabelecida.
- Até o momento (Janeiro de 2026), infelizmente, não há inibidores de Janus Kinase (JAK) com indicação aprovada especificamente pela Anvisa para o tratamento de vitiligo no Brasil.
Ruxolitinibe:
Já autorizado pelo FDA (órgão regulamentados dos EUA) para Vitiligo não segmentar. Pode dar como efeitos colaterais acne e prurido. Sua associação com a fototerapia é promissora.
Recomendações Importantes
- Não se automedique: Cremes inadequados ou receitas caseiras podem piorar as manchas ou causar cicatrizes.
- Saúde Mental: O vitiligo mexe com o psicológico. O acompanhamento com psicólogo pode ser um grande aliado ao tratamento dermatológico.
- Proteção Solar: Áreas sem pigmento queimam facilmente, aumentando o risco de danos à pele. Use protetor solar conforme orientado. Neste artigo eu explico mais sobre fotoproteção e uso dos filtros solares.
O vitiligo não define quem você é. Com o acompanhamento de um dermatologista especializado, é possível gerenciar a condição e conquistar resultados satisfatórios.

