A psoríase é uma doença inflamatória crônica na qual o ciclo de renovação das células da pele ocorre de forma acelerada, formando placas avermelhadas e descamações prateadas. Embora apareça frequentemente em cotovelos e joelhos, ela também pode ocorrer nas unhas e couro cabeludo, muitas vezes sendo confundida com caspa persistente devido à coceira e ao desprendimento de escamas.
Para formas leves, o tratamento costuma ser feito com pomadas hidratantes, corticoides tópicos ou derivados da vitamina D que ajudam a acalmar a região. Já nos casos graves, quando as lesões cobrem grandes áreas do corpo, utilizamos medicamentos sistêmicos ou os modernos biológicos, que agem diretamente no sistema imunológico. Entender que a psoríase não é contagiosa e que existem protocolos avançados é o primeiro passo para o controle total dos sintomas. A combinação de cuidados locais e acompanhamento médico permite que o paciente recupere a qualidade de vida e a saúde da pele de forma duradoura.
Este artigo mergulha no protocolo clínico oficial do Ministério da Saúde e Consenso de Psoríase da Sociedade Brasileira de Dermatologia para revelar 7 fatos surpreendentes sobre a psoríase. Prepare-se para mudar sua perspectiva sobre uma condição que afeta milhões de pessoas e entender por que seu tratamento exige um cuidado integral com a saúde física e mental.
Leia mais sobre a definição da Psoríase, suas manifestações clínicas e doenças que podem se confundir com ela em: O que é Psoríase? Como ela se Manifesta na Pele? Com o que ela pode ser Confundida?
Pontos Principais

1. Não é apenas uma doença de pele. É uma condição sistêmica complexa
Psoríase: O que é?
A definição oficial do Ministério da Saúde classifica a psoríase como uma “doença sistêmica inflamatória crônica”. Isso significa que a inflamação que causa as lesões na pele não está contida ali; ela reverbera por todo o organismo. Essa inflamação generalizada não é aleatória; como veremos, é o resultado direto do próprio sistema imunológico do corpo atacando tecidos saudáveis — uma batalha que começa no sistema imune, mas tem consequências para o corpo inteiro.
Isso abre a porta para uma série de outras condições de saúde, conhecidas como comorbidades. A lista de problemas associados é extensa e inclui:
- Alcoolismo
- Depressão
- Obesidade
- Diabetes melito
- Hipertensão arterial
- Síndrome plurimetabólica
- Colite
- Artrite reumatoide
Além disso, o protocolo aponta que pacientes com psoríase têm um risco aumentado, embora pequeno, para o desenvolvimento de câncer de pele não melanoma, linfoma e câncer de pulmão. A gravidade do impacto da doença é tão profunda que o documento destaca um fato alarmante:
Há evidências de que o prejuízo físico e mental é comparável ou maior do que o experimentado por pacientes de outras doenças crônicas, como câncer, artrite, hipertensão arterial sistêmica, cardiopatias, diabete melito e depressão.
Essa revelação é transformadora. A lista de comorbidades não é uma coincidência, mas uma consequência direta da inflamação sistêmica que define a psoríase. Condições como doenças cardíacas, diabetes e artrite estão, elas mesmas, ligadas à inflamação crônica. Isso muda a percepção da psoríase de um problema dermatológico para uma questão central de saúde, exigindo uma abordagem médica que olhe para o corpo como um todo interligado.
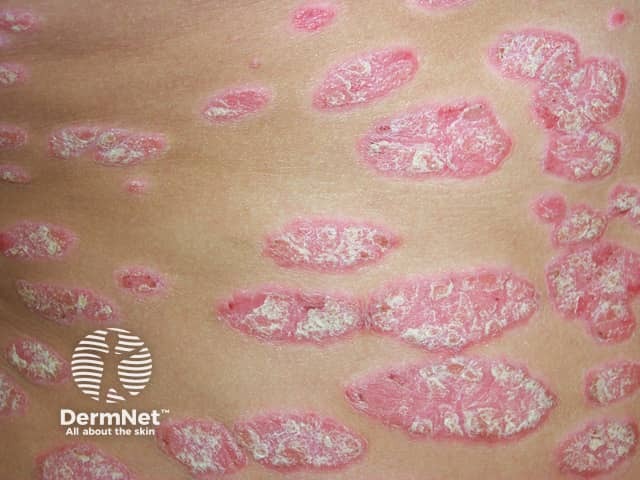
2. O impacto na saúde mental e na qualidade de vida é imenso
A batalha contra a psoríase não é travada apenas na pele, mas também na mente. O documento do Ministério da Saúde é claro ao afirmar que a condição está associada a um risco elevado de comorbidades psiquiátricas, como ansiedade, depressão e até ideações suicidas.
O impacto se estende a áreas íntimas da vida. Um dado impressionante revela que o prejuízo na vida sexual dos pacientes pode chegar a 71% dos casos. A conexão entre a saúde mental e a condição da pele é tão forte que o protocolo aponta um fato fascinante: o tratamento da depressão pode trazer benefícios clínicos diretos no controle da psoríase, o que reforça a importância de terapias de suporte, como a psicoterapia.
Isso nos mostra que o cuidado com a saúde mental não é um complemento, mas uma parte crucial e inseparável do tratamento eficaz da psoríase. Tratar as lesões visíveis e ignorar o sofrimento invisível é tratar apenas metade do problema. A saúde da pele e a saúde da mente estão intrinsecamente ligadas, e a abordagem terapêutica mais eficaz é aquela que reconhece e cuida de ambas simultaneamente.
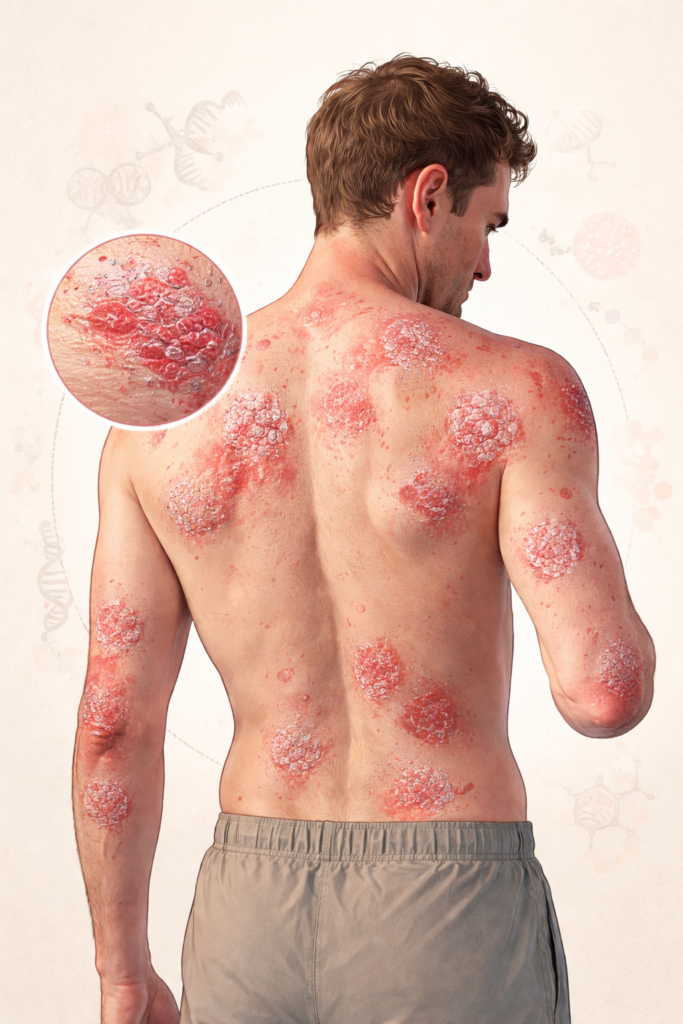
3. A genética tem um papel surpreendentemente forte e mensurável
A ideia de que a psoríase “vem de família” é conhecida, mas a força dessa conexão genética, descrita no protocolo, é surpreendente. A herança é poligênica, o que significa que múltiplos genes estão envolvidos, mas os números mostram um risco estatístico claro e mensurável:
- O risco de desenvolver psoríase é de 20% se um dos pais é afetado.
- Esse risco salta para 75% se ambos os pais são afetados.
- Em gêmeos homozigóticos (idênticos), se um deles é afetado, há um risco de 55% de o outro também desenvolver a doença.
Essas poderosas estatísticas mudam a narrativa da psoríase de um infortúnio aleatório para uma herança genética previsível, embora não garantida. Esse conhecimento capacita as famílias a serem mais vigilantes e proativas, transformando a maneira como abordam tanto o diagnóstico quanto o monitoramento da saúde a longo prazo.
4. Gatilhos comuns podem ser coisas do seu dia a dia (O que mais ataca a psoríase)
E se os gatilhos para uma doença crônica grave não fossem patógenos exóticos, mas itens encontrados em seu armário de remédios ou mudanças no clima? Para quem tem psoríase, essa é uma realidade diária. O protocolo clínico lista uma série de fatores desencadeantes que podem surpreender muitos pacientes:
- Clima frio: O ressecamento e a falta de sol podem piorar as lesões.
- Infecções: Infecções por estreptococo e até mesmo o HIV podem iniciar ou agravar a doença.
- Estresse: O fator emocional é um gatilho bem documentado.
- Fármacos comuns: Esta é talvez a lista mais contraintuitiva. Medicamentos amplamente utilizados para outras condições podem piorar a psoríase, incluindo:
- Bloqueadores adrenérgicos
- Lítio
- Anti-inflamatórios não esteroides
- Inibidores da enzima conversora de angiotensina
A presença de medicamentos tão comuns nesta lista destaca a complexidade do manejo da psoríase. Isso muda a visão de que o tratamento é responsabilidade apenas do dermatologista. É vital haver uma comunicação aberta e integrada entre o paciente e todos os médicos envolvidos em seu cuidado, garantindo que o tratamento de uma condição não acabe, inadvertidamente, agravando outra.
5. A causa raiz: uma batalha do sistema imunológico.
Por décadas, cientistas viram a psoríase através de uma lente estreita, acreditando que a doença era causada simplesmente pelo aumento da proliferação de queratinócitos – as células que formam a camada mais externa da pele. Era vista como um problema de “produção excessiva de pele”. Mas uma descoberta na década de 1980 virou esse entendimento de cabeça para baixo.
Hoje, a ciência entende que a proliferação celular é apenas o sintoma, não a causa. O protocolo esclarece que a visão moderna classifica a psoríase como uma doença autoimune. A descoberta fundamental foi que “células T ativadas estavam envolvidas de maneira dominante na iniciação e manutenção da psoríase”. Em outras palavras, o próprio sistema imunológico do paciente ataca erroneamente as células saudáveis da pele, desencadeando a inflamação e a rápida multiplicação celular.
Essa mudança de paradigma é revolucionária. Ela redirecionou completamente o foco do tratamento. Em vez de apenas aplicar terapias na superfície da pele, os casos mais graves agora são manejados com terapias que atuam na raiz do problema: o sistema imunológico hiperativo. Essa compreensão transformou a psoríase de uma condição da pele para uma condição do sistema imune.
6. As lesões na pele podem ser um aviso para problemas articulares futuros
As placas na pele podem ser mais do que um sintoma presente; elas podem ser um sinal de alerta para o futuro. Existe uma forte conexão entre a psoríase e uma condição chamada artrite psoriática, uma doença inflamatória que afeta as articulações. Os dados do protocolo são claros e reveladores:
- Cerca de 20% a 30% dos pacientes com psoríase irão desenvolver artrite psoriática.
- Em aproximadamente 84% dos pacientes que desenvolvem a artrite, as lesões cutâneas aparecem, em média, 12 anos antes dos sintomas articulares.
Esta visão de longo prazo reformula as lesões cutâneas não apenas como um problema atual a ser tratado, mas como uma mensagem crítica do corpo sobre uma potencial batalha futura. Isso reforça que o manejo da psoríase é uma maratona, não uma corrida de curta distância, exigindo uma parceria com uma equipe médica que olhe para além da pele e anos à frente no futuro.
A Psoríase Pode Ocorrer no Couro Cabeludo?
A psoríase pode se manifestar no couro cabeludo. Ela se manifesta através de placas avermelhadas cobertas por escamas esbranquiçadas ou prateadas e pode afetar toda a área capilar ou surgir em focos isolados, ultrapassando muitas vezes a linha da testa e da nuca. Embora lembre a dermatite seborreica, suas lesões costumam ser mais espessas, secas e persistentes ao toque. O quadro frequentemente causa coceira e descamação intensa, mas não costuma provocar a queda definitiva dos fios.
Leia mais sobre a Psoríase no Couro Cabeludo em: Psoríase no Couro Cabeludo: Como Acabar Com Ela? O Que a Provoca? Quais São os Melhores Tratamentos? Como Diferenciá-la da Dermatite?
Leia mais sobre queda de cabelo nas mulheres em: Alopecia Feminina: Entenda os Principais Tipos, Causas e Tratamentos para a Queda de Cabelo nas Mulheres.

7. Biológicos revolucionaram o tratamento da Psoríase
Biológicos são medicamentos injetáveis ou infusões que bloqueiam alvos específicos da resposta imune (citocinas ou seus receptores). Nas últimas duas décadas transformaram o prognóstico de pacientes com psoríase moderada a grave, oferecendo taxas altas de eliminação das lesões (PASI 90 / PASI 100), traduzindo, atingem melhora de 90 a 100% das lesões.
Os imunobiológicos também permitiram um melhor controle de outras doenças imunomediadas, como a Dermatite Atópica, Hidradenite e Urticária Crônica Espontânea.
Leia mais sobre a Urticária em: Desvendando a urticária: 6 pontos-chave para compreender melhor essa doença e seus melhores tratamentos.
Leia mais sobre a Hidradenite em: Hidradenite: aprenda tudo sobre esta condição, incluindo 5 diferenças com os furúnculos.
Leia mais sobre a Dermatite Atópica em: Dermatite Atópica tem cura? Conheça 11 pilares para entender e controlar o problema.
Principais Classes de imunobiológicos para Psoríase
Anti-TNF
Pioneiros; ainda úteis, especialmente em casos com comorbidades.
Anti-IL-12/23
Bloqueia IL-12 e IL-23. Possuem maior meia vida.
Anti-IL-17
Ação rápida e potente. Alta eficácia.
Anti-IL-17A/F
Atua bloqueando IL-17A e IL-17F, com resultados muito expressivos em clareamento completo em estudos clínicos.
Anti-IL-23
Forte eficácia e perfil de segurança muito favorável.
Como Escolher um Biológico para Psoríase?
A escolha depende de:
- Gravidade da doença e áreas afetadas (ex.: placa extensa, couro cabeludo, unhas);
- Presença de artrite psoriásica;
- História de respostas a tratamentos anteriores;
- Comorbidades e risco infeccioso;
- Preferência do paciente e logística (via subcutânea, infusão, intervalos de dose).
Segurança — O que Monitorar
Biológicos
Monitorar risco infeccioso (história de tuberculose latente, hepatites), vacinar adequadamente antes do início quando possível, vigiar sinais de infecção durante o tratamento.
Conclusão: Um Novo Olhar Sobre a Psoríase
Como vimos, a psoríase é muito mais do que uma questão de pele. É uma doença sistêmica, complexa e multissistêmica, com raízes na genética e no sistema imunológico, e com impactos profundos na saúde física e mental. As lesões visíveis são apenas a ponta de um iceberg que exige atenção e cuidado integral.
Ao entendermos a verdadeira profundidade da psoríase, abandonamos estigmas e abrimos caminho para um apoio mais eficaz e humano. A pergunta que fica é: como podemos, enquanto sociedade, usar esse conhecimento para oferecer um suporte mais empático e completo aos milhões que vivem com a condição?

