Esta guia educativo completo sobre Onicomicose, popularmente conhecida como micose de unha, foi elaborado com base em artigos dos Anais Brasileiros de Dermatologia da Sociedade Brasileira de Dermatologia (SBD) e em evidências científicas atualizadas. Vamos abordar o diagnóstico (através do exame dermatológico e micológico), formas de contágio e transmissão, como e em quanto tempo atingimos a cura.
Pontos Principais
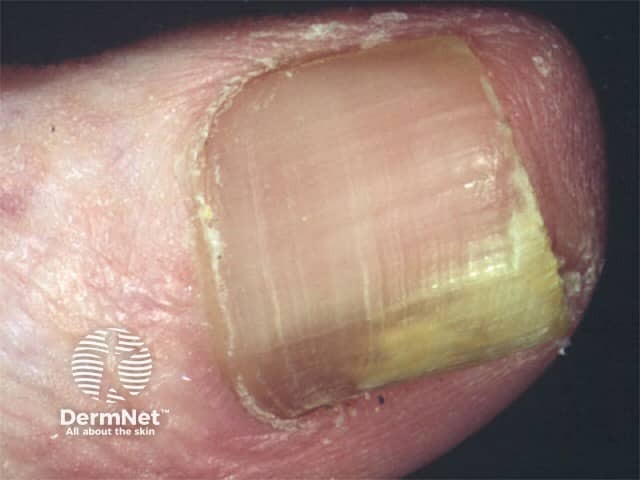
O que é a Onicomicose? (Definição)
A onicomicose é uma infecção das unhas, principalmente nos pés, causada por fungos microscópicos. É uma das doenças de pele (dermatoses) mais frequentes no mundo, com uma prevalência que varia entre 7% e 10% da população geral.
Embora muitos a vejam apenas como um problema estético, a onicomicose é uma condição médica que responde por 15% a 40% de todas as alterações que ocorrem nas unhas. Ela pode afetar tanto as mãos quanto os pés, embora seja muito mais comum nas unhas dos pés devido ao ambiente úmido e fechado dos calçados e crescimento mais lento dessas unhas em relação às das mãos.
Porque a micose de unha é mais comum em adultos e idosos?
A prevalência da onicomicose aumenta significativamente com o envelhecimento, tornando-se uma das condições ungueais mais comuns na terceira idade. Enquanto em crianças a incidência é inferior a 1%, estima-se que em adultos acima de 60 anos a taxa suba para 30%, podendo chegar a 60% em indivíduos com mais de 70 anos e até 80% daqueles com mais de 80 anos de idade.
Por que o risco aumenta com a idade?
Essa progressão não é por acaso; ela ocorre devido a uma combinação de mudanças biológicas e o acúmulo de fatores de risco ao longo da vida:
- Crescimento mais lento da unha: Com o passar dos anos, a velocidade de renovação da lâmina ungueal diminui (cerca de 0,5% ao ano após os 25 anos). Isso dá aos fungos mais tempo para se estabelecerem e colonizarem a unha antes que ela cresça.
- Problemas circulatórios: A redução do fluxo sanguíneo nas extremidades dificulta a chegada de nutrientes e células de defesa ao leito ungueal, tornando o ambiente mais vulnerável.
- Sistema imunológico fragilizado: O enfraquecimento natural das defesas do corpo (imunossenescência) reduz a capacidade de combater infecções oportunistas.
- Comorbidades: Condições comuns em idosos, como diabetes mellitus e doenças vasculares periféricas, alteram a saúde dos tecidos e facilitam a invasão fúngica.
- Traumas acumulados: O uso prolongado de calçados inadequados e microtraumas repetitivos criam “portas de entrada” permanentes na unha.
- Dificuldade de realizar o autocuidado: como cortar as unhas corretamente, também contribui para a persistência da infecção em idosos.

Causas e Formas de Contágio
A infecção ocorre quando fungos conseguem penetrar na unha ou na pele ao redor dela através de pequenas fissuras ou traumas. Os principais agentes causadores são5:
- Dermatófitos: Os maiores responsáveis pela maioria dos casos.
- Leveduras: Frequentemente associada às infecções das unhas das mãos (especialmente o gênero Candida).
- Fungos Filamentosos Não Dermatófitos: Fungos ambientais que têm ganhado destaque nos últimos anos.
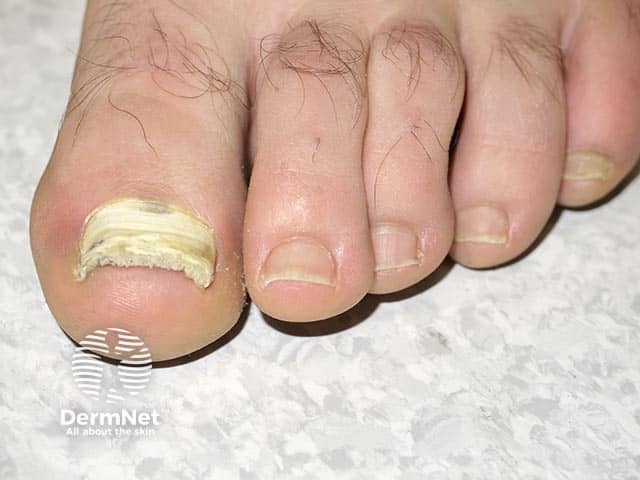
Como se pega a micose de unha?
Os fungos estão presentes em toda parte. O contágio geralmente ocorre em locais úmidos e quentes, onde as pessoas andam descalças, como:
- Piscinas e vestiários de academias, chuveiros públicos e saunas.
- Natureza: terra, areia, vegetais, folhas.
- Uso compartilhado de objetos de higiene (alicates, lixas e tesouras) sem a devida esterilização.
- Animais: cães e gatos, por exemplo.
- Outras pessoas infectadas portadoras de micose.
Tipos Clínicos da Onicomicose
A aparência da unha infectada varia conforme o modo como o fungo entra e se espalha. As principais classificações são:
- Onicomicose Subungueal Distal e Lateral: É a forma mais comum. O fungo entra pela borda livre (ponta) ou lateral da unha, deixando-a amarelada ou esbranquiçada e com acúmulo de “farelo” (ceratose) por baixo.
- Onicomicose Superficial Branca: Surgem manchas brancas opacas na superfície da lâmina da unha.
- Onicomicose Proximal Subungueal: A mancha clara aparece perto da cutícula (matriz ungueal). É mais rara e pode estar associada a condições de baixa imunidade.
- Onicomicose Distrófica Total: É o estágio avançado, onde toda a estrutura da unha está destruída, grossa e quebradiça.
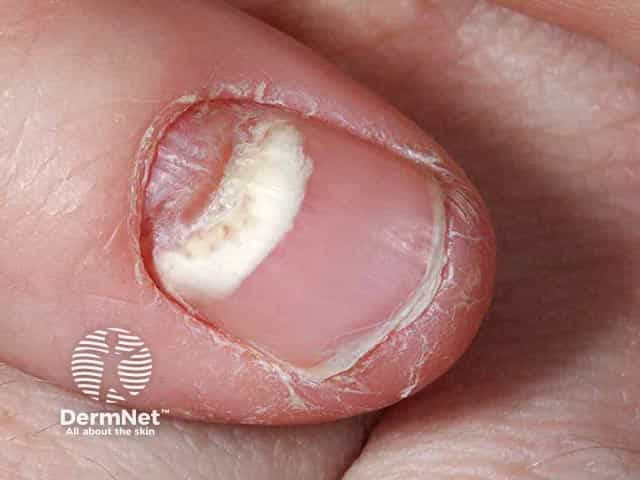
Diagnóstico: Por que não basta “olhar”?
Um erro comum é iniciar o tratamento sem um diagnóstico médico. Nem tudo que amarela ou engrossa a unha é micose. O diagnóstico de certeza não é clínico, ou seja, exige exames laboratoriais.
O Exame Micológico:
Para garantir o sucesso do tratamento, o dermatologista solicita:
- Exame Micológico Direto: Onde o material coletado da unha é analisado no microscópio para confirmar a presença de fungos. Possui sensibilidade geralmente maior que a cultura no diagnóstico da onicomicose.
- Cultura: O material é colocado em um meio para o fungo crescer, permitindo identificar exatamente qual espécie está causando a infecção.
- Clipping ungueal: é um método diagnóstico que consiste na coleta de um fragmento da borda livre da unha (geralmente com pelo menos 5 mm de comprimento) para análise laboratorial. Diferente do raspado tradicional, ele utiliza um corte da própria lâmina ungueal afetada.
Preparo para o exame micológico:
- 15 dias sem remédios: Pare de usar antifúngicos (pomadas ou comprimidos) duas semanas antes.
- 3 dias sem esmalte: As unhas devem estar totalmente limpas de esmalte ou base.
- 1 dia sem cremes: Não use hidratantes na área afetada desde o dia anterior.
- No dia da coleta: Lave apenas com água e sabão; não use talco ou pomada.
- Alimentação: Pode comer normalmente, pois o exame não exige jejum.
- Unhas: Não cortar as unhas na semana do exame. O laboratório fará o raspado da parte afetada (borda livre ou parte interna da unha).
Meu exame micológico veio negativo: posso descartar a micose?
Infelizmente não! É fundamental compreender que um resultado negativo no exame micológico não é garantia de que a infecção não exista. Na medicina, chamamos isso de falso-negativo, e ele pode ocorrer por diversos fatores técnicos ou biológicos.
Por que o exame pode falhar?
- Coleta Insuficiente: O fungo muitas vezes está localizado na parte mais profunda da unha (leito ungueal). Se a coleta for superficial, o material pode conter apenas queratina morta, sem microrganismos viáveis.
- Uso Recente de Medicamentos: O uso de esmaltes terapêuticos ou antifúngicos orais, mesmo que interrompidos poucos dias antes, pode inibir o crescimento do fungo em laboratório.
- Distribuição Irregular: Os fungos não se espalham de forma homogênea. É possível coletar uma amostra de uma área da unha onde o fungo não está presente naquele momento.
- Viabilidade do Fungo: Às vezes, as estruturas fúngicas estão presentes (podem ser vistas no microscópio), mas não crescem na cultura (exame micológico de cultura) por serem de difícil cultivo ou estarem “dormentes”.
O que fazer após um resultado negativo?
Quando os sintomas clínicos são muito claros (unha amarelada, grossa ou esfarelando), o dermatologista geralmente adota as seguintes estratégias:
- Repetir a coleta: Uma nova amostra pode capturar o fungo que “escapou” na primeira vez. Recomenda-se a realização de até 3 exames micológico para comprovar a presença do fungo.
- Solicitar o Clipping Ungueal: Como explicado anteriormente, a análise histopatológica do corte da unha é mais sensível.
- Avaliar diagnósticos diferenciais: Investigar se não se trata de psoríase, líquen plano ou traumas mecânicos ou químicos.
Importante: O diagnóstico de onicomicose é um “quebra-cabeça” que une o exame físico, a história do paciente e os resultados laboratoriais.

Usando o Dermatoscópio para dar o diagnóstico: a Onicoscopia.
O que o médico vê no exame da unha? Para identificar a micose, o dermatologista pode usar um aparelho de aumento chamado dermatoscópio. Através dele, é possível enxergar padrões típicos da infecção, como o aspecto de “muro desabando” ou “aurora boreal”, onicólise (descolamento) “espiculado” que indicam a presença de fungos. Vale lembrar que os fungos dermatófitos são os grandes vilões, sendo responsáveis por 60 a 90% dos casos de micose de unha
Diagnóstico Diferencial
Muitas doenças mimetizam a micose de unha. Entre as principais estão a psoríase ungueal, traumas repetitivos por calçados, líquen plano e até o melanoma subungueal (um tipo de câncer de pele). Neste artigo eu explico mais sobre a psoríase ungueal:
E se eu não tratar? (Complicações)
A onicomicose não tratada pode evoluir para:
- Dor crônica ao caminhar ou usar sapatos.
- Paroníquia (Unheiro): Infecção dolorosa da pele ao redor da unha.
- Porta de entrada para bactérias: Em diabéticos, pacientes com insuficiência venosa crônica (pernas inchadas com varizes e manchas) ou idosos, a micose pode facilitar o surgimento de erisipela ou celulite infecciosa nas pernas1616.
Tratamentos e Eficácia
O tratamento é demorado porque depende do crescimento da unha nova, que leva de 6 meses (mãos) a 12 meses (pés). As opções são:
Terapia Tópica (Esmaltes e Soluções)
Indicada para casos leves, quando a matriz da unha não foi afetada. É usado principalmente quando o paciente não pode tomar comprimidos por problemas de saúde. Ele também serve como um reforço poderoso quando usado com a medicação oral, ajudando na limpeza da unha e, o mais importante, evitando que a infecção retorne após o término do tratamento principal.
- Amorolfina 5%: Uso semanal, com alta penetração na unha
- Ciclopirox 8%: Geralmente de uso diário ou três vezes por semana.
- Lixamento: É essencial lixar a superfície da unha semanalmente para que o remédio penetre melhor.
Terapia Sistêmica (Comprimidos). Quando usar remédios em comprimido?
O tratamento via oral (comprimidos) é indicado quando a micose atinge áreas mais difíceis, como a raiz da unha ou mais de 50% da sua superfície. Também é a escolha quando quatro ou mais unhas estão doentes ou se a unha estiver muito grossa (acima de 2mm). Nesses casos, apenas os cremes e esmaltes não conseguem penetrar o suficiente para eliminar o fungo. Os medicamentos mais usados são:
- Terbinafina: Considerada muito eficaz e segura, com ação fungicida (mata o fungo).
- Itraconazol e Fluconazol: Fungistáticos que impedem o crescimento do fungo.
- Cuidados: Exigem exames de sangue prévios para avaliar a função do fígado (hepatotoxicidade).
Terapia Combinada
Muitas vezes, a união do esmalte com o comprimido apresenta as maiores taxas de cura e reduz o tempo de tratamento.
Consigo tratar a micose rapidamente?
Infelizmente, o tratamento da onicomicose é conhecido por ser um processo lento e que exige muita paciência. Isso acontece porque o medicamento precisa eliminar o fungo enquanto a unha cresce totalmente, e as unhas (especialmente as dos pés) crescem devagar. Dependendo da gravidade, a recuperação total pode levar de seis meses a um ano. Interromper o uso dos remédios antes do tempo, mesmo quando a aparência parece ter melhorado, é o erro mais comum e pode fazer com que a infecção retorne ainda mais resistente.
Quando é necessário remover a unha?
A retirada da unha (avulsão) não é feita por estética, mas sim por necessidade médica em casos específicos e raros.Em desuso devido ao risco de lesão da matriz da unha, ela é indicada quando o paciente sente muita dor, se houver infecção na carne ao redor (unheiro), ou se a unha estiver muito grossa e com mais de 75% da sua extensão comprometida. Essa medida ajuda a limpar o local e permite que os remédios cheguem melhor à raiz.
Quando dizemos que a unha “está curada” do fungo?
Para entender quando uma micose de unha está realmente curada, é preciso separar a aparência da unha da presença real do fungo. A cura completa é um “aperto de mãos” entre dois critérios diferentes:
1. Cura Clínica
A cura clínica é o que você enxerga a olho nu. Ela acontece quando a unha doente é totalmente substituída por uma unha nova, saudável e com aspecto normal (sem manchas, descamações ou engrossamento). Como as unhas dos pés crescem devagar, esse processo pode levar de 9 a 12 meses. No entanto, o fato de a unha parecer bonita não significa, necessariamente, que o fungo foi eliminado.
2. Cura Micológica
Este é o critério invisível e o mais importante para evitar que a micose volte. A cura micológica é confirmada apenas por exames de laboratório (como o exame direto e a cultura). Neles, o especialista coleta uma amostra da queratina da unha para verificar se ainda existem fungos vivos ou esporos (“sementes” do fungo) ali.
Por que os dois são necessários?
Muitas vezes, a pessoa para o tratamento assim que a unha recupera a aparência normal (cura clínica). Porém, se ainda houver fungos microscópicos no local (falta da cura micológica), a infecção retornará em pouco tempo. A cura real só é declarada quando:
- A unha está visualmente recuperada.
- Os exames laboratoriais dão resultado negativo.
Cuidados essenciais no dia a dia
O sucesso do tratamento da micose não depende apenas de remédios, mas de hábitos simples. É fundamental usar calçados arejados sempre que possível para evitar a umidade que os fungos adoram. Além disso, após o banho, seque muito bem entre os dedos usando uma toalha exclusiva para os pés ou até um secador de cabelo, garantindo que a área fique totalmente seca.

O Papel do Podólogo no Tratamento
O podólogo é um aliado fundamental do dermatologista. O auxílio profissional inclui:
- Debastamento (Limpeza): A remoção mecânica da parte grossa e morta da unha diminui a carga de fungos e facilita a entrada dos remédios tópicos.
- Corte correto: Previne unhas encravadas que podem inflamar durante o processo de cura.
- Orientações de higiene: Auxilia no cuidado diário e na manutenção da saúde dos pés.
Como evitar que a micose volte?
Mesmo após a unha parecer curada, o fungo ainda pode estar por perto, por isso a prevenção é necessária. Os médicos recomendam aplicar o esmalte terapêutico duas vezes por mês durante 6 meses ou manter o uso da Terbinafina por mais um mês após a confirmação da cura. Além disso, o uso da Biotina pode ser um aliado para fortalecer a nova unha que está crescendo
Dúvidas Comuns dos Pacientes
Remédios caseiros funcionam?
Não há evidência científica de que vinagre ou água sanitária curem onicomicose. Pelo contrário, podem causar queimaduras químicas e irritações graves na pele.
Posso pintar a unha durante o tratamento?
Esmaltes comuns formam uma barreira que impede o remédio de penetrar. O ideal é usar apenas o esmalte terapêutico prescrito pelo médico ou seguir a orientação específica do seu dermatologista.
Conclusão e Dicas de Prevenção
O sucesso contra a onicomicose exige paciência e disciplina. Para evitar o contágio.
- Não compartilhe alicates ou lixas.
- Mantenha os pés sempre secos, inclusive entre os dedos.
- Prefira meias de algodão.
- Ao notar qualquer alteração, procure um dermatologista.

