A hidradenite supurativa é uma doença inflamatória crônica da pele que provoca caroços dolorosos, nódulos e abscessos recorrentes, principalmente nas axilas, virilhas, nádegas e abaixo das mamas. Muitas pessoas confundem essas lesões com furúnculos, já que podem drenar pus e deixar cicatrizes, mas na realidade tratam-se de condições diferentes. A hidradenite ocorre por uma inflamação persistente dos folículos pilosos em áreas de atrito e suor, podendo evoluir com crises repetidas ao longo do tempo. Isso gera dúvidas frequentes: por que a doença aparece? existe cura? quais são os tratamentos disponíveis?
Neste guia, baseado no Consenso da Sociedade Brasileira de Dermatologia (SBD), você vai entender o que é a hidradenite, quais são suas principais causas, como ela é tratada e quais são as diferenças mais importantes entre essa doença e os furúnculos.
Pontos Principais

O que é a Hidradenite Supurativa?
A Hidradenite Supurativa é uma doença inflamatória crônica, não contagiosa, que afeta o folículo piloso (onde nasce o pelo). Ela se caracteriza pelo surgimento de nódulos (caroços), abscessos e fístulas ou túneis (canais sob a pele) em áreas ricas em glândulas apócrinas, como axilas, mamas, virilhas e nádegas.
Embora o nome sugira uma infecção, a HS não é causada por falta de higiene. Trata-se de uma resposta imunológica exagerada do corpo que leva à oclusão (entupimento) do folículo, causando inflamação profunda e, em casos avançados, cicatrizes graves.
Quais as Diferenças Entre Furúnculo e Hidradenite?
Uma das maiores dificuldades no tratamento da HS é o atraso no diagnóstico, que chega a levar, em média, 7 anos. Isso acontece porque a doença é constantemente confundida com furúnculos. Aprender a diferenciar é crucial:
O Furúnculo
- Causa: Infecção bacteriana (geralmente por Staphylococcus aureus).
- Frequência: Ocorre de forma isolada e esporádica.
- Comportamento: Geralmente “amadurece”, drena o pus e cura-se completamente em poucos dias.
- Localização: Pode ocorrer em qualquer lugar do corpo com pelos.
A Hidradenite Supurativa
- Causa: Inflamação crônica do folículo (não é primariamente infecciosa).
- Frequência: É recorrente. Os nódulos aparecem e reaparecem nos mesmos locais por meses ou anos.
- Comportamento: Os nódulos podem se interligar por “túneis” (fístulas) debaixo da pele. Mesmo após drenar, a inflamação costuma voltar.
- Localização: Áreas de dobras (axilas, virilhas, região perianal, sob as mamas).
- Sinais de Alerta: Presença de cravos (comedões) na mesma região e cicatrizes profundas.
Resumo: Se você tem “furúnculos” que aparecem várias vezes no mesmo lugar, procure um dermatologista. É muito provável que seja Hidradenite.
O que pode ser confundido com hidradenite?
É preciso distinguir a HS de condições como Crohn cutâneo, linfogranuloma venéreo, cistos e foliculite.
Leia mais sobre a Foliculite em: Foliculite: O que é? Quais são os tipos? Como Tratar? É Contagioso?
Diagnóstico
O diagnóstico de HS é essencialmente clínico, baseado na recorrência das lesões. Considera-se um caso confirmado quando o paciente apresenta pelo menos dois episódios de nódulos, abscessos ou túneis em locais típicos dentro de um período de seis meses.
Atualmente a ultrassonografia tem sido usado para auxílio ao diagnóstico já que alterações típicas da Hidradenite são encontradas nesse exame.
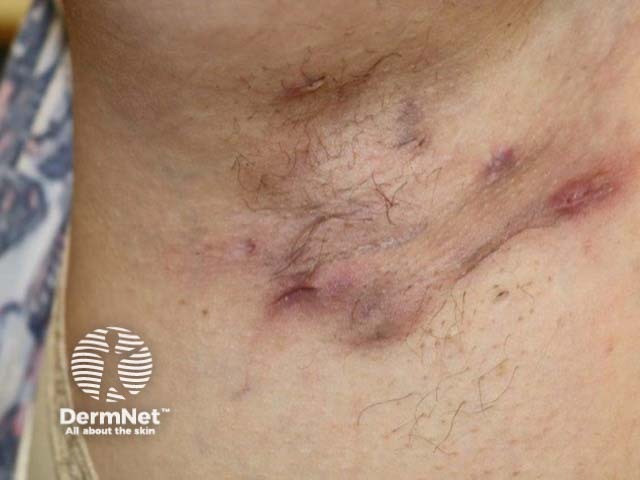
Com a progressão, formam-se abscessos que rompem e drenam secreção, podendo criar túneis sob a pele e odores desagradáveis na região.
O processo recorrente resulta em cicatrizes fibróticas e endurecidas, que podem limitar a amplitude de movimento e escurecer a pele da axila.
Quais são os Tipos Clínicos de Hidradenite?
Essa classificação de Boer separa a hidradenite supurativa (HS) em quatro tipos, dependendo de como as feridas aparecem e o que as causa. Aqui está uma versão bem simples:
Os 4 Tipos de Hidradenite (Classificação de Boer e colaboradores)
1. Tipo Comum (Regular): 76% dos pacientes.
É a forma clássica que a maioria das pessoas conhece.
- Como é: Aparecem caroços dolorosos (nódulos), abscessos que soltam secreção e “túneis” debaixo da pele.
- Onde: Acontece naquelas dobras do corpo onde a pele encosta na pele, como axilas, virilhas e embaixo das mamas.
2. Tipo por Atrito (Furunculoide Friccional): 10% dos pacientes.
Esse tipo está muito ligado ao peso e ao movimento.
- Como é: Surgem lesões que parecem furúnculos em lugares onde a roupa aperta ou a pele raspa muito.
- Onde: É comum na barriga (na altura da cintura ou do cinto).
- O motivo: Aqui, o trauma mecânico (o ato de esfregar ou apertar) é o que “ativa” a doença naquela região.
3. Tipo Cicatrizante (Foliculite com Cicatrizes): 7% dos pacientes.
Aqui, o problema parece mais uma inflamação dos pelinhos.
- Como é: O paciente tem muitas inflamações repetidas nos poros (foliculite) que acabam deixando cicatrizes.
- Diferença: Não forma tantos túneis profundos ou abscessos gigantes como o tipo comum, mas a pele fica bem marcada pelas cicatrizes.
4. Tipo Grave (Conglobata): 6% dos pacientes.
É a forma mais agressiva e extensa da doença.
- Como é: É um quadro pesado, onde vários abscessos se juntam formando grandes feridas abertas e túneis conectados por baixo da pele, causando bastante destruição do tecido. Geralmente surge na face e ao redor dos ouvidos de homens jovens, sem histófia familiar positiva para Hidradenite. As lesões são muito semelhantes com as de acne e não respondem de maneira satisfatória ao tratamento com os Derivados da Vitamina A. Costuma também associar-se a artrite.
- Curiosidade: Geralmente vem acompanhada de outros problemas de pele, como uma acne muito forte nas costas, cistos no cóccix e inflamações no couro cabeludo.
Resumindo: Essa classificação ajuda os médicos a entenderem se o problema da pessoa é causado mais pela genética (tipo comum), pelo peso e atrito (tipo friccional), pela inflamação dos poros (cicatrizante) ou se é um quadro sistêmico mais severo (conglobata).
Quais exames de imagem são solicitados para avaliar a Hidradenite?
O uso de ultrassonografia (USES) é exame muito usado para avaliação dos casos. A ressonância magnética (RNM) é crucial em casos graves, principalmente nas regiões íntimas. Em cerca de 80% das vezes, esses exames alteram o estadiamento clínico para cima, revelando túneis não detectados no toque. Isso permite um planejamento cirúrgico muito mais preciso e eficaz, delimitando a real extensão da doença.
Quando a ultrassonografia deve ser feita?
Ela está indicada sempre que desejamos obter o real estadiamento da doença. Além disso, ela é solicitada na 1ª consulta para avaliação da Hidradenite; após 2 meses de tratamento com o antibiótico; após 1,3 e 6m de tratamento com o biológico; antes e após 6 meses da cirurgia para Hidradenite.

O que provoca a hidradenite?
A ciência moderna, conforme o Consenso Brasileiro, entende que a HS surge em pessoas com predisposição genética. O processo começa com o entupimento do poro do pelo. Esse “tampão” faz com que o folículo se dilate e acabe rompendo internamente.
Quando ele rompe sob a pele, o conteúdo (queratina e bactérias naturais da pele) cai no tecido vizinho, e o corpo reage como se houvesse um corpo estranho, gerando uma inflamação intensa e dolorosa.
A hidradenite é transmissível? Ela é uma DST?
Não, a hidradenite supurativa não é contagiosa. Ela é uma doença inflamatória crônica que ocorre por uma obstrução nos folículos pilosos, e não por falta de higiene ou infecção por vírus e bactérias de outras pessoas.
Você não “pega” nem transmite a condição pelo contato físico, compartilhamento de objetos ou roupas. O problema está ligado a fatores genéticos, hormonais e do sistema imunológico da própria pessoa. Por isso, não há motivo para estigma: o tratamento foca em controlar a inflamação e evitar novas lesões.
Epidemiologia (em quem ela ocorre?)
A hidradenite supurativa (HS) é uma doença inflamatória de distribuição universal, com dados epidemiológicos específicos tanto a nível global quanto no cenário brasileiro:
- Prevalência Global: Estima-se que a doença afete entre 1% a 4% da população mundial.
- Prevalência no Brasil: No Brasil, a prevalência é inferior à média global, estimada em 0,41%.
- Este dado baseia-se num estudo que envolveu entrevistas com mais de 17.000 habitantes em 87 municípios brasileiros.
- Não foram observadas diferenças significativas de prevalência entre as diversas regiões do país.
- Distribuição por Faixa Etária (Brasil):
- Adolescentes: É o grupo mais afetado, com uma prevalência de 0,57%.
- Adultos: Apresentam uma prevalência de 0,47%.
- Crianças: A ocorrência é rara neste grupo, sendo inferior a 0,03%.
- Perfil do Paciente:
- A doença surge habitualmente após a puberdade.
- Existe um predomínio de casos em mulheres.
- Estudos indicam que os esteroides sexuais podem influenciar a evolução da doença, que frequentemente apresenta agravamento no período perimenstrual.

Fatores de Risco e Gatilhos. O que piora a Hidradenite?
Existem dois fatores principais que, embora não causem a doença sozinhos, são gatilhos potentes que agravam os quadros:
- Tabagismo: O cigarro é o principal fator ambiental. Ele altera a imunidade da pele e favorece o entupimento dos poros.
- Obesidade: O excesso de peso aumenta o atrito nas dobras da pele e gera um estado inflamatório no corpo todo, piorando a HS.
- Fatores Hormonais: Muitas mulheres relatam piora no período pré-menstrual, indicando uma sensibilidade a variações hormonais.
- Atrito: O atrito mecânico nas áreas de dobras cutâneas facilita a ruptura do folículo piloso já obstruído, espalhando a inflamação para a derme profunda. Esse processo é agravado pelo excesso de pele na obesidade e pelo uso de roupas apertadas, favorecendo o surgimento de novos nódulos e túneis.
A Hidradenite costuma associar-se a outras condições
A Hidradenite Supurativa (HS) não é uma condição isolada, mas faz parte de um grupo de doenças dermatológicas que compartilham o mesmo mecanismo de origem: a obstrução do folículo piloso. Esse conjunto de doenças é conhecido como Tríade ou Tétrade de Oclusão Folicular.
Essa associação ocorre porque todas essas condições apresentam a mesma falha inicial — o entupimento do poro, seguido de inflamação e ruptura do folículo.
As doenças que compõem esse grupo são:
- Hidradenite Supurativa: Inflamação crônica em áreas de dobras (axilas e virilhas).
- Acne Conglobata: Uma forma grave de acne com nódulos e abscessos interligados. Neste artigo eu explico sobre os diversos graus de acne.
- Celulite Dissecante do Couro Cabeludo: Formação de abscessos e túneis dolorosos no couro cabeludo que levam à queda definitiva de cabelo (alopecia cicatricial).
- Cisto Pilonidal: Inflamação e infecção crônica na região do sulco interglúteo (acima do cóccix).
Por que isso é importante?
Quando um paciente apresenta HS, o médico deve investigar a presença dessas outras condições. A ocorrência simultânea dessas doenças confirma que o paciente possui uma forte predisposição genética à oclusão folicular exacerbada.
Quais outras condições podem associar-se à Hidradenite?
A HS pode estar associada a doenças inflamatórias intestinais e apresentar fenômenos de patergia ou pioderma gangrenoso concomitante, exigindo uma visão sistêmica do paciente. O médico deve sempre questionar o paciente sobre queixas articulares e sintomas intestinais, especialmente em formas perianais da doença.
A hidradenite pode estar vinculada a outras condições genéticas e inflamatórias mais raras, além da oclusão folicular. Entre elas destacam-se o câncer de pele não melanoma, a Síndrome KID, a Doença de Dowling-Degos, anemias crônicas e a Doença de Behçet, reforçando a necessidade de um acompanhamento dermatológico rigoroso e contínuo.
Classificação da Gravidade
IHS4:
De acordo com o Consenso da Sociedade Brasileira de Dermatologia, a IHS4 (International Hidradenitis Suppurativa Severity Score System) é uma ferramenta de pontuação dinâmica e validada, desenvolvida para avaliar a gravidade da Hidradenite Supurativa de forma mais precisa do que a classificação de Hurley (que é estática e foca em danos cicatriciais).
A classificação funciona através de um sistema de pontos baseado na contagem das lesões no momento do exame físico. O cálculo é feito da seguinte forma:
- Nódulos: Cada nódulo soma 1 ponto.
- Abscessos: Cada abscesso soma 2 pontos.
- Túneis (fístulas): Cada túnel drenante ou não soma 4 pontos.
Após a soma total dos pontos, a gravidade é classificada em três níveis:
- HS Leve: Até 3 pontos.
- HS Moderada: De 4 a 10 pontos.
- HS Grave: 11 pontos ou mais.
A grande vantagem da IHS4 é que ela permite ao dermatologista monitorar a resposta ao tratamento de forma objetiva: se o número de nódulos ou abscessos diminui, a pontuação cai, indicando que a terapia está a funcionar, algo que a escala de Hurley não consegue demonstrar com tanta clareza.
Estágios de Hurley
Para definir o tratamento, os dermatologistas também utilizam a escala de Hurley:
- Estágio I: Formação de nódulos ou abscessos isolados, sem túneis ou cicatrizes extensas.
- Estágio II: Abscessos recorrentes com formação de túneis (fístulas) e cicatrizes, mas ainda com áreas de pele saudável entre as lesões.
- Estágio III: Envolvimento difuso de uma área inteira (como toda a axila), com múltiplos túneis interligados e abscessos.
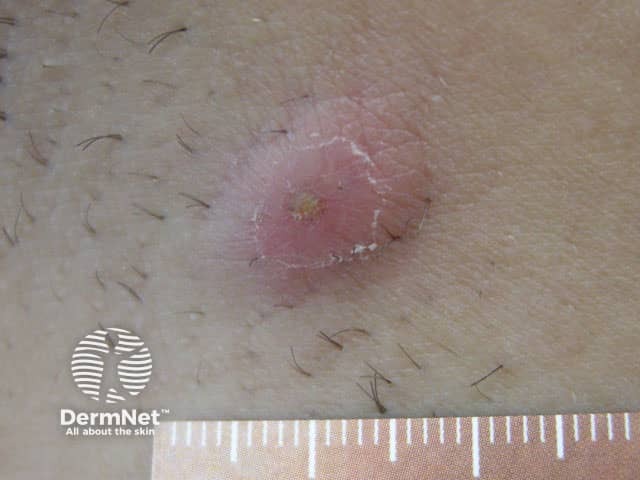
Com o tempo, ele pode evoluir para a formação de abscessos que drenam pus ou se conectar a outros nódulos através de túneis sob a pele (fístulas).
Diferente de uma espinha comum, ele é recorrente e persistente, deixando cicatrizes espessas ou manchas escuras após a cicatrização.
Manifestações mais raras da Hidradenite:
Embora as axilas, virilhas, região perimamária e interglútea sejam os locais mais típicos, a HS também pode atingir o couro cabeludo e a face. O padrão folicular, presente em até 15% dos casos e mais comum em mulheres, é caracterizado por comedões, nódulos e cicatrizes extensas.
Opções de Tratamento Segundo o Consenso da SBD. O que alivia a Hidradenite? O que é bom para curar hidradenite? Qual o antibiótico para hidradenite? Qual pomada para hidradenite?
O tratamento é personalizado e visa controlar a dor, reduzir as lesões e prevenir cicatrizes.
Medidas Gerais
- Parar de fumar é a medida individual mais eficaz para controlar a doença.
- Controle do peso ajuda a reduzir o atrito e a inflamação sistêmica.
- Roupas leves para evitar o calor e a fricção excessiva.
- Depilação a laser é recomendada precocemente para remover o folículo (o foco do problema).
Tratamento Medicamentoso
- Tópicos: Antibióticos em gel ou resorcinol para casos leves. Sabonetes antissépticos podem trazer algum benefício.
- Antibióticos sistêmicos: Usados por 12 a 16 semanas para controle da inflamação e diminuição da população bacteriana.
- Imunobiológicos: São a primeira linha para casos moderados a graves, bloqueando o TNF-alfa ou a Interleucina IL-17. Costumam ser prescritos quando o paciente não responde a 2 ciclos de antibiótico sistêmico (oral). Recomenda-se manter o biológico por, no mínimo, um ano em pacientes respondedores. Além disso, o biológico pode ser associado a outras drogas para potencializar o controle da doença grave.
- Terapias Hormonais em Mulheres: Para mulheres em idade fértil, o uso de anticoncepcionais orais e espironolactona surge como uma excelente opção terapêutica. Estudos indicam que, em muitos casos, essas terapias hormonais apresentam superioridade clínica em relação ao uso isolado de antibióticos sistêmicos, auxiliando no controle da inflamação a longo prazo.
- Opções Adjuvantes e Sistêmicas: O arsenal terapêutico da HS inclui medicamentos variados conforme o perfil do paciente. Opções como antidiabético oral (especialmente em casos de resistência à insulina), derivados da Vitamina A, gluconato de zinco (90mg), DDS e inibidores da enzima 5 alfa redutase podem ser utilizadas para modular a resposta inflamatória e reduzir a frequência das recidivas.
Minhas lesões pioraram após o início do Biológico! o que fazer?
Ao iniciar o tratamento com medicamentos biológicos para hidradenite, é importante saber que pode ocorrer uma piora temporária das feridas no começo (flare ou reações paradoxais) ou, mais raramente, o surgimento de outras inflamações (reações do sistema imune).
Por segurança, se você estiver com muitas lesões ou infecções ativas neste momento, o médico poderá receitar antibióticos antes de começar as injeções do biológico e mantê-lo por um tempo indeterminado durante o tratamento. O objetivo de iniciar o antibiótico antes do biológico é “acalmar” a doença primeiro para iniciar o tratamento principal com menos riscos.

Intervenções Cirúrgicas
- Deroofing: Retirada do teto dos túneis para cicatrização de dentro para fora.
- Excisão ampla: Retirada total da pele afetada em casos graves, com enxerto ou fechamento progressivo.
E quanto aos túneis da hidradenite?
Quando há presença de túneis, a estratégia cirúrgica ideal envolve a programação de uma excisão ampla. No entanto, é fundamental realizar o tratamento clínico prévio para “desinflamar” a área. Essa abordagem diminui o volume das lesões e melhora a delimitação dos tecidos, facilitando o sucesso do procedimento cirúrgico.
Quem usa o biológico pode realizar a cirurgia?
A cirurgia pode ser realizada com segurança durante o uso de imunobiológicos, sendo essa combinação frequentemente superior para evitar recidivas.
Qual é a eficácia da cirurgia? Quando ela não é realizada?
A cirurgia possui limitações em lesões muito inflamadas ou próximas a vasos e nervos importantes. Contudo, os índices de sucesso são altos quando bem indicada: a eficácia chega a 90% nas axilas e 70% na região inguinal. O objetivo é remover o tecido doente para interromper o ciclo de inflamação local.
Hidradenite Supurativa em populações especiais (grupos específicos)
Segue abaixo o manejo da Hidradenite Supurativa (HS) em sete populações especiais, onde a evidência científica é frequentemente escassa.
1. Gravidez e Amamentação
- Antibióticos Tópicos: O uso é sugerido de forma semelhante à população geral, pois o risco sistémico é mínimo.
- Tratamentos a Evitar: Recomenda-se evitar o resorcinol (falta de dados de segurança) e o triclosan (risco de desregulação endócrina) durante a gravidez.
- Antibióticos Sistémicos Seguros: Muitos são são considerados seguros na gestação.
- Antibióticos Contra-indicados: Alguns, como as ciclinas (risco de anomalias congénitas e manchas nos dentes do feto) e alguns macrolídeos (risco de toxicidade hepática materna).
- Biológicos: Pacientes bem controladas com biológicos que atuam na Hidradenite devem continuar o tratamento durante a gravidez.
2. Pediatria
- Antibióticos: As ciclinas são recomendadas para crianças com 8 anos ou mais.
- Terapias Hormonais: Antidiabético orais são sugeridos para adolescentes com sinais de síndrome metabólica. O uso de espironolactona e contracetivos orais é sugerido para adolescentes pós-menarca.
- Biológicos: Alguns que atuam na Hidradenite podem ser recomendados para pacientes a partir dos 12 anos, com evidência de alta qualidade.
3. Histórico de Malignidade
- Antidiabéticos orais: Fortemente recomendada devido à sua segurança e potencial benefício.
- Biológicos: Em pacientes em remissão há mais de 5 anos, sugere-se considerar anti-TNFs; em casos de remissão mais recente (< 5 anos), sugere-se alguns anti IL-17 ou o anti IL12/23
- Decisão Partilhada: É essencial a consulta com o oncologista e a avaliação individualizada do risco de recorrência do cancro.
4. Infecções (Tuberculose, Hepatite e HIV)
- Tuberculose (TB): É obrigatório o rastreio de TB antes de iniciar biológicos. Para TB latente, recomenda-se um curso de 4 meses de profilaxia antibiótica.
- Hepatite B e C: Recomenda-se o rastreio antes de iniciar imunossupressores. Em pacientes com cirrose, deve-se ter cautela com certos antidiabéticos orais devido ao risco de acidose láctica.
- HIV: Algumas ciclinas são sugeridas pelo benefício adicional de profilaxia contra outras infeções sexualmente transmissíveis.
5. Considerações Gerais
- Abordagem Multidisciplinar: O manejo destas populações exige colaboração estreita com especialistas (obstetras, pediatras, oncologistas ou infectologistas).
- Corticoesteróides: O uso de corticoides intralesionais é sugerido para crises agudas e localizadas em quase todas as populações especiais
Complicações da Doença. Quais são os perigos da Hidradenite?
A Hidradenite Supurativa (HS) é uma doença que, quando não controlada adequadamente, pode evoluir para complicações que vão muito além da superfície da pele. O caráter inflamatório crônico e a formação de cicatrizes e fístulas são os principais geradores desses danos.
Abaixo, detalhamos as principais complicações associadas à doença:
Infecções Secundárias e Sepse
Embora a HS seja primariamente inflamatória, as lesões abertas e os túneis sob a pele podem sofrer colonização bacteriana. Em casos graves e sem tratamento, essa infecção local pode se espalhar, levando a quadros de celulite bacteriana, erisipela e, em situações extremas, infecção generalizada (sepse).
Formação de Fístulas e Destruição Tecidual
A ruptura repetida dos folículos cria canais debaixo da pele chamados de fístulas ou túneis. Esses canais podem se comunicar com órgãos internos, como o reto ou a bexiga, especialmente em casos de HS perianal ou glútea, exigindo cirurgias complexas para correção.
Cicatrizes Hipertróficas e Contraturas
A cicatrização constante de abscessos gera um tecido fibroso rígido. Nas axilas e virilhas, essas cicatrizes podem se tornar tão espessas que limitam os movimentos dos braços ou das pernas, causando dor funcional e reduzindo a mobilidade do paciente.
Carcinoma Espinocelular (CCE): A Hidradenite Pode Virar Câncer?
Uma das complicações mais graves da HS de longa duração (geralmente após 10 a 30 anos de doença ativa) é o surgimento de câncer de pele do tipo Carcinoma Espinocelular sobre as cicatrizes crônicas. Neste artigo eu explico sobre os diversos tipos de câncer de pele, inclusive o CCE.
Ocorre em cerca de 3% dos casos graves. É mais comum em homens, tabagistas e na região glútea/perianal. Por ser uma área de inflamação constante, o diagnóstico do câncer pode ser difícil, o que muitas vezes leva a uma detecção tardia e maior risco de metástases.
Linfedema (Inchaço Crônico)
A inflamação e as cicatrizes recorrentes podem danificar os vasos linfáticos responsáveis pela drenagem de líquidos dos membros. Isso pode resultar em um inchaço persistente e doloroso, conhecido como linfedema, comumente observado na genitália (escroto ou vulva) ou nos membros inferiores.
Impacto Psicológico e Social
- Isolamento social: Devido à dor e ao odor característico da drenagem das lesões.
- Depressão e Ansiedade: Taxas significativamente mais altas do que na população geral.
- Prejuízo profissional: O paciente muitas vezes precisa se ausentar do trabalho por causa das crises dolorosas.
Amiloidose Sistêmica e Anemia
Em casos muito graves e crônicos, a inflamação constante de todo o organismo pode levar à amiloidose sistêmica secundária, uma condição rara onde proteínas se depositam em órgãos como os rins, comprometendo sua função. Além disso, a inflamação crônica pode inibir a produção de glóbulos vermelhos, causando anemia crônica.
Complicações Articulares
A HS está frequentemente associada a artropatias (doenças das articulações). O paciente pode apresentar dores articulares e inchaços, necessitando de acompanhamento conjunto com a reumatologia.

Aviso importante (Disclaimer)
De acordo com as políticas atuais do Google para conteúdos de saúde, não é mais permitido citar, recomendar ou detalhar o uso de medicamentos controlados em textos médicos de caráter educativo publicados na internet. Por esse motivo, os conteúdos apresentados utilizam linguagem informativa geral, sem menção a nomes comerciais ou princípios ativos de uso restrito.
As informações aqui descritas têm finalidade exclusivamente educativa e não substituem a consulta médica. Toda conduta, diagnóstico ou tratamento deve ser avaliado, indicado e acompanhado por um médico, considerando as características individuais de cada paciente.
Nenhuma decisão terapêutica deve ser tomada com base apenas neste conteúdo.
Remédios para emagrecer trazem benefícios para a Hidradenite Supurativa?
Os novos remédios injetáveis para emagrecer — conhecidos como “canetas emagrecedoras” — estão mostrando resultados muito bons no tratamento da hidradenite supurativa, principalmente em pessoas que estão acima do peso ou têm obesidade. Alguns estudos têm mostrado os seguintes benefícios:
Quem usa esses medicamentos costuma notar:
- Menos crises da doença.
- Feridas menos graves.
- Diminuição das dores.
- Melhora na qualidade de vida.
O que os estudos mostram?
- Menos peso e menos inflamação: Uma análise de 25 estudos mostrou que esses remédios ajudam a emagrecer e a reduzir a inflamação no corpo todo, melhorando o aspecto das lesões na pele.
- Resultados em 6 meses: Em um estudo recente, mais da metade dos pacientes (entre 50% e 60%) teve uma melhora visível nos sintomas após 6 meses de tratamento.
Por que esses remédios funcionam?
Eles ajudam o corpo de três formas principais:
- Emagrecimento: Ao perder peso, diminui o atrito nas dobras da pele (como axilas e virilha), o que reduz o suor acumulado e a inflamação que a própria gordura corporal causa.
- Ação anti-inflamatória direta: O remédio “desliga” algumas substâncias do corpo que causam a inflamação e protege a pele contra reações exageradas a bactérias.
- Melhor cicatrização: Ajuda a pele a se recuperar mais rápido.
A importância de perder peso na Hidradenite
Estar muito acima do peso aumenta em 4 vezes a chance de ter hidradenite supurativa, e os casos tendem a ser mais graves e difíceis de tratar.
Por outro lado, emagrecer melhora muito os sintomas. Estudos mostram que pacientes que perderam cerca de 23 kg tiveram uma melhora expressiva na doença.
O que ainda precisamos saber? (Limitações)
Embora os resultados sejam ótimos, a maioria dos estudos feitos até agora foi com grupos pequenos de pessoas. Ainda são necessários testes maiores e mais rigorosos para comprovar a eficácia total e entender exatamente quem são os pacientes que mais vão se beneficiar.
Resumo prático
Essas “canetas” podem ser ótimas aliadas no tratamento, funcionando junto com os remédios tradicionais para a pele. Elas são recomendadas principalmente para quem tem hidradenite e também precisa tratar a obesidade ou problemas de metabolismo.
Conclusão
A Hidradenite Supurativa é uma condição desafiadora, mas hoje existem tratamentos eficazes que devolvem qualidade de vida. Se você apresenta caroços dolorosos recorrentes, procure um dermatologista membro da Sociedade Brasileira de Dermatologia.

