A dermatite seborreica (DS) é uma condição inflamatória crônica e recorrente que afeta áreas do corpo com grande concentração de glândulas sebáceas. Conhecida popularmente como “caspa” quando atinge o couro cabeludo, ela pode ser refratária ao uso de shampoos comuns e se manifestar em outros locais do corpo. Ela é mais que um problema estético e impacta a qualidade de vida de milhões de pessoas ao redor do mundo.
Pontos Principais

O Que é a Dermatite Seborreica?
Trata-se de uma doença eritêmato-escamativa, o que significa que causa vermelhidão e descamação na pele. Ela não é contagiosa e não é causada por falta de higiene. A condição apresenta um caráter “crônico-recidivante”, ou seja, alterna períodos de melhora, que podem às vezes durar décadas, com momentos de crise (exacerbação).
Quem pode ter a doença?
A DS atinge entre 1% e 3% da população geral, com picos específicos de incidência:
- Recém-nascidos: Geralmente nos primeiros três meses de vida (conhecida como crosta láctea).
- Adultos: A partir da puberdade, com ápice entre os 40 e 60 anos.
- Gênero: Homens costumam ser mais afetados do que mulheres em todas as idades.
O que Causa a Dermatite Seborreica?
A ciência evoluiu muito na compreensão dessa doença. Hoje, sabemos que a causa é multifatorial, envolvendo genética, hormônios e fatores ambientais.
O Papel do Fungo Malassezia e por que usamos shampoos antifúngicos no tratamento
A novidade consolidada é que a doença não é uma “infecção” por fungo, mas uma reação inflamatória anormal a um fungo chamado Malassezia spp., que já vive naturalmente na nossa pele.
- Como funciona: O fungo se alimenta do sebo (óleo da pele) e libera subprodutos (ácidos graxos insaturados) que desencadeam um processo inflamatório na pele de pessoas suscetíveis.
- Diferencial: Estudos recentes mostram que não é necessariamente a quantidade de fungo ou sebo que causa o problema, mas a forma como o sistema imunológico inato de cada pessoa reage a ele.
- Os shampoos antifúngicos são utilizados porque combatem o fungo Malassezia, que se alimenta da oleosidade natural da pele. Ao reduzir a população desse microrganismo, interrompe-se o ciclo inflamatório que gera a vermelhidão, a descamação e a coceira. Isso ajuda a reequilibrar a microbiota do couro cabeludo e a prevenir o retorno precoce das crises.
Além de combater o fungo Malassezia, alguns shampoos, como o cetoconazol possuem uma ação anti-inflamatória e antiandrogênica local, o que significa que ele ajuda a bloquear a ação da di-hidrotestosterona nos folículos capilares. Esse hormônio é o principal responsável pelo afinamento dos fios e pelo estímulo excessivo das glândulas sebáceas.
Ao reduzir a influência desses hormônios no couro cabeludo, o cetoconazol não só diminui a oleosidade que alimenta a dermatite, mas também se torna um aliado importante no tratamento da queda de cabelo (alopecia androgenética).
Leia mais sobre a calvície em:
Leia mais sobre o papel do fungo Malassezia na micose “pano branco” em:
Genética e Imunidade
Novas pesquisas em imunogenética indicam que alterações na imunidade celular e a presença de certos marcadores (como o sistema HLA) tornam algumas pessoas mais propensas a desenvolver a inflamação.
Gatilhos. O que piora a dermatite seborreica?
As crises de dermatite seborreica são frequentemente desencadeadas por:
- Estresse mental e cansaço.
- Sazonalidade: Piora no inverno, climas secos e extremos climáticos.
- Alterações neurológicas: É comum em pacientes com Parkinson, usuários de medicamentos neurolépticos (são substâncias que atuam no sistema nervoso central para reduzir sintomas de psicose, além de possuírem efeito sedativo e tranquilizante) ou que sofreram AVC.
- Condições de saúde: Indivíduos HIV positivos têm maior prevalência e formas mais graves da doença. Existe associação também em indivíduos com o vírus HTLV positivos: estudos indicam que cerca de 28% a 30% dos portadores de HTLV-1 (mesmo os assintomáticos) desenvolvem dermatite seborreica, um índice significativamente maior do que na população geral.
- Bebidas alcoólicas: o consumo regular de álcool foi, de acordo com alguns estudos, fortemente associado à ocorrência da dermatite seborreica.
- Tabagismo: histórico de tabagismo foi associado à maior prevalência de dermatite seborreica.
- Conflitos interpessoais: apresentaram forte associação com a caspa.
- Medicamentos: Diversos medicamentos podem provocar erupção da dermatite seborreica.
- A pele oleosa, obesidade e higiene inadequada: são fatores de risco reconhecidos. A atividade aumentada dos sebócitos em resposta à estimulação androgênica pode piorar a gravidade da doença. A presença de outras doenças de pele como acne também está associada.
Sintomas e Como Diagnosticar a Dermatite seborreica
Os sintomas variam conforme a idade e a localização no corpo:
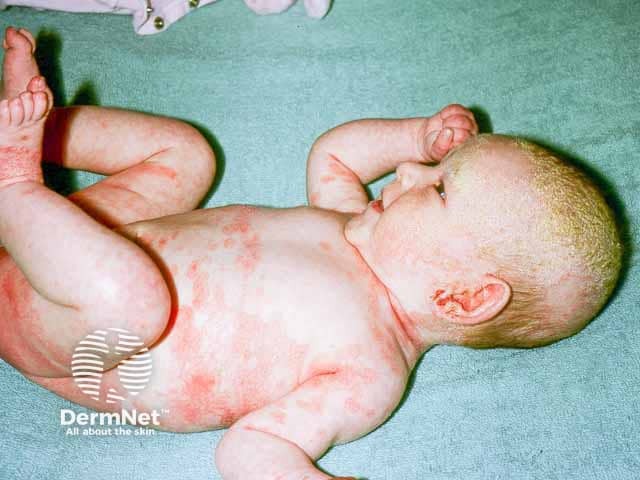
Em Bebês (Crosta Láctea)
Apresenta-se como escamas amareladas e aderentes no couro cabeludo, podendo surgir também no rosto e em dobras como pescoço e axilas. Geralmente é autolimitada e desaparece sozinha.
Quando a dermatite seborreica em lactentes se torna generalizada e atinge quase todo o corpo, configurando uma eritrodermia (vermelhidão intensa e descamação em mais de 90% da pele), pode-se estar diante da Doença de Leiner, condição rara.

Em Adultos
As áreas mais atingidas são o rosto (87,7%), couro cabeludo (70,3%) e tórax (26,8%).
- Couro Cabeludo: Desde a descamação leve (caspa) até crostas grossas que podem causar queda temporária de cabelo (alopecia).
Em casos graves, podemos observar escamas grandes, espessas, de cor branco-prateada ou amarelada, que são muito aderentes ao couro cabeludo, assemelhando-se com “telhas de amianto” grudadas nos fios de cabelo.
Essa condição é conhecida como pseudotinha amiantácea (ou Pityriasis amiantacea), que não é uma infecção por fungos, apesar do nome “tinha”, mas sim uma reação inflamatória intensa do couro cabeludo que pode ser causada geralmente pela dermatite seborreica ou psoríase. Embora possa ocorrer uma queda de cabelo temporária devido à inflamação e ao peso das crostas, ela geralmente não causa cicatrizes ou calvície permanente se tratada corretamente.
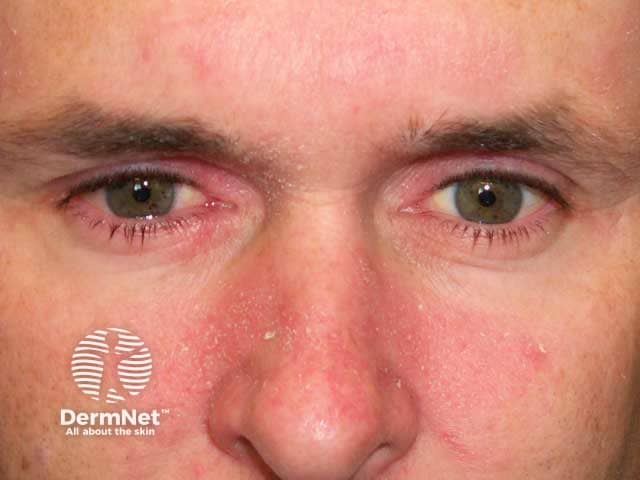
- Rosto: Vermelhidão e descamação nas sobrancelhas, glabela (entre as sobrancelhas), cantos do nariz (sulco nasolabial), ouvidos ou ao redor deles, região da barba e pálpebras (blefarite). É importante citar que a dermatite seborreica pode deixar manchas brancas na pele após a descamação, principalmente no rosto. É comum em áreas como sobrancelhas, nariz e couro cabeludo.
- Leia mais sobre outras causas de manchas brancas na pele em: Manchas Brancas na Pele: Entenda o Que Pode Causá-las e as Suas Soluções. Quais são Perigosas?
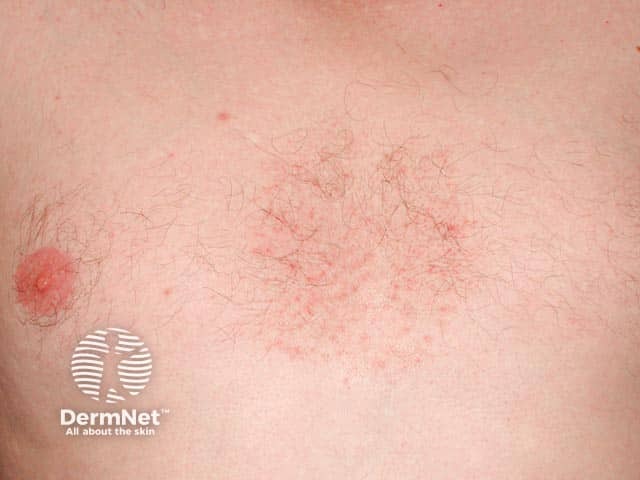
- Corpo: Manchas avermelhadas no centro do peito ou em dobras como axilas e virilhas, ânus ou região genital.
Quais doenças se confundem com a Dermatite Seborreica?
Como a dermatite seborreica (DS) se manifesta com vermelhidão e descamação, ela pode ser facilmente confundida com outras condições de pele. O diagnóstico correto é fundamental, pois o tratamento de uma pode agravar a outra.
Aqui estão as principais doenças que fazem diagnóstico diferencial com a DS:
Psoríase
Esta é a confusão mais comum. Enquanto a DS tem escamas amareladas e gordurosas, a psoríase apresenta escamas brancas, secas e prateadas. Além disso, as lesões da psoríase são mais espessas e bem delimitadas, frequentemente ultrapassando a linha do cabelo (a “coroa da psoríase”) e atingindo cotovelos e joelhos.
Nota: Existe ainda a Seboríase, uma condição intermediária onde o paciente apresenta características sobrepostas de dermatite seborreica e psoríase, dificultando o diagnóstico inicial.
Leia mais sobre a Psoríase no Couro Cabeludo em: Psoríase no Couro Cabeludo: Como Acabar Com Ela? O Que a Provoca? Quais São os Melhores Tratamentos? Como Diferenciá-la da Dermatite?
Leia mais sobre a Psoríase no restante do corpo em: Psoríase: 6 verdades surpreendentes que você precisa saber.
Rosácea
Frequentemente confundida com a DS facial. A rosácea causa uma vermelhidão persistente e vasos sanguíneos visíveis, mas não apresenta a descamação típica da dermatite seborreica. Em alguns casos, as duas condições podem coexistir no mesmo paciente.
Conheça mais em: Rosácea: evitar esses gatilhos controla 90% dos pacientes.
Dermatite Atópica
Aparece geralmente em pessoas com histórico de alergias (rinite, asma). Diferente da DS, que foca em áreas oleosas, a dermatite atópica causa uma pele extremamente seca e a coceira é muito mais severa, atingindo principalmente as dobras dos braços e atrás dos joelhos.
Leia mais em: Dermatite Atópica tem cura? Conheça 11 pilares para entender e controlar o problema.
Dermatite de Contato
É uma reação alérgica a algum produto aplicado (shampoo, cosmético ou tintura). A principal diferença é o surgimento repentino após o uso de algo novo e a vermelhidão que fica restrita exatamente ao local onde o produto encostou na pele.
Tinha Capitis (Fungo)
Mais comum em crianças, é uma infecção fúngica que pode causar descamação parecida com a caspa, mas geralmente provoca queda de cabelo em áreas circulares (clareiras), o que não acontece na dermatite seborreica comum.
Tinha Versicolor (Fungo)
A tinha versicolor, popularmente conhecida como “pano branco”, é uma infecção fúngica superficial da pele causada pelo crescimento excessivo do fungo Malassezia, o mesmo relacionado à dermatite seborreica. Ela se caracteriza por manchas arredondadas que podem ser mais claras, escuras ou avermelhadas, localizadas geralmente no tronco, braços e pescoço. O fungo impede a produção normal de melanina quando a pele é exposta ao sol, tornando as lesões mais visíveis após o bronzeamento. Trata-se de uma condição benigna e não contagiosa, cujo tratamento é feito com antifúngicos tópicos ou orais.
Leia mais em: Tinea Versicolor: um guia completo e confiável sobre o”pano branco” e 1 solução para os casos crônicos.
Pitiríase Rósea
A pitiríase rósea é uma doença inflamatória aguda e autolimitada que começa geralmente com uma “mancha em medalhão” maior, seguida por várias lesões menores no tronco em formato de “árvore de natal” nas costas. Pode confundir-se com a dermatite seborreica quando as manchas surgem no peito ou nas costas, apresentando vermelhidão e uma fina descamação periférica.
No entanto, ao contrário da dermatite seborreica, ela raramente afeta o rosto ou o couro cabeludo e tem um ciclo definido de 6 a 12 semanas para desaparecer. Enquanto a seborreia é crónica e ligada à oleosidade, a pitiríase rósea é possivelmente viral e não é comum reaparecer. O diagnóstico diferencial é clínico, observando o padrão de distribuição e a evolução das lesões.
Tinha corporis (Fungo)
A tinha corporis, conhecida popularmente como “impingem”, é uma infecção fúngica superficial causada por dermatófitos que se alimentam da queratina da pele. Ela se caracteriza por manchas avermelhadas e descamativas com formato de anel, apresentando bordas mais ativas e centro mais claro.
Pode ser confundida com a dermatite seborreica quando surge em áreas como o tronco, pois ambas causam vermelhidão e descamação. No entanto, a tinha corporis não possui o aspecto gorduroso ou amarelado típico da seborreia. Enquanto a dermatite é uma reação inflamatória crônica ao fungo Malassezia, a tinha é uma infecção contagiosa que requer tratamento específico com antifúngicos voltados para fungos dermatófitos.
Lupus Eritematoso Sistêmico
O Lúpus Eritematoso Sistêmico (LES) é uma doença autoimune crônica onde o sistema imunológico ataca diversos órgãos e tecidos, incluindo a pele.
Ele pode ser confundido com a dermatite seborreica devido à famosa “asa de borboleta”, uma mancha avermelhada que surge nas bochechas e no dorso do nariz, áreas também afetadas pela seborreia. A principal diferença é que o lúpus costuma poupar os sulcos ao redor do nariz e pode piorar com o sol, enquanto a dermatite foca exatamente nessas dobras e apresenta descamação oleosa. Além disso, o LES é uma condição sistêmica que pode envolver dores articulares e alterações em exames de sangue, exigindo diagnóstico diferencial criterioso.
Pênfigo Foliáceo
O pênfigo foliáceo é uma doença autoimune rara caracterizada pela formação de bolhas superficiais que se rompem rapidamente, deixando áreas de erosão e descamação na pele.
Ele pode ser confundido com a dermatite seborreica porque, em sua fase inicial, as lesões costumam surgir em áreas “seborreicas” como face e couro cabeludo, apresentando vermelhidão e crostas semelhantes. Diferente da dermatite, o pênfigo ocorre devido ao ataque de anticorpos contra as proteínas que unem as células da pele (desmossomos). Enquanto a seborreia é uma inflamação comum e benigna, o pênfigo foliáceo é uma condição mais grave que exige tratamento com imunossupressores. O diagnóstico diferencial correto é fundamental e geralmente requer a realização de uma biópsia de pele.

Existe algum teste ou exame para diagnosticar a Dermatite Seborréica?
Não existe um exame de sangue ou teste laboratorial específico que confirme a dermatite seborreica, pois seu diagnóstico é essencialmente clínico. O dermatologista identifica a condição através da observação direta das lesões, sua localização e características da descamação. Em casos raros de dúvida com outras doenças, como a psoríase, pode-se realizar uma biópsia de pele para análise histopatológica. Na maioria das vezes, o histórico do paciente e o exame físico no consultório são suficientes para iniciar o tratamento.
Dúvidas Comuns dos Pacientes
“Dermatite seborreica tem cura?”
Resposta: Por ser uma condição crônica e genética, não falamos em cura definitiva, mas em controle absoluto. Com o tratamento adequado, é possível ficar longos períodos sem qualquer sintoma.
“O que piora a dermatite seborreica no rosto?”
Resposta: Além do estresse, o uso de sabonetes muito agressivos, banhos muito quentes e o uso de cremes oleosos podem piorar a inflamação.
“A caspa causa queda de cabelo?”
Resposta: A inflamação muito intensa no couro cabeludo pode enfraquecer os fios e, em casos graves, causar queda, mas essa perda costuma ser reversível após o controle da doença.
“Dermatite seborreica é causada por estresse?”
Resposta: O estresse não cria a doença, mas é um dos principais gatilhos para as crises, pois altera a imunidade e a produção de sebo.
Tratamentos Modernos e Manejo
O tratamento deve ser individualizado e focado em três pilares: controle da oleosidade, redução do fungo e diminuição da inflamação.
Opções Tópicas (Shampoos e Cremes)
- Antifúngicos: Shampoos de cetoconazol (2%), ciclopirox ou piritionato de zinco são eficazes para reduzir a população do fungo Malassezia.
- Anti-inflamatórios: Corticosteroides tópicos de baixa potência são usados por curtos períodos para aliviar a vermelhidão e a coceira nas crises.
- Inibidores da Calcineurina: Uma alternativa moderna aos corticoides, especialmente para uso no rosto, pois não afinam a pele.
- Ceratolíticos: Ácido salicílico e enxofre ajudam a remover as escamas presas à pele.
- Derivados da Vitamina A sistêmicos: podem ser usados em casos graves e refratários.
O que fazer com caspa que não melhora com shampoo?
O motivo de muitos shampoos de farmácia falharem geralmente reside no fato de que a “caspa” nem sempre é apenas excesso de oleosidade.
Aqui estão os principais motivos pelos quais o tratamento convencional pode não estar funcionando:
1. Diagnóstico Equivocado (Não é Caspa)
Muitas condições imitam a caspa, mas exigem tratamentos completamente diferentes:
- Psoríase no Couro Cabeludo: Causa escamas mais espessas, prateadas e persistentes que não respondem a antifúngicos comuns. Leia mais sobre a Psoríase no Couro Cabeludo em: Psoríase no Couro Cabeludo: Como Acabar Com Ela? O Que a Provoca? Quais São os Melhores Tratamentos? Como Diferenciá-la da Dermatite?
- Dermatite de Contato: Uma reação alérgica a algum componente de tinturas, cremes ou até do próprio shampoo, gerando descamação por irritação.
- Couro Cabeludo Sensível: Às vezes a descamação é por falta de hidratação, e shampoos anti-oleosidade acabam piorando o quadro ao ressecar ainda mais a região.
2. O Biofilme e a Resistência do Fungo
A caspa está ligada ao fungo Malassezia. Esse microrganismo pode criar uma espécie de “escudo protetor” chamado biofilme. Se o shampoo não for forte o suficiente ou não ficar em contato com o couro cabeludo por tempo necessário (geralmente de 3 a 5 minutos), ele não consegue romper essa barreira para eliminar o fungo.
3. Falta de Rodízio de Ativos
O uso prolongado do mesmo princípio ativo (como o Piritionato de Zinco ou Cetoconazol) pode levar a uma espécie de “acomodação” da microbiota do couro cabeludo. Alternar entre diferentes agentes — como os que contêm Ácido Salicílico (que remove as escamas) e Sulfeto de Selênio (que controla a proliferação celular) — costuma ser mais eficaz.
4. Fatores Hormonais e Estresse
O couro cabeludo é extremamente sensível aos níveis de cortisol (hormônio do estresse) e alterações hormonais. Nesses casos, o shampoo trata apenas o sintoma (a descamação), mas a “fábrica” de óleo continua operando em excesso devido ao desequilíbrio interno.
5. Lavagem Incorreta
- Temperatura da Água: Água muito quente estimula as glândulas sebáceas a produzirem ainda mais óleo (efeito rebote).
- Acúmulo de Resíduos: O uso de condicionadores ou cremes de pentear muito próximos à raiz obstrui os poros e piora a inflamação.
Qual é Frequência Ideal para Lavar o Cabelo?
Cada um possui uma frequência ideal de lavagem:
A frequência ideal não é uma regra fixa para todos os tipos de fios. Ela depende essencialmente do funcionamento único de cada couro cabeludo. Fatores como genética, idade e rotina diária influenciam na lavagem.
Frequência Conforme o Tipo de Fio:
Sabe-se que cabelos finos e lisos tendem a precisar de lavagens diárias. Isso ocorre porque a oleosidade percorre o fio liso mais rapidamente. Já os cabelos cacheados e crespos exigem um intervalo maior entre as lavagens. A recomendação é de uma vez por semana ou até a cada sete dias. Espaçar as lavagens nestes fios evita o ressecamento excessivo e a quebra.
Impacto Hormonal e Etário: Durante a puberdade, os hormônios aumentam a produção sebácea. Nesta fase, lavagens mais frequentes costumam ser necessárias. Com o passar dos anos, o couro cabeludo tende a tornar-se mais seco. Mulheres na menopausa podem aumentar o intervalo entre as lavagens.
Riscos do Excesso de Lavagem: O uso exagerado de shampoos retira a proteção lipídica natural, o que pode causar o “efeito rebote”, onde o corpo produz ainda mais óleo. Produtos agressivos podem irritar a pele sensível do couro cabeludo. O foco da lavagem deve ser o couro cabeludo, e não o fio, para pessoas que possuem a Dermatite Seborréica.
Acúmulo de oleosidade e células mortas prejudica a saúde capilar: Tais fatores podem levar ao aparecimento de caspa e dermatite seborreica.
Conclusão: O Caminho para o Controle
A dermatite seborreica é uma condição manejável. O autoconhecimento sobre os gatilhos e a adesão ao tratamento preventivo são fundamentais. Se você apresenta descamação persistente ou vermelhidão, consulte um dermatologista para um diagnóstico preciso, pois a DS pode ser confundida com psoríase ou dermatite atópica.
Nota de Transparência e Qualidade (Google Ads 2025): Este conteúdo possui caráter puramente educativo e foi revisado com base em evidências científicas publicadas. Não substitui o diagnóstico médico. Procure sempre um profissional de saúde qualificado para orientações específicas sobre o seu caso.

