O HPV (Papilomavírus Humano) é um vírus que pode causar diversos tipos de alterações na nossa pele e nas mucosas (como boca e região genital). Essas manifestações variam muito: em alguns casos, o vírus fica “escondido” e não apresenta sinais; em outros, causa verrugas comuns e benignas. No entanto, em situações mais graves, ele pode levar ao surgimento de lesões pré-cancerígenas ou até ao câncer propriamente dito.
Existem centenas de tipos de HPV sendo descobertos continuamente. Alguns deles são classificados como de alto risco, o que significa que têm maior potencial de transformar uma célula saudável em um tumor.
Por que é importante entender como o vírus funciona? Saber como o HPV é transmitido e como ele age no corpo é o primeiro passo para o diagnóstico correto, o tratamento eficaz e, principalmente, para a prevenção.
Neste artigo, vamos explicar de forma clara:
Riscos e cuidados especiais: Como o vírus pode evoluir para casos graves, especialmente em pessoas que estão com o sistema imunológico mais enfraquecido.
Como o vírus se espalha: Com foco na realidade do Brasil, onde o HPV é uma das infecções sexualmente transmissíveis mais comuns.
O que ele causa na pele: As famosas verrugas que vemos no dia a dia dos consultórios de dermatologia, tão comuns em nossa população.
1. Verruga ou “Sinal”? Entenda as Diferenças
Muitos pacientes chegam ao consultório preocupados com lesões que acreditam ser verrugas, mas que na verdade são outras condições de pele. A diferenciação correta é o primeiro passo para o tratamento adequado de cada lesão.
Tabela Comparativa: Verruga Viral vs. Outras Lesões Comuns
| Característica | Verruga Viral (HPV) | Nevo Melanocítico (Pinta) | Ceratose Seborreica | Acrocórdon (Fibroma mole) |
| Origem | Infecção pelo vírus HPV. | Proliferação de melanócitos. | Envelhecimento cutâneo benigno. | Proliferação benigna da derme. |
| Aparência | Superfície rugosa, áspera (“couve-flor”). | Mancha ou relevo liso, geralmente escuro e antigo. | Aspecto áspero, “ceroso” ou de “sujeira grudada”. | Pequena “bolinha” pendurada e mole, geralmente nas dobras. |
| Localização | Mãos, pés, joelhos, genitais. | Qualquer parte do corpo. | Face, tronco e dorso das mãos. | Pescoço, axilas e virilhas. |
| Contágio | Sim. | Não. | Não. | Não. |
| Pontos Pretos | Frequentemente visíveis (capilares trombosados). | Pigmentação uniforme ou variada. | Podem ter pequenos cistos de queratina. | Não possui pontos pretos. |
- Leia mais sobre a Ceratose Seborreica em: Ceratose seborréica e Dermatose Papulosa Nigra (DPN): 4 formas de tratamento incluindo o mais usado.
- Atenção: Embora muitas dessas lesões sejam benignas, o autodiagnóstico é perigoso. O que parece um acrocórdon pode ser uma verruga viral em estágio inicial, e o que parece uma verruga pode ser, raramente, uma lesão maligna. A consulta com um médico dermatologista é indispensável para a correta diferenciação e escolha do tratamento.

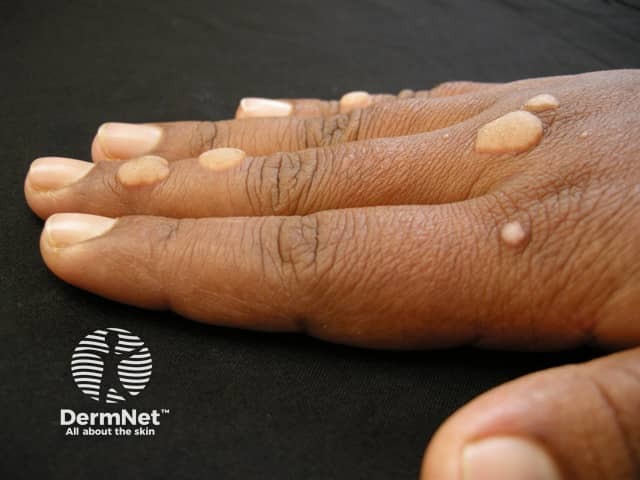
2. Epidemiologia: Quem o HPV Ataca?
O HPV é extremamente onipresente. Existem mais de 200 tipos identificados.
- Verrugas Cutâneas: Mais comuns em crianças e jovens. Em escolas, cerca de um terço das crianças podem apresentar verrugas, com pico aos 11 anos.
- Verrugas Genitais: Representam a maior carga de infecções sexualmente transmissíveis no Brasil, com prevalências que podem chegar a 53,5% em jovens sexualmente ativos.
- Fatores de Risco: Traumas na pele (microcortes), imunidade baixa, tabagismo e múltiplos parceiros sexuais aumentam a chance de infecção.
3. Patogênese: Como o Vírus Age?
O HPV infecta a camada basal da epiderme (a camada mais profunda da pele). Ele entra por meio de pequenos traumas e “sequestra” a maquinaria da célula para se reproduzir. À medida que as células da pele crescem e sobem para a superfície, o vírus amadurece e é liberado, causando a proliferação excessiva de células que forma a verruga (acantose e papilomatose).
4. Como as Lesões se Apresentam
As manifestações dependem do tipo de vírus e do local da infecção:
- Verruga Vulgar: Comum em mãos, dedos e cotovelos. Apresenta-se como pápulas endurecidas e ásperas.
- Verruga Plantar (“Olho de Peixe”): Localizada na sola dos pés. É o tipo mais comum de verruga na planta do pé. Devido ao peso do corpo, ela cresce para dentro (endofítica) e pode ser dolorosa ao caminhar.
- Verrugas Planas: Pápulas lisas e pouco elevadas, comuns na face e pernas.
- Condiloma Acuminado: Lesões na região genital e anal, com aspecto úmido e de couve-flor.
- Epidermodisplasia Verruciforme: Uma condição genética rara que torna o paciente extremamente suscetível ao HPV e ao câncer de pele.
- Verrugas periungueais: Localizam-se ao redor das unhas e surgem frequentemente em quem possui o hábito de roer as unhas (onicofagia), pois as microlesões facilitam a entrada do vírus. Elas podem ser dolorosas, causar fissuras na pele e, se não tratadas, avançar para baixo da unha, tornando-se subungueais e deformando o crescimento da lâmina. O tratamento é desafiador devido à espessura da pele na região, exigindo persistência para evitar que a infecção destrua a matriz ungueal permanentemente. Geralmente melhora após o uso de vários métodos de tratamento simultâneos.
- Verrugas filiformes: São projeções finas, alongadas e perpendiculares à superfície da pele, assemelhando-se a pequenos “dedos” ou franjas. Elas ocorrem predominantemente na face, especialmente ao redor do nariz, boca e pálpebras, além do pescoço, áreas onde a pele é mais delicada. Por serem salientes, apresentam um risco elevado de autoinoculação através do trauma, como ao barbear-se ou coçar o rosto. O tratamento é geralmente rápido e envolve métodos destrutivos.
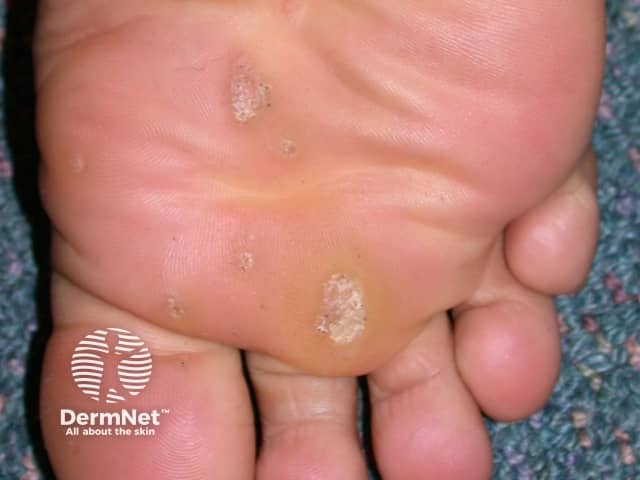
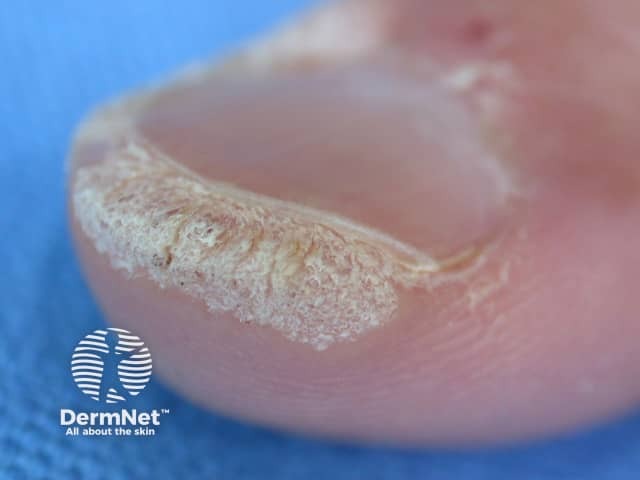
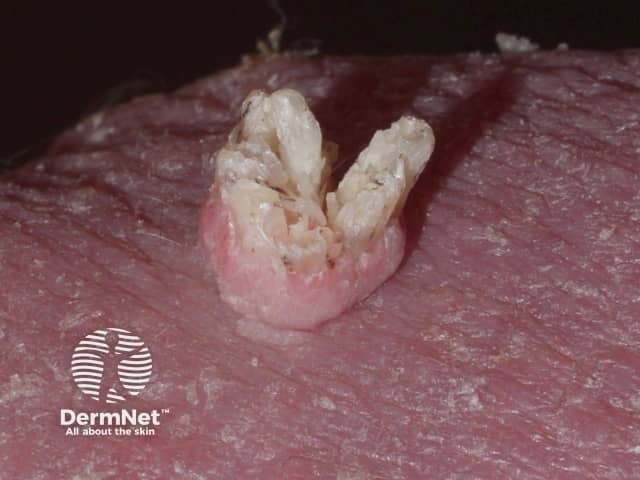
Porque as verrugas proliferam nos arranhados e machucados?
O fenómeno de Koebner (também chamado de resposta isomórfica) ocorre quando novas lesões surgem em áreas da pele que sofreram algum tipo de trauma ou irritação. É uma forma de “autoinoculação”, onde o vírus aproveita uma pequena ferida para se instalar e espalhar.
Aqui estão os pontos principais para entender como funciona:
- O Gatilho: Qualquer agressão à pele pode desencadear o fenómeno. Os exemplos mais comuns são cortes superficiais, arranhões, o hábito de roer as unhas ou a depilação (com lâmina ou cera).
- O Aspeto: As novas lesões costumam aparecer seguindo exatamente a linha do trauma. Por exemplo, se houver um arranhão linear no braço, elas podem nascer alinhadas como se tivessem sido “desenhadas” naquela cicatriz.
- A Disseminação: Ao coçar uma verruga já existente e depois tocar numa área irritada da pele, a pessoa transporta o vírus e facilita a sua entrada através da barreira cutânea que foi quebrada.
Por este motivo, os dermatologistas recomendam vivamente que os pacientes não tentem manipular, cortar ou coçar as verrugas, e que tenham cuidado redobrado ao barbear ou depilar áreas próximas das lesões, para evitar que a infeção se espalhe por toda a região.
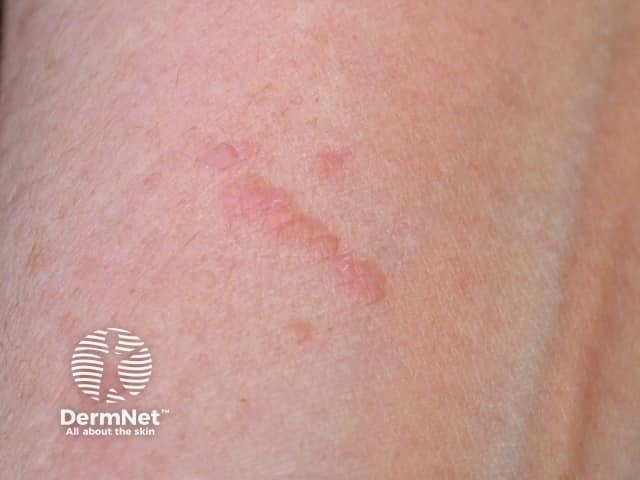
5. Diagnóstico Por Meio de Exames
Na maioria das vezes, o diagnóstico é clínico (apenas com o exame visual do dermatologista). Porém, em casos duvidosos ou com suspeita de malignidade, utiliza-se:
- Dermatoscópio: O dermatoscópio é uma ferramenta essencial que permite ao médico visualizar vasos sanguíneos em forma de pontos ou alças, confirmando a presença da verruga viral. Essa análise detalhada ajuda a distinguir com segurança a verruga de outras lesões, como calos ou pequenos tumores, garantindo um diagnóstico preciso.
- Histopatologia (Biópsia): Analisa as alterações celulares típicas, como os coilócitos (células infectadas com núcleos alterados).
- Testes Moleculares (PCR/Captura Híbrida): Utilizados principalmente em mucosas (colo do útero) para identificar o tipo de HPV e seu risco de causar câncer.
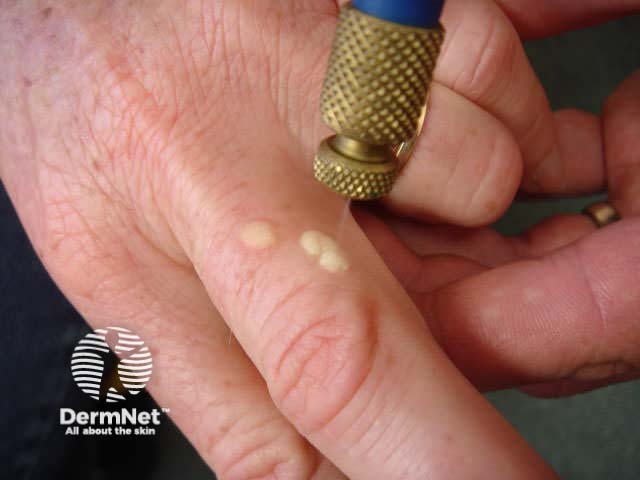
6. Tratamento:
Não existe um remédio que “cure” o vírus definitivamente, mas existem diversas formas de destruir as lesões e estimular o corpo a combatê-lo.
Opções Locais
- Ceratolíticos: Ácido salicílico em altas concentrações, usado em casa para “derreter” a camada superficial da verruga.
- Crioterapia: Congelamento com nitrogênio líquido. É um dos métodos mais eficazes e práticos, realizado em consultório.
- Eletrocauterização e Curetagem: Remoção cirúrgica da lesão sob anestesia local.
- Imunomoduladores: Cremes que ensinam o sistema imune local a atacar o vírus.
- Antimetabólicos tópicos: Agem impedindo o crescimento e a multiplicação das células infectadas pelo vírus. Ele é frequentemente indicado para lesões resistentes, sendo aplicado sobre a lesão para “atacar” o DNA do vírus e estimular a eliminação da verruga. Por ser um tratamento potente, deve ser usado sob rigorosa orientação médica para evitar irritações na pele saudável ao redor.
- Zinco: O zinco, administrado por via oral, atua fortalecendo o sistema imunológico para que o próprio corpo consiga combater e expulsar o vírus HPV. Ele é uma opção interessante para pacientes com múltiplas lesões ou que não respondem aos tratamentos convencionais, ajudando a reduzir as chances de a lesão voltar. No entanto, sua dosagem deve ser rigorosamente calculada pelo médico para evitar efeitos colaterais como náuseas e dores abdominais.
Opções Sistêmicas e Off-label (que não possuem indicação nas bulas dos medicamentos)
Em casos persistentes ou múltiplos, o médico pode considerar tratamentos como o uso de antagonistas dos receptores H2 de histamina ou derivados da Vitamina A, embora as evidências variem.
7. Prevenção: O Papel da Vacina
A prevenção é a ferramenta mais poderosa contra o HPV.
- Vacina Quadrivalente: Protege contra os tipos 6, 11 (causadores de 90% das lesões genitais) e 16, 18 (responsáveis pela maioria dos cânceres de colo de útero).
- Vacina Nonavalente: Além dos quatro tipos citados acima, há uma versão mais recente da vacina que
- amplia a proteção para outros cinco tipos de alto risco (31, 33, 45, 52 e 58)
- Público-alvo: No Brasil, está disponível gratuitamente para meninas e meninos de 9 a 14 anos, além de grupos especiais (imunossuprimidos, como pacientes com HIV/AIDS, transplantados ou pacientes oncológicos), que podem receber a vacina em uma faixa etária estendida, geralmente até os 45 anos, dependendo da avaliação médica..
- Uso de Preservativos: Reduz o risco, mas não protege 100%, pois o vírus pode estar em áreas da pele não cobertas pela camisinha.
8. Dúvidas Comuns dos Pacientes (FAQ)
1. Verruga pega no banheiro ou piscina?
Embora o vírus possa sobreviver em superfícies úmidas, a transmissão indireta é menos comum que o contato direto pele a pele. Microtraumas na pele facilitam a entrada do vírus.
2. Posso cortar a verruga em casa?
Nunca. Cortar ou tentar remover a verruga sem auxílio médico causa sangramento (o vírus se espalha pelo sangue local), aumenta o risco de infecção bacteriana e pode gerar cicatrizes permanentes.
3. Verruga pode virar câncer?
As verrugas comuns da pele raramente viram câncer. No entanto, certos tipos de HPV na região genital e anal são considerados de “alto risco oncogênico” e exigem monitoramento rigoroso.
Leia mais sobre o câncer de pele em: Câncer de pele: entenda a regra dos 6 sinais (ABCDEF) para identificar uma lesão suspeita com este guia completo.
4. O tratamento dói?
Procedimentos como crioterapia podem causar um desconforto temporário (ardência), mas são rápidos e realizados com técnicas para minimizar a dor.
5. Qual tipo de verruga devo me preocupar?
- Lesões que Mudam de Aspeto: Se uma verruga começar a crescer muito rápido, mudar de cor, sangrar facilmente, ficar ferida (ulcerar) ou causar dor intensa, pode não ser uma verruga comum. Em alguns casos, um carcinoma espinocelular (um tipo de cancro de pele) pode assemelhar-se visualmente a uma verruga persistente.
- Em Pacientes Imunossuprimidos: Se tem o sistema imunitário enfraquecido (por doenças como o VIH, transplantes ou uso de quimioterapia), as verrugas podem espalhar-se de forma agressiva e têm um risco muito maior de se tornarem malignas. Nestes casos, o acompanhamento médico deve ser contínuo.
- Lesões que não respondem ao tratamento: Lesões que “voltam” repetidamente ou que não desaparecem com tratamentos convencionais de farmácia precisam de uma biópsia ou avaliação especializada para confirmar se o diagnóstico está correto.
Lembre-se: A principal preocupação deve ser o diagnóstico correto. Muitas vezes, o que o paciente pensa ser uma verruga é, na verdade, um sinal (nevo), uma ceratose ou até uma lesão maligna inicial. Nunca tente “cortar” ou queimar lesões suspeitas em casa.
6. Tomar a vacina para HPV ajuda a tratar as lesões rebeldes ao tratamento?
É importante esclarecer que, embora a vacina ainda possa ser recomendada pelo médico em contextos específicos, ela não funciona como um tratamento para eliminar as lesões que já existem. Entenda os motivos principais:
- Ação Preventiva, não Curativa: A vacina do HPV é desenhada para gerar anticorpos que impedem a entrada do vírus nas células saudáveis. Ela não tem a capacidade de “atacar” ou destruir as células que já foram infectadas e transformadas em verrugas; por isso, não serve para curar lesões atuais.
- Especificidade de Tipos: A vacina protege contra tipos específicos de HPV (como os tipos 6, 11, 16 e 18). Se você já tem uma verruga, significa que já foi infectado por pelo menos um tipo. A vacina não ajuda contra o tipo que já está no seu corpo, embora possa, teoricamente, proteger contra outros tipos da vacina aos quais você ainda não foi exposto.
- Foco no Sistema Imune: O tratamento das verrugas existentes requer métodos que destruam o tecido (como cauterização) ou que estimulem a imunidade local (como cremes específicos). A vacina atua de forma sistêmica e preventiva, preparando o corpo para um “invasor futuro”, e não para um “inimigo” que já se instalou.
7. Devo avaliar o meu sistema imunológico?
Ter verrugas não significa, necessariamente, que a sua imunidade é “baixa” ou “ruim”. Na verdade, a maioria das pessoas portadoras são perfeitamente saudáveis. Entenda por que o vírus consegue aparecer mesmo em organismos fortes:
- Estratégia de “Esconde-Esconde”: O vírus infecta apenas as camadas mais superficiais da pele (a epiderme), onde a vigilância das células de defesa do sangue é menor. O vírus é um “mestre do disfarce” e consegue se multiplicar sem disparar um alerta imediato para o sistema imunológico.
- Barreira Física vs. Imunidade: Muitas vezes, a verruga surge não porque o sistema imune falhou, mas porque houve uma pequena quebra na barreira da pele (um corte, arranhão ou ressecamento) que serviu de porta de entrada exclusiva para o vírus naquele local.
- Foco Local: Ter uma verruga persistente geralmente indica que o seu corpo ainda não “percebeu” aquele foco específico do vírus, e não que você está vulnerável a outras doenças.
No entanto, se as lesões forem muito numerosas, se espalharem rapidamente por todo o corpo ou não responderem a nenhum tratamento, aí sim o dermatologista pode investigar se há alguma deficiência imunológica específica. Na grande maioria dos casos, é apenas uma questão de “educar” o sistema imune local através do tratamento para que ele aprenda a combater o vírus.
Conclusão: A infecção pelo HPV é comum e tratável. A chave para o sucesso é o diagnóstico precoce e a prevenção através da vacinação. Se você notou alguma lesão suspeita, não utilize remédios caseiros. Procure um dermatologista para um tratamento seguro e eficaz.

