Este guia completo foi elaborado para oferecer informações precisas e atualizadas sobre o Hemangioma da Infância (HI), o tumor benigno mais comum nos primeiros meses de vida. Com uma abordagem educativa e técnica, este texto é ideal para pais, cuidadores e profissionais que buscam entender o comportamento dessas lesões e as melhores opções de tratamento.
1. O que é o Hemangioma da Infância?
O hemangioma da infância é um tumor vascular benigno caracterizado pela proliferação anormal de células endoteliais (as células que revestem os vasos sanguíneos). Diferente de outras marcas de nascimento, o hemangioma raramente está totalmente presente ao nascer; ele costuma surgir nas primeiras semanas de vida.

2. Epidemiologia (em quem é mais comum) e a proteína que o diferencia.
Incidência: Afeta cerca de 4% a 5% dos lactentes.
Predileção: É mais comum em meninas, bebês prematuros e de baixo peso, além de gestações múltiplas.
Marcador Biológico: O diferencial definitivo do HI é a expressão da proteína GLUT-1, que ajuda a diferenciá-lo de outras anomalias vasculares em casos de dúvida diagnóstica.

3. Ciclo de Evolução, Prognóstico e Manifestações.
Diferente de uma malformação vascular, que geralmente está presente ao nascimento e cresce proporcionalmente ao corpo da criança, o hemangioma possui um ciclo de vida muito específico dividido em fases:
1. Lesão precursora do Hemangioma
Nem todo hemangioma infantil nasce como uma mancha vermelha brilhante e saliente. Na verdade, em cerca de 30% a 50% dos casos, existe uma lesão precursora que está presente logo ao nascimento ou surge nos primeiros dias de vida, antes da fase de crescimento acelerado. Essas lesões precursoras podem ser sutis e muitas vezes são confundidas com hematomas ou arranhões. As apresentações mais comuns incluem:
a. Mancha Telangiectásica
É a forma mais frequente. Caracteriza-se por uma mancha rosada ou avermelhada, composta por pequenos vasos sanguíneos visíveis (telangiectasias), muitas vezes circundada por um halo pálido (anêmico). Esse halo ocorre devido à “roubo” de fluxo sanguíneo ou vasoconstrição ao redor da lesão em formação.
b. Mancha Esbranquiçada ou Pálida
Pode aparecer como uma área de pele mais clara que o normal, assemelhando-se a uma cicatriz ou a uma área onde o sangue não está circulando bem. É um sinal de que a proliferação vascular está começando nas camadas mais profundas.
c. Mancha Pseudo-equimótica
Assemelha-se a um “roxo” ou hematoma que não desaparece. Tem uma coloração azulada ou purpúrea suave. Diferente de um hematoma comum, ela não muda de cor (de roxo para verde/amarelo) com o passar dos dias, evoluindo progressivamente para o hemangioma típico.
2. Fase Proliferativa (Crescimento Rápido)
Ocorre geralmente entre as primeiras semanas e até os 12 meses de vida. É o período em que a lesão cresce de forma acelerada, ganhando volume e cor. Cerca de 80% do tamanho final é atingido por volta dos 3 a 5 meses.
3. Fase de Estabilização (Platô)
A lesão para de crescer e mantém seu tamanho estável por alguns meses.
4. Fase de Involução (Regressão)
A fase mais longa. A cor vermelha viva começa a dar lugar a tons acinzentados ou pálidos, e a lesão amolece.
30% involuem até os 3 anos;
50% até os 5 anos;
90% até os 9 anos.
Prognóstico: Na maioria dos casos, o hemangioma desaparece sem deixar marcas significativas. No entanto, em lesões muito volumosas ou ulceradas, podem restar telangiectasias (vasinhos), tecido fibroadiposo residual ou pele redundante.
Sou adulto e meu hemangioma não sumiu!
Provavelmente, apesar do que muitos médicos já te falaram, você não tem o hemangioma clássico (hemangioma da infância). Uma avaliação é necessária nesses casos.
o Hemangioma da Infância (HI) tem um relógio biológico programado para parar. Ele é composto por células que se multiplicam freneticamente no início da vida, mas que têm um “prazo de validade”. Por isso, na maioria dos casos, ele desaparece ou deixa apenas um resquício de pele até os 9 anos de idade.
Se você é um adulto e a sua lesão ainda está presente, existem duas possibilidades principais:
1. Não é um Hemangioma, é uma Malformação Vascular
Diferente do hemangioma, a malformação vascular não é um tumor, mas sim um erro na formação dos vasos (veias, artérias ou vasos linfáticos) durante a gestação.
- O comportamento: Ela cresce junto com você. É como um “cano com defeito de fabricação” que foi instalado com o diâmetro errado ou de forma tortuosa, e que cresce na mesma proporção que o seu corpo, e persiste durante a sua vida, podendo se tornar mais saliente com o passar do tempo, simulando um hemangioma.
- Por que não some? Como é uma questão estrutural dos vasos e não uma proliferação de células temporárias, o corpo não tem um mecanismo para “reabsorver” esses vasos. Eles permanecem lá e podem até se tornar mais visíveis com alterações hormonais, trauma ou idade.
2. É um Hemangioma de outro tipo (Mais Raros)
Existem hemangiomas que não seguem a regra da involução. São os chamados:
- NICH (Hemangioma Congênito Não Involutivo): Este é o “primo” do hemangioma da infância que nunca regride. Ele já nasce formado e permanece estável por toda a vida. Se a sua lesão está igual desde o nascimento, o NICH é uma possibilidade diagnóstica.
- Outras lesões mais raras: Angioma em tufos, Hemangioendotelioma Kaposiforme…
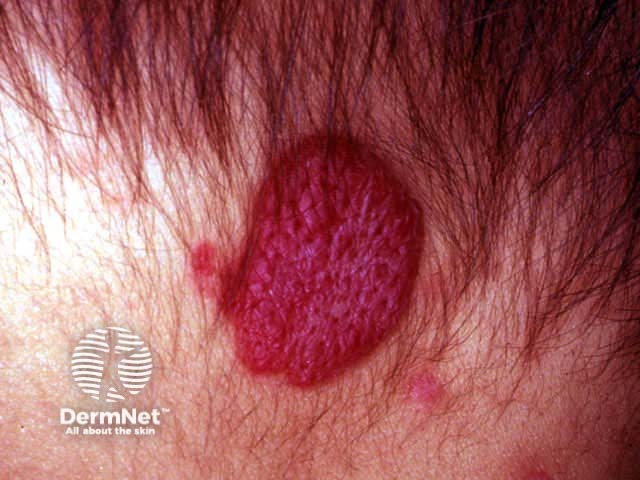
Embora o termo técnico atual seja “Hemangioma da Infância Superficial”, a analogia com a fruta permanece extremamente útil para médicos e pais devido à semelhança visual característica.
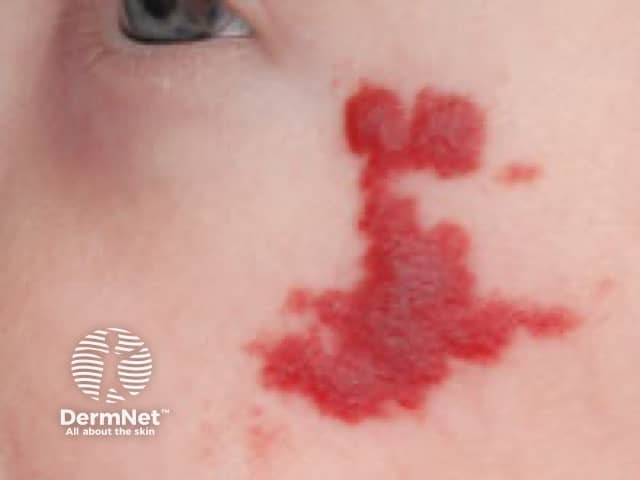
O Hemangioma do meu bebê dói?
É uma dúvida muito comum e compreensível, mas a resposta curta é tranquilizadora: o hemangioma infantil comum (não complicado) é indolor.
Embora a aparência de “morango” ou a cor vermelho-vivo possam dar a impressão de ser uma ferida sensível ou inflamada, o bebê não sente dor ao toque, durante o banho ou nas atividades do dia a dia.
Aqui estão os pontos principais sobre a sensibilidade dessas lesões:
1. Ausência de terminações nervosas de dor
O hemangioma é uma proliferação de vasos sanguíneos, não de nervos. Por isso, a massa em si não dói. Se você pressionar gentilmente a área, o bebê não apresentará desconforto por causa do hemangioma, a menos que a pressão incomode como em qualquer outra parte do corpo.
2. Quando ele pode causar dor?
A dor só aparece se houver alguma complicação. Os sinais de que algo mudou e pode estar doendo são:
- Ulceração (ferida): Se a pele sobre o hemangioma se romper, formando uma “casquinha” ou ferida aberta. Esta é a causa mais comum de dor e choro.
- Infecção secundária: Se a área ficar muito quente, com pus ou um odor forte.
- Localização: Hemangiomas em áreas de dobra (axilas, pescoço ou região das fraldas) podem causar desconforto devido ao atrito constante com a pele ou com a roupa.
3. Conforto do bebê
Na grande maioria dos casos, o bebê sequer percebe que tem o hemangioma. Ele brinca, dorme e se desenvolve normalmente. O desconforto costuma ser maior para os pais, devido à aparência estética, do que para a criança.
Em quais locais o hemangioma aparece?
Os hemangiomas infantis podem aparecer em qualquer parte do corpo, mas existe uma predominância clara em certas regiões. Aproximadamente 60% dos casos ocorrem na região da cabeça e do pescoço. Abaixo, listo as localizações divididas por frequência e importância clínica:
1. Localizações Mais Frequentes (Pele)
- Cabeça e Pescoço (60%): Inclui face (pálpebras, nariz, lábios), couro cabeludo e região cervical. São as áreas de maior preocupação estética e funcional.
- Tronco (25%): Peito, abdômen e costas.
- Extremidades (15%): Braços e pernas.
2. Áreas de “Alerta” (Risco de Complicações)
Algumas localizações, mesmo sendo comuns, exigem atenção imediata devido ao risco de comprometer funções vitais ou causar dor:
- Periocular (ao redor dos olhos): Pode obstruir a visão e levar à ambliopia (olho preguiçoso).
- Ponta do Nariz e Orelhas: Podem causar deformidades permanentes na cartilagem.
- Região da “Barba” (mandíbula e pescoço): Hemangiomas grandes nesta área estão frequentemente associados a hemangiomas internos nas vias aéreas (subglote), podendo causar dificuldade respiratória.
- Região das Fraldas e Dobras: Áreas como períneo e axilas têm alto risco de ulceração (feridas) devido à umidade e ao atrito, o que causa muita dor e risco de infecção.
- Linha Média da Coluna: Podem estar associados a malformações na medula espinhal.
3. Localizações Internas (Viscerais)
Embora menos comuns que os cutâneos, os hemangiomas também podem surgir em órgãos internos, sendo o fígado o local mais frequente. Quando uma criança apresenta muitos hemangiomas na pele (geralmente mais de 5), os médicos costumam solicitar um ultrassom abdominal para descartar lesões hepáticas.
O Hemangioma pode deixar cicatrizes?
Sim, o hemangioma da infância pode deixar cicatrizes ou marcas residuais, embora muitos regridam sem deixar vestígios significativos.
A chance de sobrar alguma marca depende de fatores como o tamanho da lesão, a profundidade e, principalmente, se houve complicações durante a fase de crescimento.
Aqui estão as formas mais comuns de “cicatrizes” ou sequelas que podem surgir:
1. Tecido Fibroadiposo Residual
É a sequela mais comum em hemangiomas volumosos. Mesmo após a cor vermelha desaparecer, pode sobrar um acúmulo de gordura e tecido fibroso no local, deixando a pele com um aspecto “murcho” ou uma pequena saliência macia.
2. Cicatrizes por Ulceração
Se o hemangioma sofrer uma ulceração (formar uma ferida ou “buraco”) durante a fase de crescimento, a chance de cicatriz permanente é de quase 97%. Essas feridas destroem as camadas da pele, resultando em cicatrizes atróficas (fundas) ou alterações na textura.
3. Telangiectasias (Vasinhos)
Muitas vezes, a massa do hemangioma desaparece, mas restam pequenos vasos sanguíneos ramificados na superfície da pele, mantendo uma coloração levemente rosada ou avermelhada no local.
4. Alterações na Pele (Anetodermia)
A pele que foi esticada pelo crescimento rápido do tumor pode perder sua elasticidade natural, tornando-se:
- Redundante: Pele “sobrando” ou enrugada.
- Hipopigmentada: Uma mancha mais clara que o tom de pele normal.
- Atrófica: Pele mais fina e frágil.
Como minimizar o risco de cicatrizes?
A melhor forma de evitar sequelas permanentes é o tratamento precoce.
- Janela de Oportunidade: Iniciar o tratamento com betabloqueadores (como o Propranolol) antes dos 3 a 5 meses de vida ajuda a frear o crescimento e reduz o estiramento da pele.
- Laser e Cirurgia: Se sobrarem vasos ou pele redundante após a involução total (geralmente após os 4 ou 5 anos), procedimentos como o Dye Laser ou pequenas cirurgias plásticas podem corrigir quase totalmente o aspecto estético.
3. Diagnóstico Diferencial: com quais condições o Hemangioma se parece?
Hemangioma vs. Malformações Vasculares
É muito comum confundir hemangiomas com malformações vasculares, mas a distinção é vital para o tratamento correto.
| Característica | Hemangioma da Infância | Malformação Vascular |
| Presença ao nascer | Raramente presente (surge após 2 semanas) | Presente ao nascer (embora possa ser discreta) |
| Evolução | Prolifera rápido e depois involui | Cresce proporcionalmente à criança; nunca regride |
| Consistência | Firme na fase de crescimento | Geralmente macia ou pulsátil (se arterial) |
| Involução | Espontânea em 90% dos casos | Não regride; pode piorar com o te |
Outros Tumores Vasculares
Diferente do Hemangioma da Infância (GLUT-1 positivo), estes tumores possuem características clínicas e biológicas únicas.
Hemangioma Congênito (HC)
Diferente do HI comum, este já nasce totalmente formado. Não apresenta a fase de crescimento pós-natal. Divide-se em dois tipos principais:
- RICH (Hemangioma Congênito Rapidamente Involutivo): É impressionante, pois regride de forma muito rápida, geralmente desaparecendo até os 12-14 meses de idade. Frequentemente apresenta uma área pálida ao redor (halo) e vasos radiais.
- NICH (Hemangioma Congênito Não Involutivo): Cresce proporcionalmente à criança e nunca regride, muitas vezes necessitando de cirurgia ou laser no futuro.
Hemangioendotelioma Kaposiforme (HEK)
Este é um tumor mais agressivo e raro.
- Aparência: Placa avermelhada-roxa, endurecida e mal definida.
- Risco Vital: Pode estar associado ao Fenômeno de Kasabach-Merritt, uma condição grave onde o tumor “sequestra” plaquetas, causando hemorragias graves.
- Diferencial: Diferente do HI, o HEK não regride espontaneamente e requer tratamento hospitalar intensivo.
Angioma em Tufos
Muitas vezes considerado parte do mesmo espectro do HEK, mas de evolução mais lenta.
- Sintoma Marcador: É frequentemente muito doloroso e apresenta um aumento da sudorese (hiperidrose) sobre a lesão.
- Evolução: Persiste por anos, sem a fase de involução característica do hemangioma comum.
Granuloma Piogênico
Muito comum em crianças maiores, mas pode ocorrer em bebês.
O Problema: Sangra abundantemente ao menor toque. Diferente do hemangioma, o tratamento costuma ser a remoção cirúrgica ou cauterização, pois não regride sozinho.
Características: É um pequeno nódulo vermelho “vivo” que surge após um pequeno trauma.
Lesões mais raras que fazem diagnóstico diferencial:
Mastocitoma ou xantogranuloma juvenil. Atenção especial ao Fibrossarcoma Infantil Congênito, um tumor esférico em extremidades que sangra facilmente e é o sarcoma de partes moles mais comum no primeiro ano de vida.
4. Condições e Síndromes Associadas
Embora a maioria dos hemangiomas seja focal (uma única “bolinha”), hemangiomas segmentares (que cobrem uma área maior do corpo) exigem investigação detalhada para síndromes:
Síndrome PHACE
Associada a hemangiomas grandes na face. Pode envolver anomalias no cérebro (fossa posterior), artérias, coração (coarctação da aorta) e olhos.
Síndrome LUMBAR
Associada a hemangiomas na região lombar e sacral. Pode indicar malformações na medula espinhal, sistema urinário ou anomalias anorretais.
Hemangiomatose Neonatal
Quando a criança apresenta mais de 5 hemangiomas cutâneos pequenos, há risco de hemangiomas internos, principalmente no fígado. Nestes casos, um ultrassom abdominal é obrigatório.
6. Opções de Tratamento
Classicamente, nem todo hemangioma precisa de tratamento, pois a maioria regride sozinha. As indicações habituais para tratamento são quando há risco de:
- Obstrução visual ou respiratória ou na zona das fraldas/ comprometimento funcional de algum órgão.
- Ulceração e dor.
- Desfiguração estética grave (ponta do nariz, lábios).
Mudança no Paradigma de Tratamento: Com o avançar do conhecimento e das novas possibilidades de tratamento, cada vez mais eficazes e seguras, a tendência atual na dermatologia pediátrica é tratar precocemente a maioria dos hemangiomas logo após o diagnóstico. O objetivo é aproveitar a “janela de oportunidade” na fase de crescimento para evitar deformidades, ulcerações e garantir uma involução mais rápida e esteticamente favorável.
Tratamentos Atuais
Betabloqueadores Orais: São o “padrão-ouro” desde 2008. Atua contraindo os vasos e inibindo o crescimento. Deve ser iniciado preferencialmente na fase proliferativa precoce.
Laser (Dye Laser): Excelente para tratar os vasos residuais (telangiectasias) após a fase de involução.
Cirurgia: Reservada para sequelas ou casos onde o tratamento medicamentoso falhou e a lesão compromete funções vitais.

Propranolol: o tratamento de primeira linha
Abaixo, detalho a eficácia, o mecanismo e as principais informações sobre esse tratamento:
1. Índices de Eficácia
Estudos clínicos e meta-análises mostram resultados extremamente positivos:
- Taxa de Sucesso: Cerca de 90% a 98% dos pacientes apresentam uma resposta favorável ao tratamento.
- Resolução Completa: Aproximadamente 60% dos casos atingem uma resolução completa ou quase completa após 6 meses de uso.
- Rapidez: É comum observar mudanças na cor (clareamento) e no volume da lesão logo nas primeiras 24 a 48 horas após o início das doses.
2. Como ele funciona?
Embora o mecanismo exato ainda seja objeto de estudo, acredita-se que o propranolol atue de três formas principais:
- Vasoconstrição: Reduz o fluxo sanguíneo para o hemangioma, causando o clareamento imediato.
- Inibição de fatores de crescimento: Diminui a produção de proteínas (como VEGF e bFGF) que estimulam o crescimento dos vasos sanguíneos.
- Apoptose: Induz a morte programada das células que compõem o tumor vascular.
3. Ele é seguro?
Sim, desde que acompanhado por um médico. O Propranolol é usado há décadas na pediatria para problemas cardíacos. Para o hemangioma, a dose é controlada e exige monitorização.
4. Fatores que influenciam o resultado
- Idade de Início: A eficácia é significativamente maior quando o tratamento começa cedo, idealmente antes dos 3 a 5 meses de vida, que é a fase de crescimento acelerado da lesão.
- Duração: O tratamento geralmente dura entre 6 e 12 meses para evitar a recidiva (o retorno do crescimento do hemangioma), que pode ocorrer se o remédio for suspenso muito cedo.
5. Monitoramento
Apesar de eficaz, o propranolol é um medicamento sistêmico (betabloqueador) e exige acompanhamento médico para monitorar:
- Frequência cardíaca e pressão arterial.
- Níveis de glicose (risco de hipoglicemia, especialmente se a criança ficar muito tempo sem comer). Atualmente admite-se que o risco de hipoglicemia é muito baixo com a administração do medicamento após as mamadas ou refeições.
- Qualidade do sono e possíveis broncoespasmos.
5. Outros detalhes do Propranolol:
Protocolo de Segurança com Propranolol A administração deve ocorrer de 12/12 horas ou 3x/dia. após as refeições (evitando a última do dia) para prevenir hipoglicemia, iniciando com metade da dose na primeira semana. O tratamento deve ser interrompido temporariamente se a criança apresentar vômitos, diarreia ou sintomas respiratórios como “chiadeira” no peito. O medicamento pode ser manipulado sob a forma de solução oral ou administrado após a maceração de comprimidos.
Cuidados Cardiológicos e Desmame Antes de iniciar o propranolol, é obrigatória a avaliação cardiológica com eletrocardiograma, especialmente pelo risco de complicações em crianças com Síndrome PHACE. O uso dura, em média, 6 meses; a interrupção deve ser lenta e gradual para evitar o efeito rebote (crescimento da lesão após a suspensão) e não deve ser feita antes de 1 ano de idade.
Efeitos Adversos Comuns Cerca de 10% das crianças em tratamento com betabloqueadores podem apresentar efeitos colaterais como distúrbios do sono (pesadelos), tosse, vômitos ou broncoespasmo. O monitoramento médico contínuo é essencial para ajustar a dose de acordo com o ganho ponderal do paciente e garantir que os benefícios sejam alcançados.
Importante: Este tratamento deve ser prescrito e acompanhado obrigatoriamente por um especialista (pediatra, dermatologista pediátrico ou cardiologista infantil). Jamais administre medicamentos por conta própria.
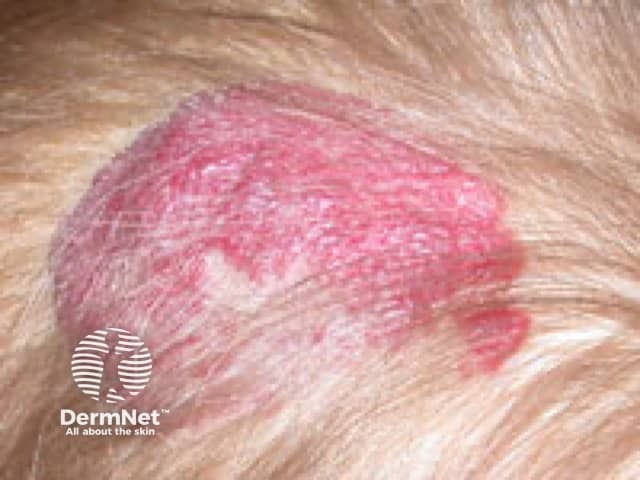
Atenolol: uma nova opção
Embora o propranolol seja o tratamento de escolha (padrão-ouro), a medicina avançou para oferecer alternativas eficazes, especialmente para minimizar efeitos colaterais ou tratar lesões menores.
O Uso do Atenolol (Via Oral)
O atenolol tem ganhado destaque como uma alternativa segura ao propranolol em casos específicos.
- Seletividade: Diferente do propranolol, o atenolol é um betabloqueador cardiosseletivo (beta1). Isso significa que ele atua menos nos receptores dos pulmões (beta2), reduzindo drasticamente o risco de broncoespasmo (chiado no peito).
- Vantagem na Dose: Possui uma meia-vida mais longa, permitindo muitas vezes a administração de apenas uma dose diária, o que facilita a adesão dos pais ao tratamento.
- Segurança Metabólica: Apresenta menor penetração no sistema nervoso central (reduzindo distúrbios do sono) e menor risco de hipoglicemia em comparação ao propranolol.
Timolol: uma opção de tratamento tópico para lesões superficiais
O maleato de timolol (geralmente na formulação de colírio 0,5% em gel) é a solução ideal para hemangiomas superficiais e pequenos.
Limitação: Não é eficaz para hemangiomas profundos ou volumosos, pois o medicamento não consegue penetrar em camadas mais baixas da pele em concentração suficiente.
Aplicação Local: Deve ser aplicado diretamente sobre a lesão (geralmente 2 a 3 vezes ao dia). A absorção sistêmica é mínima, o que o torna extremamente seguro.
Indicação: É excelente para lesões em fase inicial ou para “limpar” o vermelho residual de hemangiomas que já estão involuindo.
Resumo comparativo dos tratamentos com B-Bloqueadores
| Medicamento | Via | Indicação Principal | Principal Vantagem |
| Propranolol | Oral | Casos graves, extensos ou de risco | Maior base de evidência científica. |
| Atenolol | Oral | Casos com risco respiratório | Dose única diária e menos efeitos colaterais. |
| Timolol | Tópica | Lesões pequenas e muito superficiais | Praticidade e ausência de efeitos sistêmicos. |
Tratamentos antigos e em desuso
Historicamente, antes da descoberta acidental da eficácia dos betabloqueadores em 2008, os corticosteroides eram a primeira linha de tratamento para hemangiomas complicados. Embora hoje sejam pouco utilizados, eles desempenharam um papel fundamental na dermatologia pediátrica por décadas.
Aqui está uma breve explicação sobre esse uso:
Como eles funcionavam
Os corticoides (como a prednisolona ou dexametasona) eram administrados em doses elevadas para interromper a fase de crescimento do tumor. Eles agiam inibindo a angiogênese (formação de novos vasos) e estimulando a vasoconstrição, o que ajudava a estabilizar lesões que ameaçavam a visão ou as vias aéreas.
Formas de Administração
- Oral: O uso sistêmico por longos períodos era comum, mas trazia muitos efeitos colaterais para o bebê.
- Intralesional: Injeções diretas dentro do hemangioma eram aplicadas para tentar reduzir o volume de lesões localizadas, evitando os efeitos no corpo todo.
Por que entraram em desuso?
A principal razão foi o perfil de segurança. O uso prolongado de corticoides em lactentes causava efeitos adversos significativos, como:
- Síndrome de Cushing (face em lua cheia e ganho de peso).
- Irritabilidade e distúrbios do sono.
- Erupção acneiforme: lesões semelhantes a acne, desencadeadas pelo uso dos corticóides. Nesse artigo eu explico as diferenças da acne para a erupção acneiforme.
- Atraso no crescimento linear e na mineralização óssea.
- Imunossupressão, tornando o bebê mais suscetível a infecções e comprometendo a correta execução do calendário de imunizações.
Aviso importante (Disclaimer)
De acordo com as políticas atuais do Google para conteúdos de saúde, não é mais permitido citar, recomendar ou detalhar o uso de medicamentos controlados em textos médicos de caráter educativo publicados na internet. Por esse motivo, os conteúdos apresentados utilizam linguagem informativa geral, sem menção a nomes comerciais ou princípios ativos de uso restrito.
As informações aqui descritas têm finalidade exclusivamente educativa e não substituem a consulta médica. Toda conduta, diagnóstico ou tratamento deve ser avaliado, indicado e acompanhado por um médico, considerando as características individuais de cada paciente.
Nenhuma decisão terapêutica deve ser tomada com base apenas neste conteúdo.

Conclusão e Próximos Passos
O Hemangioma da Infância é uma condição benigna, mas que exige vigilância atenta, especialmente nos primeiros meses de vida. O diagnóstico correto evita tratamentos invasivos desnecessários e garante que casos graves sejam tratados na “janela de oportunidade” ideal.

