Se você notou o surgimento de pequenas pápulas avermelhadas ao redor da boca que teimam em não desaparecer, é muito provável que sua primeira reação tenha sido aplicar um creme hidratante potente ou, talvez, aquela pomada de corticoide que resolveu uma alergia no passado. Entretanto, na Dermatite Perioral (DP), o que parece ser o remédio é, frequentemente, o combustível para o problema. Como dermatologista focado em Medicina Baseada em Evidências, vejo diariamente a angústia de pacientes que chegam ao consultório após semanas de automedicação frustrada, confundindo sua condição com acne persistente ou rosácea.
Resumo da Dermatite Perioral:
- Definição: Uma erupção inflamatória caracterizada por pápulas de 1-2 mm, predominantemente ao redor da boca, nariz ou olhos.
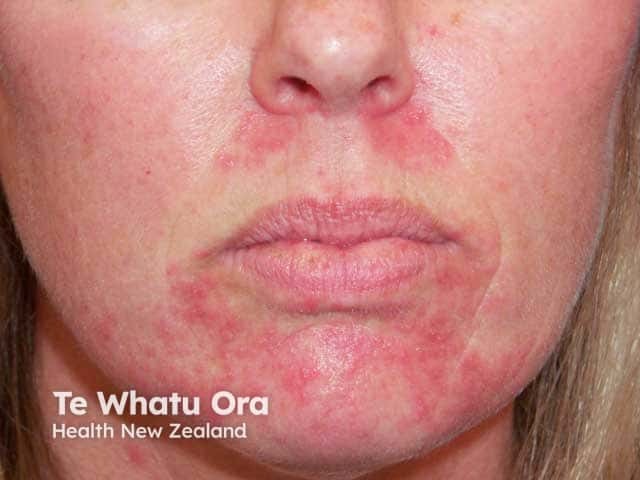
- Sinal de Ouro: A presença de uma “zona poupada” (pele normal) imediatamente adjacente à borda dos lábios.
- Causa Principal: O uso de corticosteroides (tópicos, inalatórios ou orais) é o gatilho mais comum e causa o temido efeito rebote.
- Pilar do Tratamento: A “Terapia Zero” (suspensão de todos os produtos desnecessários) é obrigatória antes de iniciar fármacos.
- Tempo de Resposta: A melhora significativa costuma ocorrer entre 4 a 8 semanas, exigindo disciplina rigorosa.
O que é a Dermatite Perioral? (Terminologia e Definição)
A Dermatite Perioral (DP), também amplamente referida na literatura médica como dermatite periorificial, é uma dermatose inflamatória crônica. Embora o termo “dermatite” possa sugerir um processo puramente eczematoso, a Dermatite Perioral apresenta-se clinicamente de forma mais próxima às erupções acneiformes ou rosaceiformes.
Leia mais sobre Acne em: Atualização em Acne: causas, agravantes, tratamentos e 2 mitos comuns sobre o medicamento mais eficaz.
Leia mais sobre a Rosácea em: Rosácea: o controle desses gatilhos resultou em melhora variada, em até 90% dos pacientes.
A Dermatite Perioral é uma desordem inflamatória complexa que exige não apenas medicação, mas uma “estratégia de retirada” e paciência.
Hoje, a preferência pelo termo “periorificial” cresce entre especialistas, pois reflete melhor a realidade clínica: as lesões frequentemente se estendem para as áreas perinasais (ao redor do nariz) e perioculares (ao redor dos olhos). Cientificamente, definimos a Dermatite Perioral como a presença de múltiplas pápulas eritematosas inflamatórias pequenas, pápulo-vesículas ou pápulo-pústulas, que podem ou não apresentar uma descamação leve associada.

Quem é mais afetado? (Epidemiologia e Dados Demográficos)
A Dermatite Perioral não escolhe etnia ou localização geográfica; ela é observada em populações ao redor de todo o mundo. No entanto, os dados estatísticos apontam grupos de risco claros que auxiliam no diagnóstico clínico:
- Mulheres Adultas (O Grupo Principal): A vasta maioria dos casos clínicos ocorre em mulheres na pré-menopausa, especificamente entre as idades de 16 e 45 anos. Acredita-se que variações hormonais e o maior uso de cosméticos faciais contribuam para essa prevalência.
- Dermatite Perioral na Infância: Embora historicamente considerada uma doença de adultos, a DP em crianças é uma realidade crescente. Um estudo retrospectivo com 222 crianças revelou que a idade média de apresentação é de 6,6 anos.
- Distribuição por Gênero em Crianças: Ao contrário dos adultos, onde a predominância feminina é esmagadora, na infância a diferença é menor, embora as meninas ainda representem cerca de 58% dos casos.
- Apresentação em Bebês: Existem registros documentados de Dermatite Perioral em bebês com apenas três meses de idade, o que reforça a necessidade de um olhar atento do pediatra e do dermatologista.
- Homens e Idosos: Embora menos frequente, a condição pode ocorrer em homens e pacientes idosos, geralmente associada ao uso de medicações específicas.

Por que isso acontece? (Etiologia e Patogênese)
Atualmente, o consenso é que ela surge de uma interação complexa entre fatores intrínsecos (genética e barreira cutânea) e extrínsecos (irritantes e fármacos).
O Papel Crítico da Barreira Cutânea
Evidências sugerem que muitos pacientes comDermatite Perioral possuem uma disfunção inerente da barreira epidérmica. Estudos detectaram uma frequência aumentada de diátese atópica (predisposição a alergias) nesses indivíduos. Quando a barreira cutânea está comprometida, a perda de água transepidérmica aumenta e a pele torna-se hiper-reativa a estímulos que seriam inofensivos em peles saudáveis.
O Vilão Principal: Corticosteroides e o Efeito Rebote
O uso de corticosteroides é o fator exógeno mais consistentemente associado à DP. O mecanismo exato de como o corticoide induz a erupção é incerto, mas a teoria principal é que ele causa danos estruturais à barreira lipídica da pele ou altera o microbioma local.
- A Armadilha: O paciente usa o corticoide para uma irritação leve. A inflamação diminui temporariamente (devido ao efeito vasoconstritor e imunossupressor).
- O Ciclo: Ao tentar parar o uso, ocorre uma “tempestade inflamatória” — as lesões retornam muito mais intensas do que antes. Isso leva o paciente a aplicar mais corticoide, perpetuando o dano.
- Vias de Administração: Não se trata apenas de cremes. Corticoides orais e, crucialmente, corticosteroides inalatórios (usados para asma ou rinites) são causas documentadas de DP perinasal e perioral.
Micro-organismos e o Microbioma
Embora a Dermatite Perioral não seja uma infecção no sentido estrito, certos agentes biológicos parecem exacerbar a inflamação:
- Fusobacteria: Frequentemente isoladas das lesões.
- Candida albicans: Fungos que podem proliferar sob a oclusão de cosméticos pesados.
- Ácaro Demodex: Assim como na rosácea, um aumento na densidade desses ácaros nos folículos pilosos pode desempenhar um papel inflamatório.
Fatores Externos Modernos (Máscaras e Cosméticos)
O uso excessivo de hidratantes oclusivos, maquiagens pesadas (“pancake”) e protetores solares gordurosos pode agir como gatilho. Um fenômeno recente e relevante é o impacto do uso de máscaras faciais (COVID-19). A oclusão prolongada, o calor e a fricção alteram o microbioma local, resultando em exacerbações da DP, muitas vezes confundidas com acne mecânica. Além disso, a pasta de dente fluorada tem sido investigada há décadas como um possível irritante, embora a evidência seja menos robusta do que a dos corticosteroides.
Pomadas e cremes de cuidados com a pele, especialmente aqueles com base de petrolato ou parafina, e o veículo miristato de isopropila são sugeridos como fatores causais. Em um estudo australiano, a aplicação de base além de hidratante e creme noturno resultou em um risco 13 vezes maior de dermatite perioral. A combinação de hidratante e base foi associada a um risco menor, porém significativamente aumentado, enquanto o uso de hidratante sozinho não foi associado a um aumento do risco.
Como identificar os sintomas (Manifestações Clínicas)
O diagnóstico da Dermatite Perioral é, em 95% dos casos, baseado na observação clínica meticulosa. As características visuais são altamente específicas.
A Forma das Lesões
As lesões clássicas são pápulas eritematosas de 1 a 2 mm. Elas tendem a ser monomórficas (todas têm aparência similar). Diferente da acne, não observamos comedões (cravos). Pode haver a presença de pápulo-pústulas (pequenas pontas de pus) e pápulo-vesículas (pequenas bolhas de líquido).
Localização
A distribuição é tipicamente simétrica:
- Região Perioral: Ao redor da boca.
- Região Perinasal: Dobras do nariz.
- Região Periocular: Cantos externos dos olhos ou pálpebras inferiores. O Ponto Crucial: Existe uma zona poupada — uma faixa muito estreita de pele normal (geralmente 1-3 mm) que separa as pápulas da borda do lábio (vermelhão). Se a inflamação “invadir” o lábio, o diagnóstico deve ser questionado.
Sintomas
Ao contrário de eczemas comuns, a Dermatite Perioral apresenta raramente prurido (coceira) intenso. O paciente queixa-se predominantemente de:
- Sensação de queimação.
- Picadas ou agulhadas.
- Tensão na pele.
A Variante Granulomatosa
Esta é uma forma distinta que ocorre quase exclusivamente em crianças pré-púberes. Clinicamente, manifesta-se como pápulas cor da pele, amareladas ou castanho-avermelhadas. O que a diferencia é que essas pápulas podem aparecer em locais atípicos, como as bochechas laterais e o couro cabeludo. Na biópsia, essa variante mostra granulomas epitelioides, assemelhando-se histologicamente à uma doença chamada sarcoidose.
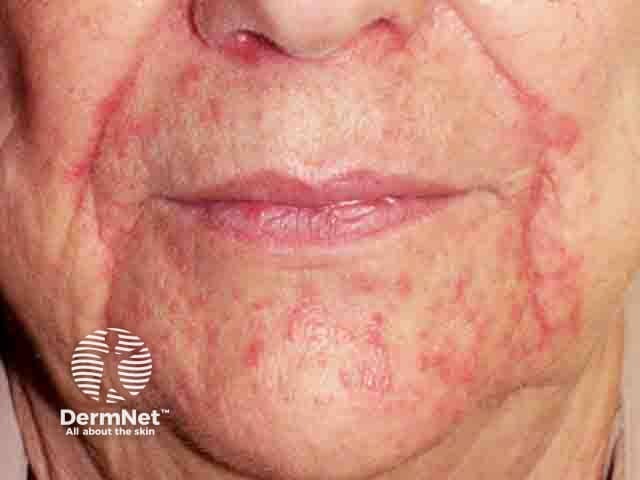
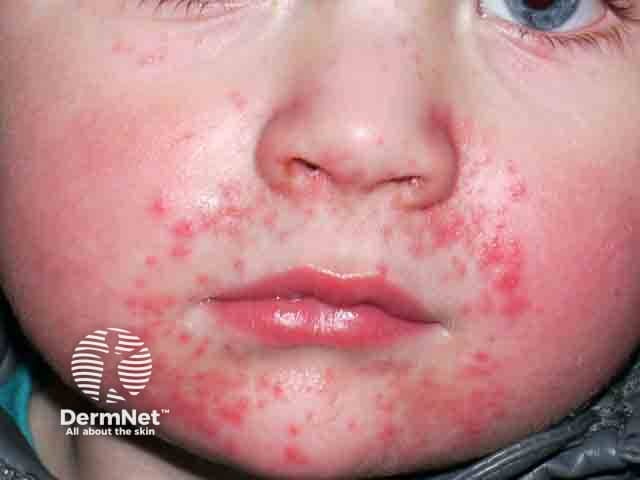
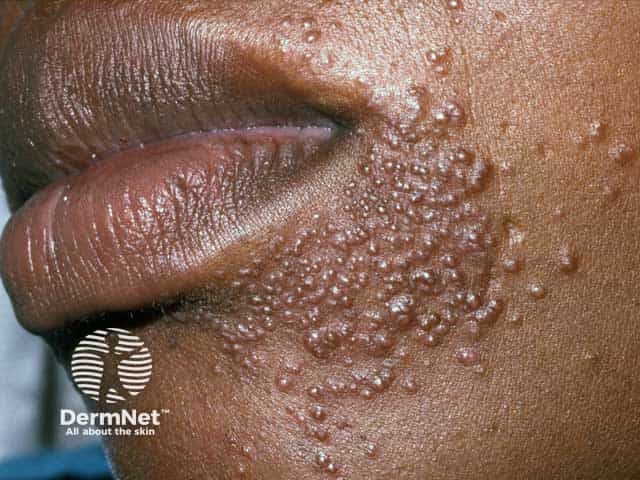
Diferenciação Crucial: Dermatite Perioral vs. Outras Condições Faciais
A maior causa de falha no tratamento da Dermatite Perioral é o erro diagnóstico inicial. Use a tabela abaixo para entender as diferenças fundamentais:
| Condição | Localização Principal | Lesões Características | Presença de Comedões | Sinais Distintivos |
| Dermatite Perioral | Periorificial (boca, nariz, olhos) | Pápulas e pústulas de 1-2mm | Ausente | Preservação da borda labial; queimação. |
| Acne | Face, costas, peito | Comedões, pápulas, nódulos | Presente | Presença de cravos; polimorfismo das lesões. |
| Rosácea | Centro da face (bochechas, nariz) | Eritema persistente, pápulas | Ausente | Flushing (rubor), telangiectasias; sem zona poupada. |
| Derm. Seborreica | Sulcos nasolabiais, sobrancelhas | Placas eritematosas descamativas | Ausente | Descamação gordurosa e amarelada. |
| Derm. de Contato | Local de contato com alérgeno | Eritema, vesículas, crostas | Ausente | Prurido (coceira) intenso; histórico de novo produto. |
| Impetigo | Frequentemente perinasal | Vesículas, crostas melicéricas | Ausente | Crostas cor de mel; comum em crianças; bacteriana. |
Leia mais sobre a Dermatite Seborreica em: Existe cura para a caspa? Entenda a Dermatite Seborreica, seus gatilhos e onde ela pode se manifestar.

O Diagnóstico Médico e Exames Complementares
Embora clínico, o diagnóstico pode exigir investigação em casos atípicos ou resistentes.
- Critérios Clínicos: O médico avalia o histórico de uso de corticosteroides, a morfologia das pápulas e a sensação de queimação relatada.
- Biópsia de Pele: Raramente necessária, mas indicada se houver suspeita de sarcoidose cutânea, lúpus miliar disseminado da face ou sífilis secundária. Os achados histopatológicos típicos incluem paraqueratose, espongiose epidérmica e acantose leve, com infiltrado linfocitário perivascular e perifolicular: termos técnicos que serão melhor interpretados pelo seu dermatologista.
- Exame de Raspado (KOH): Utilizado para descartar infecções por dermatófitos (tinea faciei) ou avaliar a infestação por Demodex.
Estratégias de Tratamento
O tratamento da Dermatite Perioral baseia-se em evidências de ensaios clínicos controlados e recomendações de especialistas. O sucesso depende de uma abordagem em etapas.
A “Terapia Zero”.
Este é o passo mais difícil, porém o mais vital. Consiste na descontinuação total de todos os corticosteroides e cosméticos.
Resistindo à Crise de Rebote: Entenda que, ao parar o corticoide, sua pele irá “reclamar”. Nas primeiras 1 a 2 semanas, as pápulas podem aumentar e o eritema (vermelhidão) pode piorar. Isso não significa que o tratamento falhou; é a pele tentando reencontrar seu equilíbrio sem a droga.
- O que fazer: Lave o rosto apenas com água morna ou um limpador sem sabão (syndets) e sem fragrância.
- O que evitar: Maquiagem, hidratantes oclusivos e, claro, qualquer tentativa de “só um pouquinho” de corticoide.
Tratamento Tópico (Doença Leve)
Indicado para pacientes que não apresentam grande angústia emocional e possuem poucas lesões.
- Inibidores de Calcineurina: São as opções de primeira linha. Em um ensaio multicêntrico com 124 adultos, o Pimecrolimus mostrou uma redução drástica na gravidade da doença. Curiosamente, a mediana de tempo para resposta foi de 14 dias, comparada a 28 dias no grupo placebo.
- Antibióticos Tópicos: Podem ser utilizados, com estudos mostrando melhora gradual em 8 semanas.
- Novas Opções: O uso de Ivermectina 1% creme tem ganhado espaço devido à sua ação anti-inflamatória e contra o ácaro Demodex. O Ácido Azelaico 20% também é uma alternativa segura, especialmente para gestantes.
Tratamento Sistêmico (Doença Moderada a Grave)
Para casos extensos, os antibióticos orais são prescritos não pelo seu efeito bactericida, mas pelas suas propriedades anti-inflamatórias potentes.
- Ciclinas: em um estudo de 108 pacientes, essa classe de antibiótico mostrou uma resposta mais rápida do que o antibiótico tópico.
Considerações Especiais para Crianças (Abaixo de 8 Anos)
Atenção Crucial: As Ciclinas são terminantemente contraindicadas para crianças menores de 8 anos devido ao risco de descoloração permanente dos dentes e interferência no desenvolvimento ósseo. É possível avaliar, nesses casos, o uso de Macrolídeos.
Prognóstico e Cuidados de Longo Prazo
A Dermatite Perioral é uma condição benigna, mas que exige um “treinamento” da pele para o futuro. O prognóstico é excelente: a maioria das crianças atinge a cura completa em uma média de 3,8 meses.
Protocolo de Manutenção:
- Reintrodução Lenta: Quando a pele estiver limpa por 2 semanas, introduza um produto novo (ex: protetor solar) por semana. Se houver reação, você saberá exatamente qual produto foi o culpado.
- Limpadores Suaves: Mantenha o uso de produtos com pH fisiológico (em torno de 5.5).
- Hidratação Inteligente: Use loções fluidas ou géis-creme em vez de pomadas oclusivas à base de petrolato.

FAQ: Perguntas Frequentes
1. Posso usar maquiagem durante o tratamento da dermatite perioral? Idealmente, deve-se evitar qualquer cosmético na fase de “Terapia Zero”. Se for estritamente necessário (ex: evento profissional), utilize pós minerais leves e remova imediatamente com água micelar para pele sensível.
2. A dermatite perioral deixa cicatrizes permanentes? Felizmente, a DP resolve-se geralmente sem deixar cicatrizes. O risco principal é a hiperpigmentação pós-inflamatória (manchas escuras), especialmente em fototipos mais altos, que costuma clarear com o tempo e proteção solar adequada.
3. Pasta de dente sem flúor realmente ajuda? Embora não haja um estudo definitivo que comprove que o flúor causa a DP em todos, há evidências anedóticas suficientes para recomendar a troca por uma pasta sem flúor durante o tratamento, como uma medida de precaução de baixo custo.
4. Quanto tempo demora para o efeito rebote do corticoide passar? O pico do agravamento ocorre entre o 3º e o 10º dia após a suspensão. Após a segunda semana, com o auxílio de antibióticos ou inibidores de calcineurina, a inflamação começa a ceder visivelmente.
5. O estresse emocional pode causar a dermatite? O estresse não causa a DP diretamente, mas altera os níveis de cortisol e a função de barreira da pele, o que pode exacerbar uma condição já existente ou facilitar o aparecimento em indivíduos predispostos.
Conclusão e Próximos Passos
A Dermatite Perioral é uma jornada de resiliência. O desejo por uma “cura rápida” é o que muitas vezes leva ao uso de corticoides e ao agravamento do quadro. O caminho para uma pele saudável passa pelo diagnóstico preciso, pela suspensão estratégica de irritantes e pela adesão a um protocolo farmacológico baseado em evidências científicas sólidas.
Se você se identifica com os sintomas descritos, o passo mais seguro é interromper a automedicação e buscar orientação profissional.
AVISO LEGAL: Este documento tem caráter estritamente informativo e educativo, seguindo as diretrizes de E-E-A-T do Google e normas do CRM. As informações aqui contidas não substituem a consulta médica presencial. O diagnóstico e a prescrição de tratamentos devem ser feitos exclusivamente por um médico após avaliação individual. Não utilize antibióticos ou inibidores de calcineurina sem prescrição médica.

