- O que é o Câncer de Pele?
- Tipos principais de câncer de pele
- Causas e Fatores de Risco
- Sinais de Alerta e Sintomas
- Diagnóstico feito pelo dermatologista durante o Check Up de pele
- O que é Dermatoscópio?
- Formas de Prevenção
- O Índice UV (IUV)
- Novidades
O câncer de pele é o tipo de câncer mais frequente no Brasil e no mundo. Embora a taxa de cura seja muito alta quando detectado precocemente, sua incidência crescente o torna um tema de extrema importância para a saúde pública e a dermatologia.
O que é o Câncer de Pele?
O câncer de pele é caracterizado pelo crescimento anormal e descontrolado das células que compõem a pele. Nossa pele é o maior órgão do corpo e é composta por diferentes camadas e tipos de células. O tipo de câncer de pele é determinado pela célula que foi afetada.
A pele é composta por três camadas principais: a epiderme (a camada mais externa), a derme (a camada média) e a hipoderme (a camada mais profunda). A maioria dos cânceres de pele se origina na epiderme, que contém as células basais, as células escamosas e os melanócitos. Quando o DNA dessas células é danificado, geralmente pela radiação ultravioleta (UV) do sol ou de câmaras de bronzeamento, o mecanismo de controle de crescimento é perdido, levando à formação de tumores malignos.
Tipos principais de câncer de pele
Existem três tipos principais de câncer de pele, classificados de acordo com a célula de origem. Os dois primeiros são frequentemente chamados de cânceres de pele não-melanoma, por serem mais comuns e terem uma menor probabilidade de metástase (espalhamento).
1. Carcinoma Basocelular (CBC)
O Carcinoma Basocelular é o tipo de câncer de pele mais comum, representando cerca de 75% a 80% dos casos. Ele se origina nas células basais, localizadas na camada mais profunda da epiderme.
- Características: Geralmente cresce lentamente e raramente se espalha para outras partes do corpo.
- Aparência: Pode apresentar-se como uma lesão elevada, perolada e translúcida com vasos sanguíneos visíveis (telangiectasias), uma ferida que não cicatriza, ou uma mancha plana e avermelhada.
- Localização: Mais frequente em áreas expostas ao sol, como rosto, pescoço e orelhas.
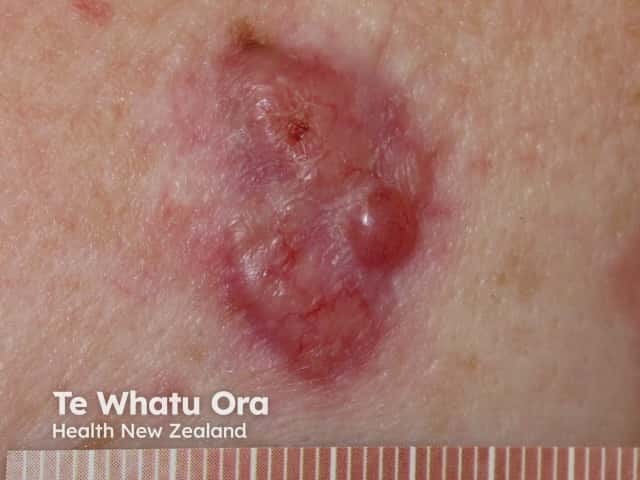
2. Carcinoma Espinocelular (CEC)
O Carcinoma Espinocelular é o segundo tipo mais comum, originando-se nas células escamosas (queratinócitos), que constituem a maior parte da epiderme.
- Características: Embora mais propenso a crescer e se espalhar (metástase) do que o CBC, o risco ainda é baixo quando comparado ao melanoma.
- Aparência: Costuma surgir como nódulos vermelhos, firmes, escamosos, ou como feridas que não curam. Pode, às vezes, ter uma crosta ou sangrar.
- Localização: Comum em áreas cronicamente expostas ao sol, como lábios, orelhas, face, couro cabeludo e dorso das mãos.
- Lesão precursora (Ceratose Actínica): As ceratoses actínicas são pequenas lesões ásperas e escamosas na pele, causadas pelo dano solar acumulado ao longo de muitos anos. são o primeiro sinal de alerta de que o sol danificou profundamente o DNA das células da pele. Quando essas lesões não são tratadas, elas podem se transformar em um Carcinoma Espinocelular (CCE). O risco de transformação gira em torno de 10 a 15% em 10 anos para cada lesão. Por isso, os dermatologistas tratam essas “casquinhas” preventivamente, antes que elas ganhem força para evoluir. Tratar a ceratose é, na verdade, agir antes que o câncer apareça, garantindo uma cura muito mais simples e rápida.
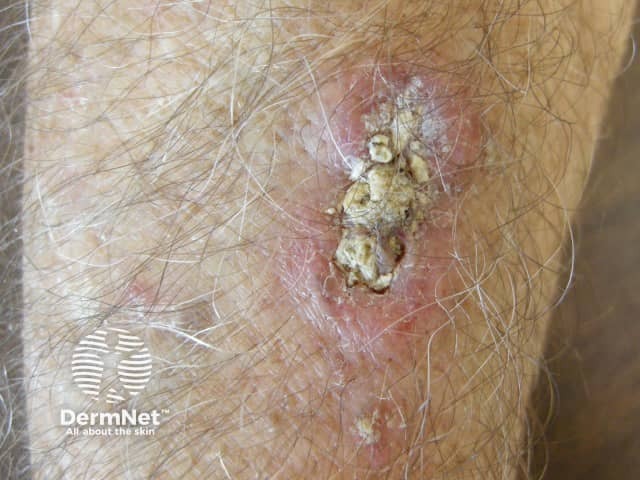
Sua principal causa é a exposição solar acumulada ao longo da vida, exigindo diagnóstico precoce para evitar que as células malignas se espalhem para outros órgãos.
3. Melanoma
O Melanoma é o tipo de câncer de pele menos frequente, mas é o mais agressivo e perigoso, responsável pela grande maioria das mortes relacionadas ao câncer de pele. Ele se origina nos melanócitos, as células produtoras de pigmento (melanina).
- Características: Tem alta probabilidade de metástase se não for detectado e tratado precocemente.
- Aparência: Pode se desenvolver em uma pinta (nevo) já existente, mas na maioria das vezes aparece como uma nova mancha ou lesão pigmentada.
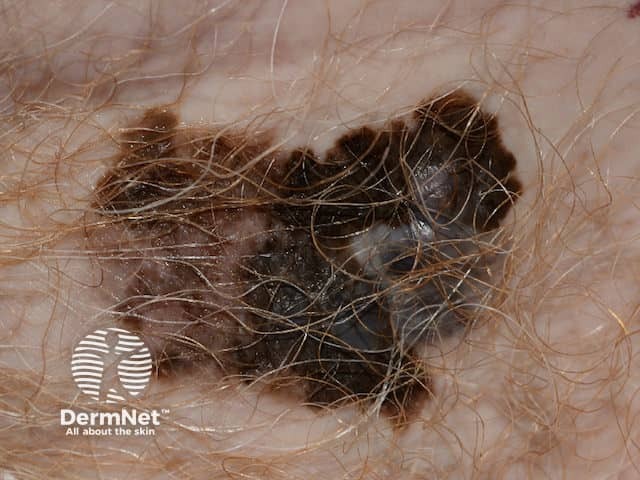
Devido ao seu comportamento evolutivo, o monitoramento de mudanças em pintas pré-existentes é crucial para evitar a progressão vertical e o risco de metástase.
Causas e Fatores de Risco
A principal causa do câncer de pele é a exposição excessiva e desprotegida à radiação ultravioleta (UV).
Radiação Ultravioleta (UV)
A radiação UV é dividida em UVA e UVB.
UVA: Penetra mais profundamente na pele, associada ao envelhecimento e a um papel no câncer de pele.
UVB: É a principal responsável pela queimadura solar e o principal indutor do dano ao DNA que leva ao câncer.
Câmaras de Bronzeamento: São uma fonte perigosa de UV artificial e aumentam significativamente o risco de todos os tipos de câncer de pele.
Outros Fatores de Risco
Além da exposição solar, outros fatores aumentam o risco de desenvolver câncer de pele Prevenção e Tratamento sendo crucial:
Pele Clara: Pessoas com fototipos I e II (pele clara, olhos claros, cabelos loiros ou ruivos) têm menos melanina e são mais vulneráveis ao dano solar.
Histórico Familiar: Ter um parente de primeiro grau com melanoma ou outros cânceres de pele.
Histórico Pessoal: Já ter tido um câncer de pele aumenta o risco de desenvolver outro.
Muitas Pintas (Nevo): A presença de um grande número de pintas ou pintas atípicas (displásicas) é um fator de risco para o melanoma.
Sistema Imunológico Comprometido: Pacientes transplantados ou em tratamento imunossupressor.
Idade Avançada: O dano solar é cumulativo ao longo da vida.

Sinais de Alerta e Sintomas
Estar atento ao próprio corpo é a chave para o diagnóstico precoce do câncer de pele. O autoexame é recomendado.
Sinais em Cânceres Não-Melanoma
Feridas que Não Cicatrizam: Uma lesão que persiste por mais de quatro semanas, muitas vezes sangrando facilmente.
Nódulos/Pápulas: Crescimentos perolados, translúcidos, ou vermelhos e firmes.
Manchas: Áreas planas e escamosas, que podem ser avermelhadas, escuras ou esbranquiçadas.
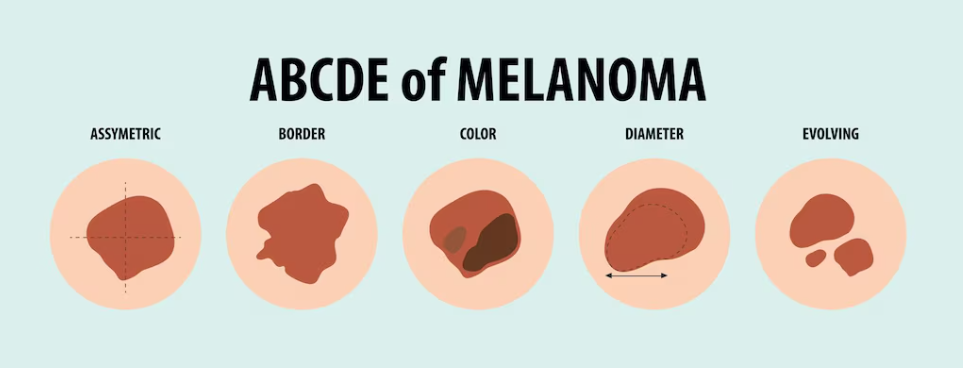
Sinais de Melanoma (Regra ABCDEF)
Conforme mencionado, qualquer pinta ou mancha escura que apresente:
- Assimetria: Uma metade da lesão não corresponde à outra.
- Bordas: Irregulares, mal definidas, recortadas.
- Cor: Variações de cores (preto, castanho, vermelho, azul, branco).
- Diâmetro: Geralmente maior que 6 milímetros (tamanho de uma borracha de lápis).
- Evolução: Mudança de tamanho, forma, cor, elevação, ou sangramento/coceira.
- Feia: lesão “feia”, ou o “patinho feio”, em relação às outras lesões do corpo.
Se notar qualquer um desses sinais, procure um dermatologista imediatamente.
Diagnóstico feito pelo dermatologista durante o Check Up de pele:
Algumas lesões cutâneas benignas, como a ceratose seborreica, frequentemente apresentam características morfológicas — coloração escura e bordas irregulares — que mimetizam o melanoma, o tipo mais agressivo de câncer de pele, ou o carcinoma basocelular. Devido a essa semelhança visual, o diagnóstico clínico apenas a olho nu é insuficiente e impreciso.
Nesse contexto, a dermatoscopia feita pelo dermatologista torna-se essencial. Por meio de lentes de aumento e luz polarizada, esta técnica permite ao dermatologista identificar estruturas subsuperficiais invisíveis ao exame comum, diferenciando padrões benignos de sinais de malignidade. O diagnóstico precoce via dermatoscopia é o fator determinante para a redução da mortalidade e o sucesso terapêutico.
Onde está o câncer de pele?
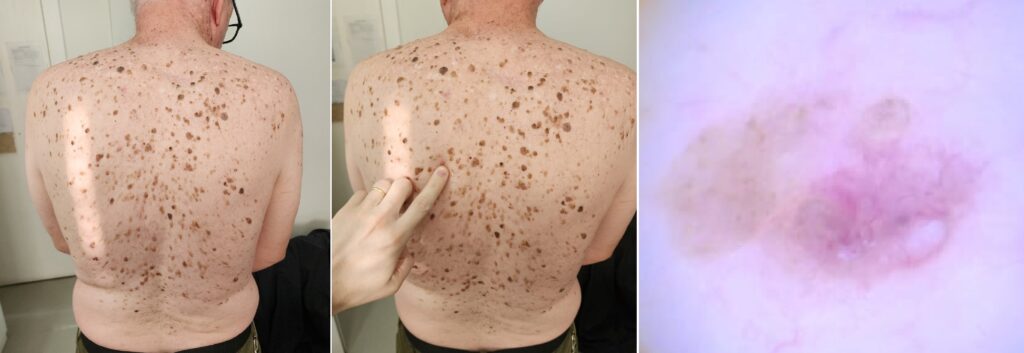

O que é Dermatoscópio?
O dermatoscópio é uma ferramenta indispensável na consulta com o dermatologista. Trata-se de um aparelho portátil que funciona como uma “superlupa”, combinando lentes de aumento com uma iluminação especial que atravessa a camada superficial da pele.
Como o aparelho funciona?
Para enxergarmos através da pele, o aparelho elimina a reflexão da luz na camada mais externa (estrato córneo). Isso é feito de duas formas:
- Luz Polarizada: Filtros especiais cancelam o brilho da superfície, permitindo ver as camadas profundas sem tocar na pele.
- Imersão: O médico aplica um líquido (gel ou óleo) entre a lente e a pele para criar transparência.
Ao “atravessar” essa barreira, o dermatologista visualiza a disposição do pigmento e a arquitetura dos vasos sanguíneos, o que define o diagnóstico.
O que ele ajuda a diferenciar?
Além de rastrear o câncer, o dermatoscópio é usado para identificar diversas condições comuns, evitando biópsias desnecessárias:
- Pintas Banais (Nevos): Mostra um padrão de rede perfeitamente simétrico e organizado.
- Angiomas Rubi: Revela “lagoas” de sangue bem delimitadas (pequenas bolinhas vermelhas).
- Hiperplasias Sebáceas: Identifica glândulas de gordura amareladas com vasos em formato de “coroa”.
- Mílios: Aparecem como cistos esféricos brancos e brilhantes sob a lente.
- Ceratoses seborréicas: Lesões benignas que tendem a surgir com a idade e são as principais simuladoras de melanoma.
- Lesões Inflamatórias: Ajuda a distinguir psoríase de dermatites através do padrão dos vasos capilares e das escamas.
- Diversas outras lesões.
Formas de Prevenção
A prevenção é a ferramenta mais poderosa contra o câncer de pele Prevenção e Tratamento.
Proteção Inteligente Contra o Sol
A prevenção não se resume apenas ao protetor solar. Envolve uma abordagem multifacetada:
Evitar o Pico de Sol: Limitar a exposição entre 10h e 16h, quando a radiação UV é mais intensa.
Roupas de Proteção: Usar roupas que cubram a maior parte do corpo, incluindo chapéus de aba larga (que protegem orelhas e pescoço) e óculos de sol com proteção UV.
Protetor Solar. Neste artigo, eu detalho sobre o uso e as particularidades dos diversos filtros solares existentes.
Evitar Bronzeamento Artificial: Proibir o uso de câmaras de bronzeamento.

O protetor solar funciona como um escudo para a pele contra os raios UV, usando dois mecanismos principais: filtros químicos, que absorvem a radiação e a transformam em calor inofensivo, e filtros físicos (bloqueadores), que criam uma barreira mineral para refletir os raios. A proteção da pele feita dessa forma é medida capaz de proteger a pele do câncer de pele.
O Índice UV (IUV)
O Índice Ultravioleta (IUV) é uma medida internacional que indica a intensidade da radiação UV solar na superfície da Terra em um determinado local e horário.
Como Usar: O IUV varia em uma escala de 1 (baixo) a 11+ (extremo). Valores acima de 3 já requerem proteção solar (uso de filtro e roupas com proteção UV). Valores de 8 a 10 (muito alto) e 11+ (extremo) exigem proteção máxima e evitar a exposição. É uma ferramenta essencial para a Câncer de Pele Prevenção e Tratamento.
Noções Sobre o Uso de Filtros Solares
O filtro solar é uma peça fundamental na estratégia de prevenção do câncer de pele.
Neste artigo, eu detalho sobre o uso e as particularidades dos diversos filtros solares existentes.
O Que Procurar no Rótulo
FPS (Fator de Proteção Solar): Indica o grau de proteção contra os raios UVB. Recomenda-se um FPS de, no mínimo, 30 para uso diário.
Amplo Espectro: Garante proteção tanto contra raios UVB quanto contra raios UVA. A proteção UVA é identificada por PPD (Persistent Pigment Darkening) ou um sinal de “+” no rótulo.
Aplicação Correta
Quantidade: Aplicar uma camada generosa, equivalente a uma colher de chá para a face e pescoço, e uma xícara de shot (30ml) para o corpo todo.
Momento: Aplicar 15 a 30 minutos antes da exposição solar, permitindo a absorção, para alguns tipos de filtro.
Reaplicação: Crucial! Reaplicar a cada duas horas, ou imediatamente após nadar ou suar intensamente.
Tratamentos e Novidades Científicas (Pubmed)
O diagnóstico precoce do câncer de pele geralmente leva a tratamentos simples e curativos. Para a maioria dos Carcinomas Basocelulares e Espinocelulares, a cirurgia é o tratamento padrão.
Vale dizer que a entidade mundial em definir os protocolos de tratamento para o câncer de pele é o NCCN, sigla que significa National Comprehensive Cancer Network (Rede Nacional Abrangente de Câncer), uma aliança sem fins lucrativos dos principais centros de câncer dos EUA que desenvolve e publica as diretrizes clínicas mais completas e atualizadas para o tratamento, prevenção e serviços de suporte do câncer, sendo um padrão global para profissionais de saúde e pacientes, focando em cuidados de alta qualidade e acessíveis.
Opções de Tratamento Padrão
Cirurgia de Excisão: Remoção do tumor e de uma margem de segurança de tecido saudável ao redor. É o método mais comum e eficaz.
Cirurgia Micrográfica de Mohs: Usada principalmente em tumores de alto risco, recorrentes ou em áreas esteticamente sensíveis (face). Permite a remoção do tumor camada por camada, analisando 100% das margens, o que maximiza a remoção do câncer e preserva o tecido saudável.
Eletrocirurgia e Curetagem: Remoção por raspagem seguida de destruição por calor. Usada para lesões menores de baixo risco.
Terapias Tópicas: Uso de cremes quimioterápicos (ex: 5-fluorouracil) ou imunomoduladores (ex: imiquimode) para lesões superficiais de baixo risco.
Radioterapia: Uso de radiação para destruir as células cancerosas.
Últimas Novidades em Melanoma
O tratamento do melanoma avançado teve a maior revolução nas últimas décadas, movida principalmente pela Imunoterapia e pelas Terapias-Alvo.
- Imunoterapia com Inibidores de Checkpoint: Pesquisas destacadas no Pubmed mostram que medicamentos como os inibidores de PD-1 (ex: pembrolizumab, nivolumab) e de CTLA-4 (ex: ipilimumab) revolucionaram o tratamento do melanoma metastático. Eles agem “liberando o freio” no sistema imunológico, permitindo que as células de defesa do corpo reconheçam e ataquem o câncer. Esta é uma das maiores esperanças e foco da pesquisa atual em Câncer de Pele Prevenção e Tratamento.
- Terapias-Alvo: Cerca de metade dos melanomas possui uma mutação no gene BRAF. Para esses casos, os inibidores de BRAF e MEK (ex: vemurafenibe, dabrafenibe) são extremamente eficazes, bloqueando diretamente a via de sinalização que estimula o crescimento do tumor. O Pubmed continua a publicar estudos que combinam essas terapias para melhorar as taxas de resposta e a sobrevida dos pacientes.
- Avanços na Detecção Precoce: O uso de dermatoscopia digital e inteligência artificial (IA) para mapeamento corporal total está se tornando um padrão, permitindo a detecção de mudanças mínimas em pintas ao longo do tempo, o que é vital para o diagnóstico ultraprecoce do melanoma, aumentando as chances de cura para quase 100%.
Sinais de Alerta: Quando Procurar um Especialista
É fundamental que qualquer pessoa que note uma lesão de pele que mude, coce, sangre, cresça, ou que simplesmente não se cure procure um dermatologista. Entender e decorar os sinais de alerta (regra do ABCDEF) é fundamental. O diagnóstico precoce é o maior aliado.
Lembre-se: o câncer de pele Prevenção e Tratamento é um desafio de saúde que pode ser superado com conhecimento e vigilância. A adoção de hábitos de proteção solar desde a infância e o autoexame regular são as chaves para uma vida longa e saudável.


Apareceu um caroço atrás da orelha o dermatologista operou a 6 meses
.mas parece que ele continua a coçar de vez enquanto
Olá, Nilton. O ideal nesses casos é examinar o laudo da biópsia feita para saber se a lesão foi completamente retirada ou parcialmente biopsiada. Caso tenha sido totalmente removida é necessário analisar a cicatriz com o dermatoscópio em busca de sinais de recidiva da lesão original. Caso a cicatriz não apresente tais sinais, provavelmente os sintomas decorrem da própria cicatriz.
Apareceu um caroço atrás da orelha o dematologista operou, mas costuma a coçar e a ferida parece que ainda não cicatrizou