Muitas pessoas convivem com manchas escuras no rosto e se perguntam: afinal, o melasma tem cura? Embora seja uma condição crônica que exige paciência, é perfeitamente possível controlar as marcas e recuperar a uniformidade da pele com o acompanhamento correto.
O surgimento dessas manchas está ligado a fatores genéticos, alterações hormonais e, principalmente, à exposição solar. Sabe-se que o melasma pode ser dos tipos epidérmico, dérmico ou misto. Neste artigo, vamos explorar as principais causas, o que pode agravar o quadro e quais são os tratamentos mais modernos, eficazes e seguros para manter o melasma sob controle, já que uma cura definitiva dificilmente é atingida.
Pontos Principais

O Que é o Melasma?
O Melasma se manifesta como hiperpigmentação adquirida, ou seja, manchas escuras de cor castanho-claro a castanho-escuro. É predominantemente observado em mulheres, especialmente durante a idade reprodutiva, mas também pode afetar homens.
É quadro causado por uma superprodução de melanina (o pigmento que dá cor à pele) pelos melanócitos (as células produtoras de pigmento), resultando no depósito excessivo desse pigmento na epiderme e/ou na derme. Essa produção exacerbada é desencadeada por múltiplos fatores, sendo o principal a radiação solar.
Localização Comum
As manchas do melasma tendem a ser simétricas e afetam áreas como:
- Centro-facial: Testa, bochechas, nariz e lábio superior.
- Malar: Bochechas e nariz lateral.
- Mandibular: Linha da mandíbula.

Quais são os tipos de melasma?
A classificação é baseada na profundidade do pigmento na pele, o que influencia diretamente a resposta ao tratamento. Esta profundidade é tipicamente avaliada pelo dermatologista com o auxílio da Lâmpada de Wood.
1. Melasma Epidérmico
Características: O pigmento (melanina) está localizado na camada mais superficial da pele (epiderme).
Resposta ao Tratamento: Geralmente apresenta melhor resposta aos tratamentos tópicos e clareadores, pois o pigmento está mais acessível.
Aparência na Lâmpada de Wood: Torna-se mais evidente, com contraste aumentado.
2. Melasma Dérmico
Características: O pigmento está localizado nas camadas mais profundas (derme), muitas vezes englobado por células de defesa da pele (macrófagos).
Resposta ao Tratamento: É o tipo mais difícil de tratar, exigindo tratamentos mais invasivos e longos.
Aparência na Lâmpada de Wood: Praticamente não altera a visibilidade das manchas.
3. Melasma Misto
Características: Ocorre a combinação de pigmento tanto na epiderme quanto na derme. É o tipo mais frequente.
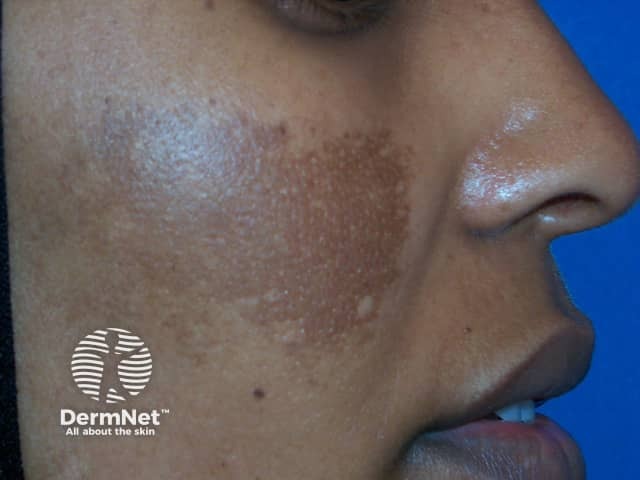
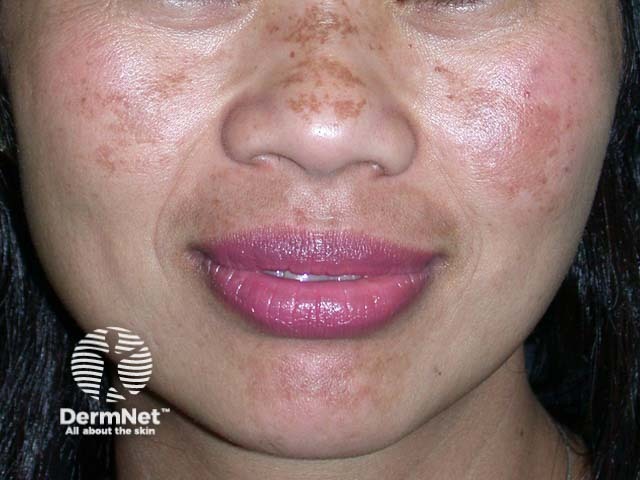
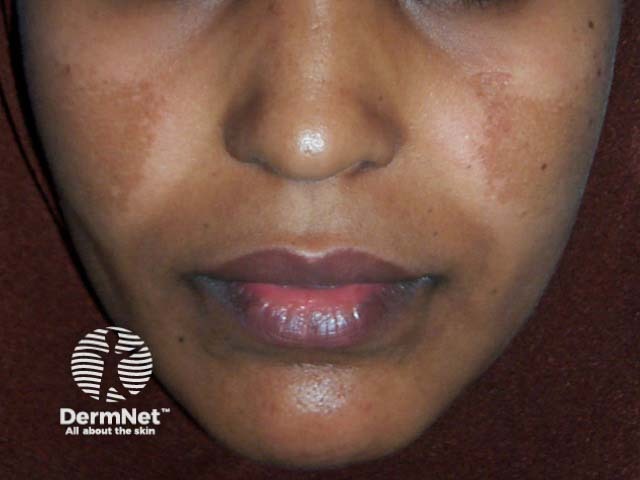
Causas e Agravantes Que Pioram o Melasma: O Que Leva Uma Pessoa a Ter Melasma?
Suas causas são multifatoriais e complexas. Os melanócitos (células da epiderme responsáveis por produzir e distribuir a melanina, o pigmento que dá cor à pele, aos pelos e protege contra a radiação solar), são hiper-reativos a diversos estímulos.
A pesquisa do Dr. Hélio Miot, publicada nos Anais Brasileiros de Dermatologia, destacou o papel crucial dos fibroblastos (células do tecido conjuntivo responsáveis por fabricar o colágeno) na patogênese do melasma, indo além da simples hiperatividade dos melanócitos. Ele demonstrou que os fibroblastos nas áreas com melasma apresentam um estado de ativação crônica e senescência, promovendo um microambiente inflamatório. Tais fibroblastos senescentes liberam substâncias que estimulam de forma persistente os melanócitos a produzirem mais pigmento, agindo como “fábricas de melanina”. Essa descoberta redefiniu o melasma como uma foto-e/ou senescência dérmica e sugeriu que os tratamentos devem focar também na modulação do ambiente dérmico, e não apenas na célula pigmentar.
1. Radiação Solar e Luz Visível
Este é o fator mais importante e o principal gatilho para a recorrência das manchas
Radiação Ultravioleta (UV):
Causa o dano direto ao DNA e estimula a produção de melanina.
Luz Visível (LV):
A luz das telas e lâmpadas piora o melasma?
Luz visível é a luz que nos permite enxergar. A luz visível, especialmente proveniente do sol, pode agravar o melasma, mas a contribuição da luz de dispositivos eletrônicos e fontes artificiais é mínima nas condições habituais de exposição. A luz visível, em particular a luz azul de alta energia (HEVL), induz melanogênese e pode piorar a hiperpigmentação do melasma, sendo a exposição solar a principal fonte de radiação relevante. Fontes artificiais, como LEDs e telas de dispositivos eletrônicos, emitem doses significativamente menores de luz azul em comparação ao sol, mas podem contribuir de forma cumulativa em indivíduos suscetíveis.
Estudos clínicos e experimentais demonstram que a exposição à luz visível pode escurecer lesões de melasma, justificando o uso de fotoproteção ampla, especialmente filtros solares com cor ou contendo óxidos de ferro, que protegem contra HEVL e melhoram o controle da doença. No entanto, a literatura atual não identifica a luz azul emitida por dispositivos eletrônicos como fator relevante para agravamento do melasma em condições reais de uso, pois a dose emitida é muito inferior à da luz solar, e estudos epidemiológicos não encontraram associação entre tempo de tela e gravidade do melasma. Portanto, a recomendação de fotoproteção deve priorizar a exposição solar, sendo o risco relacionado a dispositivos eletrônicos considerado desprezível na prática clínica.
2. Fatores Hormonais
Gravidez: O melasma é frequentemente chamado de “máscara da gravidez” (cloasma).
Contraceptivos Orais: Podem desencadear ou agravar a condição devido à presença de estrogênio e progesterona.
Terapia de Reposição Hormonal (TRH): Também pode estar associada ao surgimento das manchas.
3. Genética
Pessoas com histórico familiar de melasma têm maior probabilidade de desenvolvê-lo.
4. Inflamação Crônica e Calor
O calor, atrito e o uso de produtos irritantes podem gerar inflamação que estimula a pigmentação e o surgimento ou piora do quadro.

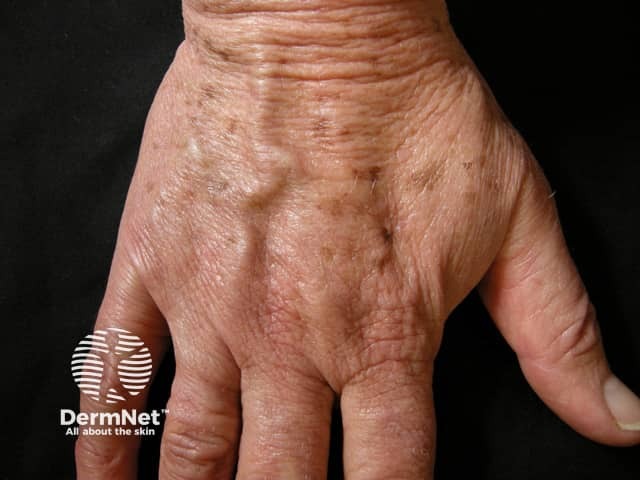
Melasma vs. Melanoses Solares. O que pode ser confundido com melasma?
O melasma e as melanoses solares (ou lentigos solares) são ambas hiperpigmentações comuns, mas suas características e abordagens de tratamento são distintas, o que pode gerar confusão no diagnóstico.
- As melanoses solares são manchas marrons bem delimitadas, surgindo em áreas de dano solar crônico, como dorso das mãos e face, e representam um aumento no número de melanócitos.
- Já o melasma é caracterizado por manchas castanhas com contornos mais irregulares e geográficos, sendo predominantemente simétricas e resultantes da hiperatividade dos melanócitos (aumento da produção de pigmento).
A Base do Tratamento: Prevenção e Proteção Solar
O Enfoque Especial no Uso de Filtros Solares
Para pacientes com melasma, a fotoproteção deve ir além dos filtros solares químicos tradicionais:
- Proteção de Amplo Espectro e Alto FPS: FPS mínimo de 50 e alta proteção UVA.
- Proteção contra Luz Visível e Infra Vermelho: são radiações que também pioram as manchas.
- Filtros Físicos: Dióxido de titânio e óxido de zinco, essenciais para a estabilidade do filtro solar.
- Protetor com Cor: Pigmentos de ferro aumentam a proteção contra luz visível.
- Medidas Complementares: Chapéus, óculos escuros: barreiras físicas de proteção ao sol.
Neste artigo eu falo mais sobre o uso dos filtros solares e outras medidas de fotoproteção. Confira!
Por que o melasma piora na praia, mesmo usando protetor solar?
É muito comum o melasma escurecer após dias de praia, mesmo em quem “passou bastante filtro”. Isso acontece porque o problema não depende só do sol direto.
1️⃣ O protetor solar não bloqueia todos os tipos de radiação
A maioria dos filtros protege bem contra UVA e UVB, mas na praia a pele também recebe luz visível e infravermelha, que estimulam os melanócitos. Essas radiações atravessam nuvens, não causam queimadura e mesmo assim escurecem o melasma.
2️⃣ Quantidade insuficiente e reaplicação inadequada
Na rotina real, quase ninguém usa a quantidade correta de filtro no rosto. Além disso, água do mar, suor e toalha removem o produto, reduzindo rapidamente a proteção. Sem reaplicação frequente, a pele fica desprotegida por horas.
3️⃣ O calor piora o melasma, mesmo sem sol direto
O calor dilata vasos, aumenta a inflamação da pele e estimula a produção de pigmento, agravando o melasma. Por isso, mesmo na sombra ou em dias nublados, o rosto pode escurecer na praia.
4️⃣ Reflexão da luz pela areia e pela água
A areia clara e o mar funcionam como espelhos, refletindo radiação para o rosto. Isso aumenta muito a carga total de luz recebida pela pele, inclusive em áreas que a pessoa acha que estão protegidas.
No melasma, proteger-se do sol vai além do protetor: envolve fotoproteção completa e estratégias específicas.
O melasma tem cura?
O melasma é uma condição crônica caracterizada por manchas escuras na pele, especialmente no rosto, e não tem uma cura definitiva, mas sim controle. Isso ocorre porque os melanócitos (células que produzem o pigmento) permanecem hiper-reativos, podendo ser reativados a qualquer momento por estímulos externos. O tratamento visa clarear as manchas e impedir que novas surjam, exigindo disciplina contínua, principalmente no uso do protetor solar.
Os principais gatilhos para o reaparecimento são a exposição solar, o calor excessivo e alterações hormonais. O uso rigoroso de protetor solar de amplo espectro é o pilar fundamental para manter os resultados. Mesmo após o desaparecimento visual das manchas, a manutenção é necessária para evitar a recidiva. Portanto, embora não haja uma “solução final”, é perfeitamente possível manter a pele uniforme com o acompanhamento adequado.
Tratamentos Clareadores Tópicos Disponíveis
O pilar do tratamento do Melasma Tratamentos e Cuidados é a combinação de despigmentantes.
1. Hidroquinona (HQ)
Mecanismo de Ação: Inibe a tirosinase e reduz a produção de melanina.
Uso: Concentrações entre 2% e 5%.
Limitações: Uso deve ser restrito para evitar ocronose (uma condição rara de descoloração azul-escura ou marrom-acinzentada de tecidos como pele, cartilagens e olhos, causada pelo acúmulo de um pigmento escuro, chamado ácido homogentísico, devido, entre outras causas, pelo uso prolongado de certas substâncias como cremes clareadores à base de hidroquinona – ocronose exógena) e irritação.
2. A Fórmula de Kligman: o melhor creme para o Melasma.
Ela foi desenvolvida pelo dermatologista norte-americano Dr. Albert Kligman e utiliza um regime de terapia tripla que ataca a hiperpigmentação através de diferentes mecanismos. Apesar do seu uso exigir cuidados, é historicamente considerada o tratamento com maior eficácia, combinando três agentes:
- Hidroquinona: atua inibindo a enzima tirosinase, essencial para a síntese de melanina. Em altas concentrações, também pode ter um efeito citotóxico (destruidor) nos melanócitos hiperativos.
- Tretinoína: acelera a renovação da epiderme (camada superior da pele), promovendo a eliminação dos queratinócitos carregados de melanina. Além disso, a tretinoína ajuda a aumentar a penetração dos outros dois ativos na pele.
- Corticosteroide: reduz a irritação e a inflamação que são frequentemente causadas pela hidroquinona e pela tretinoína. Essencialmente, ele minimiza a dermatite de contato e, crucialmente, inibe a inflamação que poderia, por si só, estimular a produção de melanina (hiperpigmentação pós-inflamatória ou efeito rebote).
Seu uso exige cautela. Os principais riscos são:
Fotossensibilidade Extrema: A pele fica mais sensível diante da radiação, transformando qualquer descuido com o sol em uma nova queimadura ou mancha.
Irritação e Sensibilidade: É comum causar vermelhidão, descamação e ardor, deixando a pele “viva” e muito reativa a qualquer produto.
Ocronose Exógena: O risco mais grave do uso prolongado de hidroquinona, resultando em manchas azuladas ou acinzentadas irreversíveis na pele.
Atrofia Cutânea e acne: O corticoide da fórmula pode afinar a pele, tornando-a frágil e propensa ao aparecimento de pequenos vasos (telangiectasias) e lesões semelhantes a acne. Outro risco é o surgimento de Dermatite Perioral desencadeada pelo uso do corticóide tópico.
Leia mais em: Dermatite Perioral: O Guia Completo sobre Causas, Sintomas e Tratamentos Baseado em Evidências
3. Outros Ativos Despigmentantes Essenciais
- Ácido Tranexâmico: Tópico ou oral (ver abaixo).
- Thiamidol: ativo despigmentante de ponta que ganhou destaque por sua alta especificidade e potência no tratamento do melasma e de outras hiperpigmentações. Desenvolvido após rigorosa pesquisa e triagem molecular, o Thiamidol demonstrou ser um inibidor extremamente eficaz e seletivo da enzima tirosinase humana, que é a enzima-chave na produção de melanina. Sua superioridade reside na capacidade de se ligar ativamente ao sítio da tirosinase, bloqueando-a de forma mais eficiente do que muitos outros agentes não-hidroquinona. É bem tolerado pela pele, tornando-o ideal para o uso contínuo em produtos de manutenção e prevenção. A inclusão do Thiamidol em rotinas diárias tem se mostrado uma estratégia robusta para clarear as manchas existentes e prevenir o seu reaparecimento, sem os riscos associados a tratamentos mais agressivos.
- Ácido Kójico: O ácido kójico atua como um potente agente despigmentante que foca diretamente na interrupção da síntese de melanina na fonte. Ao penetrar nas camadas da pele, ele age inibindo a tirosinase, uma enzima fundamental para a formação do pigmento, além de possuir propriedades quelantes que impedem a oxidação necessária para o escurecimento das manchas. Diferente de outros clareadores mais agressivos, o ácido kójico oferece a vantagem de ser menos irritante, permitindo um tratamento contínuo que não apenas clareia as áreas hiperpigmentadas existentes, mas também previne que o excesso de sol ou estímulos hormonais resultem em novas marcas, sendo uma alternativa segura e derivada de fontes naturais para o manejo do melasma a longo prazo.
- Niacinamida: A niacinamida, também conhecida como vitamina B3, desempenha um papel estratégico no tratamento do melasma ao focar na logística do pigmento dentro da pele. Em vez de interromper a fabricação da melanina, ela trabalha impedindo que as bolsas de pigmento já formadas sejam transferidas dos melanócitos para as células da superfície, mantendo a tonalidade da pele mais uniforme. Além dessa função clareadora por bloqueio de transferência, sua natureza multifuncional fortalece a barreira cutânea e reduz a inflamação local, o que é crucial, já que o melasma é uma condição que piora drasticamente quando a pele está inflamada ou fragilizada. Por ser um ativo extremamente estável e hidratante, ela é frequentemente utilizada para suavizar a textura da pele enquanto auxilia no clareamento de forma gentil e eficaz.
- Ácido Azeláico: O ácido azelaico é um despigmentante tópico muito valorizado no tratamento do melasma devido ao seu mecanismo de ação multifacetado e excelente perfil de segurança. Ele atua como um inibidor da enzima tirosinase, fundamental na produção de melanina, e possui também propriedades anti-inflamatórias e antioxidantes que ajudam a acalmar o microambiente dérmico cronicamente ativado. É particularmente útil para pacientes com pele sensível ou intolerância à hidroquinona, sendo seguro para uso prolongado e durante a gravidez. Geralmente, é prescrito em concentrações de 15% a 20%.
- Cisteamina: A cisteamina é uma molécula relativamente recente no arsenal terapêutico do melasma, representando uma alternativa promissora e potente aos despigmentantes tradicionais, como a hidroquinona. Sua eficácia é comparável à da hidroquinona em alguns estudos, mas com um perfil de segurança vantajoso, pois não apresenta risco de ocronose exógena. A cisteamina age principalmente como um inibidor potente da tirosinase e também possui significativa atividade antioxidante. É aplicada topicamente, geralmente em cremes com concentração de 5%, e deve ser mantida na pele por um curto período de contato inicial, seguido de remoção e hidratação, minimizando a irritação. Embora tenha um odor sulfuroso característico, a cisteamina é uma excelente opção para o tratamento e manutenção do melasma, com boa tolerância a longo prazo.
Aviso importante (Disclaimer)
De acordo com as políticas atuais do Google para conteúdos de saúde, não é mais permitido citar, recomendar ou detalhar o uso de medicamentos controlados em textos médicos de caráter educativo publicados na internet. Por esse motivo, os conteúdos apresentados utilizam linguagem informativa geral, sem menção a nomes comerciais ou princípios ativos de uso restrito.
As informações aqui descritas têm finalidade exclusivamente educativa e não substituem a consulta médica. Toda conduta, diagnóstico ou tratamento deve ser avaliado, indicado e acompanhado por um médico, considerando as características individuais de cada paciente.
Nenhuma decisão terapêutica deve ser tomada com base apenas neste conteúdo.
Últimas novidades científicas para o tratamento do melasma.
1. O Papel do Ácido Tranexâmico Oral
Estudos recentes mostram eficácia no melasma resistente, agindo na via inflamatória e vascular. O ácido tranexâmico oral emergiu como um tratamento adjuvante altamente eficaz para o melasma refratário, com eficácia comprovada na redução da pigmentação ao inibir a via da plasmina, que estimula os melanócitos e a vascularização.
Sua principal indicação é para o quadro moderado a grave que não responde bem a tratamentos tópicos. A contraindicação mais crítica é a presença de histórico de trombose, embolia, doenças tromboembólicas, ou uso de contraceptivos orais com alto risco de coágulos, devido ao potencial de aumentar o risco de trombose.
Geralmente, é bem tolerado em baixas doses; os efeitos colaterais mais comuns são leves distúrbios gastrointestinais. Seu uso, porém, deve ser sempre monitorado por um dermatologista.
2. Despigmentantes e Antioxidantes Orais
Polypodium Leucotomos tem ganhado destaque por oferecer fotoproteção sistêmica.
3. Foco na Barreira Cutânea
Produtos reparadores (ceramidas, ácido hialurônico) são essenciais para evitar efeito rebote.
Resumo e Perspectiva
O Melasma é uma condição crônica que requer gerenciamento contínuo. O sucesso envolve:
- Fotoproteção constante.
- Agentes clareadores eficazes.
- Procedimentos realizados com cautela.
- Terapias orais adjuvantes.
A chave é a paciência e o acompanhamento regular com um dermatologista.


Preciso de um tratamento para o melasma já fiz de tudo e não resolveu já fiz procedimento caros tratamento caros e nada resolveu
Entendo que isso é desanimador, principalmente após investir tempo e dinheiro sem ver o resultado que você esperava.
O melasma é uma condição crônica, então o foco não é “curar”, e sim controlar com estratégias certas e constância.
Com ajuste fino de fotoproteção, clareadores adequados e, em alguns casos, medicação oral, geralmente conseguimos melhorar bastante.