A dermatite atópica é uma doença inflamatória crônica da pele que causa coceira intensa, vermelhidão e ressecamento, sendo comum em dobras do corpo. Ela surge quando a barreira de proteção da pele é fragilizada, permitindo a perda de água e a entrada de irritantes.
Embora ainda não se fale em uma cura definitiva, é perfeitamente possível manter a doença sob controle e viver sem crises através de um tratamento constante. Os principais gatilhos incluem o uso de sabonetes agressivos, banhos muito quentes, contato com poeira, pólen e até variações bruscas de temperatura ou estresse emocional.
O pilar central do tratamento é a hidratação intensa com cremes reparadores, que “selam” a pele, associada ao uso de anti-inflamatórios tópicos em momentos de descamação e coceira intensa. Identificar o que ataca a sua pele e manter a disciplina na rotina de cuidados são os segredos para recuperar o conforto e a saúde cutânea.
Seu controle baseia-se na compreensão de 11 pilares, destacados abaixo.
Pontos Principais

1. O que é a dermatite atópica?
A dermatite atópica, também conhecida como eczema atópico, é uma doença de pele inflamatória, crônica e não contagiosa. Ela se manifesta através de lesões na pele e coceira intensa, com períodos de melhora e piora (crises).
Fatos essenciais sobre a DA. O que provoca a Dermatite Atópica?
- Prevalência: É uma das doenças de pele mais comuns, com uma prevalência que varia em diferentes estudos, mas que pode afetar de 8% a 20% das crianças em alguma fase da vida. Embora seja mais frequente na infância, também pode persistir ou iniciar na vida adulta, afetando de 1% a 3% desta população.
- Causas da Dermatite Atópica: A dermatite atópica não tem uma causa única. Ela é o resultado de uma interação complexa entre diversos fatores:
- Genética: Existe uma forte predisposição familiar. Se pais ou irmãos têm dermatite atópica, asma ou rinite alérgica, a chance de uma criança desenvolvê-la é maior.
- Barreira da Pele: A pele de quem tem a dermatite atópica possui uma barreira de proteção estruturalmente deficiente.
- Sistema Imunológico: Ocorre uma resposta exagerada do sistema imune a estímulos que, em outras pessoas, seriam inofensivos.
- Fatores Ambientais: Agentes presentes no ambiente podem desencadear ou agravar as crises.
Entender por que a pele atópica é diferente é o primeiro e mais importante passo para aprender a cuidar dela da maneira correta e, assim, assumir o controle da doença.
2. Por Que a Pele Atópica É Diferente?
Para compreender a dermatite atópica, precisamos primeiro falar sobre a barreira cutânea. Imagine a camada mais externa da pele saudável como uma parede de tijolos (as células da pele) perfeitamente unidos por um cimento forte e coeso (os lipídios, como as ceramidas). Essa parede é impermeável, mantendo a hidratação dentro do corpo e os agressores externos, como bactérias e alérgenos, do lado de fora.
Na pele com dermatite atópica, essa parede é como se tivesse um cimento falho. Há uma diminuição de componentes essenciais, como as ceramidas, e de uma proteína chamada filagrina, que ajuda a manter a estrutura dos “tijolos”. Com isso, a barreira se torna permeável, resultando em duas consequências principais:
Consequências principais
- Perda de Água: A pele perde água para o ambiente de forma acelerada, um fenômeno chamado perda de água transepidérmica. Isso a torna cronicamente seca e ressecada (xerose).
- Entrada de “Invasores”: Irritantes, alérgenos (como ácaros da poeira) e micro-organismos conseguem penetrar mais facilmente na pele.
- Dermatite de Contato Alérgica: A dermatite de contato alérgica (DCA) é uma reação inflamatória da pele que ocorre quando o sistema imunológico identifica uma substância específica como uma ameaça. Diferente da irritação comum, ela é uma resposta de “memória” do corpo a algo com que você já teve contato antes. Pacientes com dermatite atópica (DA) possuem uma predisposição significativamente maior para desenvolver dermatite de contato alérgica devido ao comprometimento crônico da barreira cutânea.
Na DA, a pele mais permeável facilita a penetração profunda de substâncias irritantes e alérgenos, como metais, fragrâncias e conservantes. Essa exposição facilitada hiperestimula o sistema imunológico, que já é naturalmente mais reativo nesses indivíduos, levando à sensibilização.
Além disso, o uso frequente de múltiplos cremes e pomadas terapêuticas aumenta o contato prolongado com potenciais sensibilizantes químicos. Com o tempo, o corpo passa a identificar essas substâncias como ameaças, desencadeando reações alérgicas inflamatórias mesmo após contatos mínimos. Portanto, o controle da dermatite atópica não envolve apenas hidratar, mas também selecionar produtos hipoalergênicos para evitar essa complicação secundária.
A Dermatite Atópica é contagiosa?
A dermatite atópica não é uma doença contagiosa, portanto, não é transmitida pelo toque, abraço ou compartilhamento de objetos. Ela é uma condição genética e hereditária, causada por uma falha na barreira de proteção da pele, que a torna extremamente seca e sensível a agentes externos.
O aspecto de vermelhidão, descamação ou feridas é apenas uma reação inflamatória do sistema imunológico a gatilhos como poeira, pólen, calor ou estresse. É fundamental combater o estigma social, pois o isolamento causado pelo medo de “contágio” gera um impacto emocional severo no paciente. A convivência é totalmente segura; o que quem tem dermatite realmente precisa é de empatia e hidratação, nunca de afastamento.
Agora que entendemos a raiz do problema e que a DA não é contagiosa, vamos aprender a reconhecer como ele se manifesta no dia a dia.
3. Como a Dermatite Atópica se Manifesta? (sintomas da DA)
As características da doença mudam bastante conforme a idade. São essas características que permitem que o diagnóstico da dermatite atópica seja “clínico”, ou seja, feito pelo médico com base na aparência e na localização das lesões, nos sintomas relatados (especialmente a coceira) e na história pessoal e familiar do paciente.
É importante dizer que não existe um exame de sangue ou teste específico para diagnosticar a dermatite atópica.
Faixa etária — principais características das lesões
| Faixa Etária | Principais Características das Lesões |
|---|---|
| Infância (0-2 anos) | As lesões são mais “úmidas” (exsudativas), com vermelhidão, pequenas bolhas e crostas. Aparecem principalmente no rosto (bochechas), couro cabeludo e tronco. |
| Crianças/Adolescentes (2-16 anos) | As lesões tornam-se mais secas, crônicas e localizadas. Acometem tipicamente as áreas de dobras, como a parte de trás dos joelhos e a frente dos cotovelos. A pele pode ficar mais espessa (liquenificação) devido ao ato de coçar. |
| Adultos | A apresentação é mais variável, podendo se manifestar como um eczema crônico nas mãos, pescoço, rosto e parte superior do tronco. A pele é geralmente muito seca e espessa nas áreas afetadas. |
Estágios temporais das lesões:
- Agudo: Pele avermelhada, inchada, com bolhas pequenas e secreção (“pele úmida”).
- Subagudo: Vermelhidão e inchaço menos intensos, com formação de crostas e descamação.
- Crônico: Pele espessa, endurecida e ressecada (liquenificação), com marcas de coceira evidentes.
O sintoma mais universal e incômodo é o prurido (coceira). Ele é tão central para a doença que é considerado um critério diagnóstico maior: se não coça, talvez não seja é dermatite atópica. Uma vez que o diagnóstico é confirmado, o tratamento eficaz se baseia em uma estratégia completa e consistente.
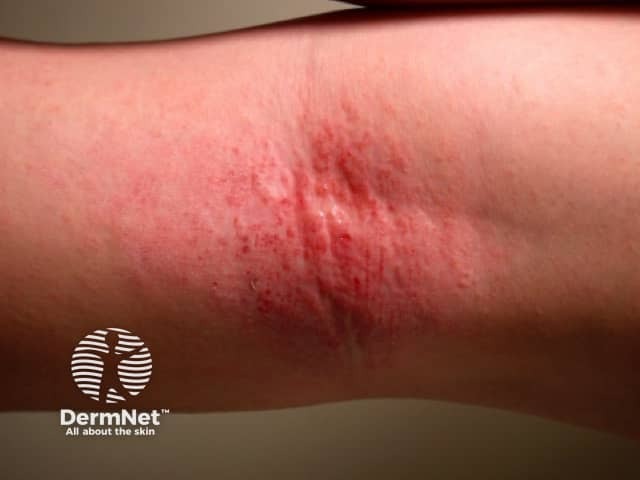
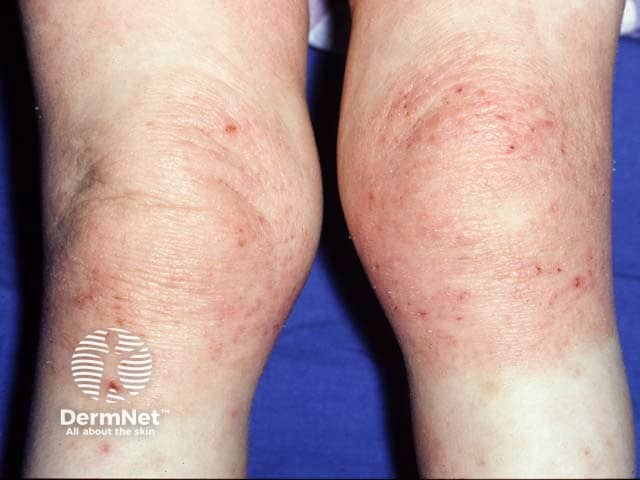
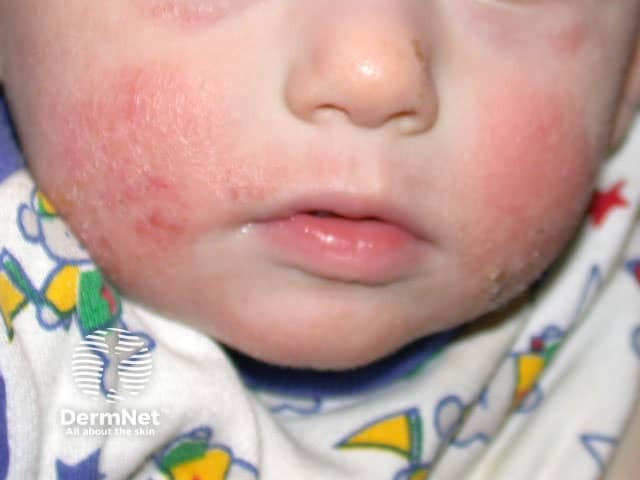
A dermatite atópica dá manchas brancas?
A relação entre a dermatite atópica e a manchas brancas mal delimitadas (conhecidas como Pitiríase Alba) é extremamente comum. Na verdade, na medicina, consideramos a pitiríase alba como uma das principais manifestações secundárias ou estigmas da pele atópica.
A pitiríase alba não é uma doença isolada, mas sim o resultado de um processo inflamatório leve em uma pele que já é biologicamente mais vulnerável.
- A Barreira Cutânea Fragilizada: A pele atópica tem uma deficiência natural de filagrina (uma proteína essencial para a barreira da pele) e de lipídeos. Isso causa um ressecamento crônico (xerose).
- Inflamação Subclínica: Devido a essa barreira aberta, o vento, o sol, o sabonete e o atrito causam uma inflamação leve e invisível a olho nu.
- O “Bloqueio” da Melanina: Quando a pele passa por essa inflamação leve e descama, os melanócitos (células que produzem a cor da pele) sofrem um “atordoamento” temporário e reduzem a transferência de melanina para as células da superfície.
- O Efeito do Sol: As manchas costumam aparecer ou ficar mais visíveis no verão. O sol bronzeia a pele normal ao redor, enquanto a área que sofreu a inflamação leve não bronzeia, gerando o aspecto esbranquiçado (hipocromia).
Leia mais sobre a Pitiríase Alba em: Manchas Brancas no Rosto das Crianças: Entenda a Pitiríase Alba, suas causas e Tratamentos.
A dermatite atópica tem cura?
A dermatite atópica (DA) é uma condição desafiadora sem um medicamento que garanta uma cura definitiva, mas o cenário atual é muito mais esperançoso do que era há uma década.
Aqui está uma explicação clara sobre como a doença funciona hoje:
1. Não tem “cura”, mas tem controle total
A dermatite atópica é uma condição genética e inflamatória crônica. Dizer que ela não tem cura significa que a predisposição da pele para ser mais sensível e seca continua lá. No entanto, o objetivo do tratamento moderno não é apenas “remediar” as crises, mas sim deixar a pessoa assintomática.
Com o tratamento correto, é possível viver sem coceira, sem feridas e com a pele íntegra, como se a doença não estivesse ali.
2. A revolução dos novos medicamentos
Nos últimos anos, a medicina deu um salto gigantesco no tratamento da DA. Saímos da era em que só tínhamos cremes de corticóide, hidratantes e imunossupressores.
- Imunobiológicos: São medicamentos modernos que agem especificamente na via da inflamação que causa a dermatite, sem baixar a imunidade geral do corpo.
- Inibidores de JAK: Medicamentos em comprimidos que bloqueiam o “interruptor” da coceira e da inflamação de forma muito rápida e eficaz.
- Novas fórmulas tópicas e estratégias de tratamento: Cremes e pomadas sem corticoides que podem ser usados por longos períodos com muito mais segurança. O Tratamento Pró-Ativo nos permite controlar as crises por um maior tempo.
3. O fator tempo: a “remissão”
Uma notícia muito positiva é que a dermatite atópica tem um comportamento que chamamos de história natural de melhora.
- Na infância: A grande maioria das crianças (cerca de 80%) apresenta uma melhora significativa ou até o desaparecimento total dos sintomas ao chegar na adolescência ou fase adulta.
- Fase adulta: Mesmo quem continua com a condição na vida adulta costuma ter fases de remissão prolongada, onde a doença “adormece” por anos.
Sou adulto e tenho Dermatite Atópica!
A dermatite atópica (DA) no adulto pode ser uma continuação de um quadro iniciado na infância ou, em alguns casos, surgir pela primeira vez após os 12 ou 18 anos, dependendo da fonte. Embora a base da doença seja a mesma — uma falha na barreira cutânea e uma resposta imune exagerada — a forma como ela se manifesta no corpo muda significativamente com a idade.
Aqui estão as principais diferenças entre as duas:
a. Localização das Lesões
- Na Infância: As lesões costumam ser mais agudas e úmidas. Em bebês, aparecem muito no rosto (bochechas) e superfícies extensoras (frente dos joelhos e cotovelos). Conforme a criança cresce, a inflamação migra para as dobras (atrás do joelho e dobra do braço).
- No Adulto: A pele tende a ser mais seca e espessa. As áreas mais afetadas são o rosto, pescoço, mãos e pés, além das dobras dos membros. A dermatite nas mãos é um marcador clássico da DA no adulto.
b. Aparência da Pele (Liquenificação)
No adulto, devido ao tempo prolongado de inflamação e ao ato de coçar crônico, a pele passa por um processo chamado liquenificação: ela se torna mais grossa, rígida e com os sulcos naturais muito acentuados, assemelhando-se ao aspecto de um couro ou tronco de árvore. Na infância, a pele é geralmente mais avermelhada e com crostas.
c. Impacto Psicossocial
Enquanto na infância o foco é o controle das crises para o crescimento saudável, no adulto a DA traz um impacto severo na qualidade de vida profissional e social. O prurido (coceira) intenso muitas vezes causa privação de sono, o que pode levar a quadros de ansiedade e depressão com maior frequência do que em crianças.
Existe algum creme que seja “o melhor” para a Dermatite Atópica?
Para a Dermatite Atópica, o “melhor” creme não é exatamente um remédio, mas sim um emoliente de alta performance. Na atopia, a sua pele tem um “defeito” na barreira de proteção (falta de filagrina e gorduras naturais), o que faz a água evaporar e os irritantes entrarem.
O que um creme precisa ter para ser “O Melhor”?
Não basta ser caro; ele precisa ter ingredientes que simulem a gordura natural da pele. Procure por estes nomes no rótulo:
- Ceramidas: São os “tijolos” que colam as células da pele.
- Niacinamida: Ajuda a acalmar a vermelhidão e estimula a produção de gorduras naturais.
- Glicerina ou Ácido Hialurônico: Para atrair umidade.
- Manteiga de Karité: Para criar uma capa protetora física.
- Atuem no microbioma (bactérias boas da pele) para evitar que a crise volte rápido.
Já usei vários hidratantes caros e nada resolveu a minha dermatite!
Costumamos iniciar o tratamento através de medidas simples e seguras que incluem o uso de hidratantes e tratamentos tópicos, mas, quando o quadro é mais intenso ou não melhora apenas com cremes e tratamentos locais, avançamos de forma gradual no terapêutica. Na verdade, utilizamos um “protocolo de tratamento” escalonado (ver abaixo).
Nessas situações em que o tratamento tópico não funciona, lançamos mão de medicações sistêmicos, fototerapia ou até medicamentos injetáveis (biológicos), que costumam trazer bons resultados nos casos moderados a graves.
A dermatite atópica dá alergia a picada de inseto?
A relação entre o prurigo estrófulo (também conhecida como “alergia a picada de inseto” e a dermatite atópica (DA) é bastante estreita, uma vez que ambas as condições compartilham uma base imunológica de hipersensibilidade.
Leia mais sobre o prurigo estrófulo em: Prurigo Estrófulo ou “Alergia à Picada de Insetos”: o Que Fazer? Qual é o Melhor Anti Alérgico? O Melhor Repelente? Quando Devo me Preocupar? Como Tratar? Há cura?
Aqui estão os pontos principais para entender essa conexão:
1. O Terreno Atópico
Pacientes com dermatite atópica possuem uma barreira cutânea mais frágil e um sistema imunológico reativo (perfil Th2). Isso os torna mais suscetíveis a desenvolver reações exageradas a estímulos externos, incluindo a saliva de insetos. Portanto, é muito comum que uma criança com DA também apresente episódios frequentes de estrófulo.
2. Ciclo Coceira-Coçadura
Ambas as condições são marcadas por um prurido intenso. Na dermatite atópica, a pele já é inflamada e seca; quando o estrófulo surge, a coceira nas pápulas pode levar ao trauma da pele, o que agrava as lesões de dermatite e aumenta o risco de infecções secundárias (como o impetigo).
3. Diagnóstico Diferencial e Coexistência
Às vezes, as lesões podem se confundir. No entanto, o estrófulo costuma se apresentar como pápulas firmes em áreas expostas, enquanto a DA foca em dobras (como braços e joelhos) e apresenta uma pele xerótica (seca) generalizada. É comum o médico tratar ambas simultaneamente, focando na hidratação para a DA e no controle ambiental para evitar as picadas que disparam o estrófulo.
4. Resposta Imunológica
Estudos sugerem que a sensibilização prévia característica da atopia facilita a resposta de IgE contra os antígenos dos insetos. Ou seja, o corpo do paciente atópico “reconhece” a picada como uma ameaça maior do que ela realmente é, gerando as lesões persistentes do prurigo.
Resumo Comparativo
| Característica | Prurigo Estrófulo | Dermatite Atópica |
| Causa Primária | Reação a picadas de insetos. | Defeito na barreira cutânea e genética. |
| Lesão Típica | Pápulas (caroços) firmes e isoladas. | Placas avermelhadas, descamação e secura. |
| Fator Comum | Hipersensibilidade | Hipersensibilidade |
Pacientes com Dermatite Atópica possuem “bolinhas nos braços” conhecidas como “Queratoses Pilares”
Queratoses pilares são condições genéticas benignas caracterizadas pelo acúmulo excessivo de queratina na abertura dos folículos pilosos. Esse processo obstrui os poros, resultando em pequenas pápulas ásperas e avermelhadas que conferem à pele um aspecto de “lixa”. Geralmente localizadas nos braços e coxas, elas estão associadas ao ressecamento e tendem a melhorar com hidratação intensa.
A queratose pilar e a dermatite atópica compartilham uma base genética ligada à barreira cutânea, frequentemente ocorrendo juntas no quadro de “atopia”. Ambas apresentam uma deficiência na proteína filagrina, o que compromete a retenção de umidade e a integridade da epiderme.
Na dermatite, essa falha resulta em inflamação e coceira intensa; já na queratose, causa o acúmulo de queratina nos folículos pilosos. Esse excesso obstrui os poros, gerando a textura áspera de “pele de galinha”, comum em braços e coxas. O ressecamento extremo da pele atópica agrava diretamente o aspecto das pápulas da queratose. Assim, o tratamento de ambas foca no uso de hidratantes potentes para restaurar a função protetora da pele.
4. O Protocolo do Tratamento: Uma Estratégia Completa
O tratamento da dermatite atópica não se resume a um único medicamento. Ele é uma abordagem completa, baseada em quatro pilares fundamentais que funcionam em conjunto para manter a pele saudável e controlar as crises. Pense neles como os quatro pés de uma mesa: todos precisam estar firmes para que a mesa fique estável.
- Cuidados Diários e Hidratação: É a base de tudo, a primeira e mais importante linha de tratamento. Consiste em restaurar e proteger a barreira da pele todos os dias.
- Controle da Inflamação: Focado em tratar as crises agudas, quando as lesões estão ativas, vermelhas e com coceira intensa, usando medicamentos anti-inflamatórios.
- Gerenciamento da Coceira: Estratégias para quebrar o ciclo vicioso de coceira e lesão, que é um dos maiores desafios da doença.
- Educação e Controle de Gatilhos: Aprender sobre a doença e identificar os fatores individuais que pioram as crises para poder evitá-los.
Além disso, seguimos sempre um Protocolo de Tratamento para a Dermatite Atópica
O protocolo de tratamento foca em restaurar a barreira da pele e reduzir a inflamação de forma personalizada. A base de tudo é a hidratação intensa e banhos mornos e rápidos, seguidos pelo uso de pomadas anti-inflamatórias apenas nas áreas afetadas. Para casos moderados a graves, o médico pode indicar fototerapia, imunossupressores ou medicamentos modernos, como os biológicos, que agem direto na causa da coceira. O objetivo é manter a doença em remissão, evitando o uso excessivo de corticoides e as crises frequentes.
5. Hidratação e Cuidados Diários
A hidratação não é um luxo; é a primeira linha de tratamento para todas as formas de dermatite atópica. O uso contínuo de cremes emolientes (hidratantes) é a medida mais importante para restaurar a barreira cutânea defeituosa, reduzir a secura, aliviar a coceira e diminuir o número de crises. Esse cuidado deve ser mantido todos os dias, mesmo quando a pele parece estar boa.
O momento após o banho é uma oportunidade de ouro para a hidratação, mas precisa ser feito da maneira correta.
Dicas Práticas para o Banho
- Duração: O banho deve ser rápido, entre 5 e 10 minutos. Banhos longos removem a oleosidade natural da pele.
- Temperatura da Água: Use água morna, com temperatura entre 27-30°C. A água quente resseca ainda mais a pele.
- Tipo de Sabonete: Opte por sabonetes líquidos com pH fisiológico em relação ao da pele (ácidos) ou “syndets” (sabonetes sintéticos sem detergente). Use em pequena quantidade e apenas nas áreas necessárias. Evite aplicar o sabonete nas áreas que coçam.
- Como Secar a Pele: Use uma toalha macia e seque a pele com leves batidinhas, sem esfregar.

O passo mais importante vem logo após o banho: aplique uma camada generosa de hidratante em todo o corpo nos primeiros 3 minutos após o banho, com a pele ainda levemente úmida. Isso ajuda a “selar” a água na pele, combatendo a perda de água transepidérmica e ajudando a reconstruir aquele “cimento falho” na barreira da sua pele que discutimos anteriormente.
Ao escolher um hidratante, prefira produtos desenvolvidos para pele atópica, que sejam sem fragrâncias, conservantes ou outras substâncias potencialmente sensibilizantes. O seu médico pode ajudar a escolher a melhor opção para você.
Mas o que fazer quando, mesmo com todos esses cuidados, as crises de inflamação aparecem? É aí que entra o segundo pilar do tratamento.
6. Controlando a Inflamação nas Crises
Durante as crises (ou flares), quando a pele fica vermelha, inflamada e com muita coceira, a hidratação sozinha não é suficiente. Nesses momentos, precisamos de medicamentos de uso tópico (aplicados na pele) para acalmar a inflamação e controlar os sintomas.
6.1. Corticosteroides Tópicos (“Pomadas de Corticóide”). Eles são seguros?
Os corticosteroides tópicos são a primeira linha de tratamento para controlar as crises de dermatite atópica. Eles são agentes anti-inflamatórios muito eficazes que reduzem a vermelhidão, o inchaço e a coceira, permitindo que a pele comece a se recuperar.
É completamente compreensível ter receio ao ouvir a palavra “corticóide”. Muitos pais se preocupam com os efeitos colaterais, e essa preocupação, conhecida como “esteroide fobia”, é legítima e muito comum — estudos mostram que 80,7% dos pais ou pacientes apresentam esse medo. No entanto, é crucial entender que, quando usados sob orientação médica, os corticosteroides são seguros e essenciais para o controle da doença. Efeitos colaterais, como o afinamento da pele (atrofia cutânea), ocorrem principalmente com o uso inadequado, prolongado e sem supervisão de produtos de alta potência em áreas sensíveis.
Regras de Ouro para o Uso Seguro de Corticosteroides
- Use a potência correta para a área correta: existem diferentes potências de corticosteroides. O médico indicará uma potência mais baixa para áreas de pele fina e sensível, como o rosto, pálpebras e dobras, e uma mais alta para áreas de pele mais espessa.
- Use pelo tempo recomendado pelo médico: esses medicamentos são usados para controlar a crise. O tratamento geralmente dura de alguns dias a semanas, até a melhora da lesão, e não deve ser contínuo indefinidamente sem orientação.
- Aplique a quantidade certa: uma fina camada é suficiente. O método da “ponta do dedo” é um guia prático e útil. A quantidade de creme que cobre a ponta do dedo indicador de um adulto (da dobra da articulação até a ponta) é suficiente para tratar uma área equivalente a duas palmas da mão.
Tratamento Pro-ativo:
Para pacientes com crises frequentes, o médico pode indicar a terapia proativa, que consiste em aplicar o corticosteroide em baixa frequência (geralmente 2 vezes por semana) nas áreas onde as lesões costumam aparecer, mesmo quando a pele está boa. Isso ajuda a prevenir novas crises.
6.2. Inibidores da Calcineurina Tópicos
Os inibidores da calcineurina são uma alternativa aos corticosteroides e representam a “segunda linha” de tratamento para as crises. Embora sejam considerados “segunda linha” no tratamento geral, eles são frequentemente a primeira escolha para áreas sensíveis, como pálpebras, rosto, pescoço, genitais e dobras, pois não causam o afinamento da pele ou outros efeitos colaterais dos corticóides tópicos. Eles também agem reduzindo a inflamação, mas por um mecanismo diferente.
| Vantagens | Pontos de Atenção |
|---|---|
| ✅ Não causam afinamento da pele (atrofia), sendo seguros para uso a longo prazo. | ⚠️ Podem causar uma sensação de ardor ou queimação no local da aplicação, especialmente nos primeiros dias de uso. |
| ✅ São ideais para áreas sensíveis como o rosto, pálpebras, pescoço, genitais e dobras. | ⚠️ Pode causar rubor facial em adultos que usam bebidas alcoólicas. |
Esses medicamentos são uma excelente ferramenta, especialmente para a manutenção do controle em áreas delicadas. Agora, vamos abordar o sintoma que mais tira o sono dos pacientes: a coceira.

7. Aliviando a Coceira da dermatite atópica
A coceira na dermatite atópica não é apenas um incômodo; ela é parte central da doença e cria um ciclo vicioso coceira-lesão:
- A pele inflamada coça.
- Você coça a pele.
- O ato de coçar danifica ainda mais a barreira cutânea.
- A barreira danificada permite a entrada de mais irritantes, piorando a inflamação.
- A inflamação piora e gera mais coceira.
É importante entender que, na DA, a coceira muitas vezes não é mediada por histamina, a substância que causa a coceira em reações alérgicas comuns. Por isso, os anti-histamínicos orais (antialérgicos comuns) geralmente têm pouco efeito direto para aliviar a coceira da DA. Os de primeira geração, que causam sonolência (como a hidroxizina ou a clorfeniramina), podem ser indicados pelo médico para uso noturno, não para tratar a coceira em si, mas para ajudar o paciente a dormir melhor.
Estratégias para Reduzir a Vontade de Coçar
- Mantenha a pele sempre bem hidratada. A pele seca coça mais.
- Use roupas de algodão, que são macias, leves e permitem que a pele respire.
- Mantenha as unhas curtas para minimizar os danos à pele ao coçar.
Manter as unhas curtas, aparadas e limpas é uma medida terapêutica essencial e, muitas vezes, subestimada no manejo da Dermatite Atópica (DA).
A pele do paciente com DA possui um desequilíbrio na microbiota, sendo frequentemente colonizada pela bactéria Staphylococcus aureus. As unhas funcionam como o principal reservatório para esse microrganismo que é o principal deflagrador de crises de dermatite.
Unhas compridas ou irregulares agem como verdadeiras “lâminas”. O ato de coçar (muitas vezes involuntário ou durante o sono) causa escoriações que rompem a barreira cutânea, gerando mais dor e facilitando a entrada de outros alérgenos. Manter as unhas impecáveis quebra o ciclo “coceira-ferimento-infecção”, protegendo a integridade da pele.
Estratégia da compressa úmida (Wet wrap)
- Aplique compressas frias ou mornas e úmidas (wet wraps) nas áreas de maior coceira. Essa técnica, que acalma a pele e reduz a coceira e a intensidade das lesões, pode ser feita seguindo estes passos:
- Aplique uma camada generosa de hidratante na área afetada, eventualmente com alguma pomada prescrita pelo seu dermatologista.
- Molhe uma peça de roupa de algodão (como pijama, bandagem tubular ou atadura de algodão ortopédica) em água morna e torça o excesso.
- Vista a peça úmida sobre a pele hidratada com a pomada.
- Por cima, vista uma camada de roupa seca.
- Mantenha as compressas por algumas horas ou durante a noite, conforme orientação médica.
Quebrar esse ciclo é fundamental, e isso também envolve aprender a identificar e evitar o que pode estar provocando as crises em primeiro lugar.
8. Identificando e Evitando Gatilhos. O que piora a Dermatite Atópica?
Entender o que piora a sua pele é um passo fundamental para assumir o controle da dermatite atópica e manter a doença sob controle por mais tempo. Esses “gatilhos” variam de pessoa para pessoa, mas existem alguns culpados comuns.
Irritantes Comuns
São substâncias e fatores que irritam diretamente a pele sensível e com barreira deficiente.
- Tecidos: Lã e tecidos sintéticos (como poliéster e nylon) podem ser ásperos e causar coceira. Dê preferência a roupas de algodão.
- Suor: A transpiração excessiva pode irritar a pele. Tente manter a pele seca e fresca.
- Clima e Ambiente: Ar muito seco (comum em ambientes com ar condicionado ou aquecedor) e mudanças bruscas de temperatura podem piorar o ressecamento.
- Produtos de Higiene e Limpeza: Sabonetes agressivos, detergentes de roupa e produtos de limpeza podem remover a proteção natural da pele.
- Cosméticos: Produtos com fragrâncias e perfumes são irritantes potenciais. Escolha sempre produtos “sem perfume”.
Alérgenos
Em alguns pacientes, a exposição a alérgenos específicos pode desencadear ou piorar as crises de eczema.
- Ácaros da Poeira Doméstica: São um gatilho comum. Para reduzir a exposição:
- Use capas antiácaro para colchão e travesseiros.
- Lave roupas de cama com frequência em água quente.
- Mantenha o ambiente bem ventilado e, se possível, ensolarado.
- Alergia Alimentar: É importante destacar: dietas restritivas não devem ser feitas por conta própria. A alergia alimentar como causa da DA é mais comum em crianças pequenas com formas graves da doença. A restrição de alimentos só deve ser feita se houver uma alergia alimentar comprovada por um médico, pois dietas desnecessárias podem levar a deficiências nutricionais.
Para os casos em que a doença é mais intensa e não responde bem a esses quatro pilares, existem tratamentos mais avançados.
Alimentos fazem mal para dermatite atópica?
Muitas pessoas acreditam que a dermatite atópica é causada pela comida, mas nem sempre isso é verdade. A Academia Americana de Dermatologia alerta que tirar alimentos da dieta por conta própria pode ser um erro.
Tirar alimentos da dieta ajuda?
- Não é a regra: Na maioria das vezes, as crises de pele não são causadas pelo que você come. Por isso, não se deve fazer dietas restritivas só porque a pele está ruim.
- Alergia real é rara: Embora algumas pessoas tenham alergia alimentar e dermatite ao mesmo tempo, é pouco comum que um alimento sozinho cause uma crise de pele.
- Testes de alergia não são tudo: Não se deve parar de comer algo apenas porque um teste de laboratório deu positivo. O teste sozinho não confirma que aquele alimento ataca a sua pele.
O que fazer se você suspeita de um alimento?
Se você acha que algo específico (como leite ou glúten) piora sua pele, o caminho correto é:
- Fazer um diário: Anote tudo o que come e quando a pele piora para ver se existe um padrão.
- Teste de retirada: Sob orientação, retira-se o alimento suspeito por 4 a 6 semanas. Se a pele não melhorar nesse tempo, o culpado não é a comida e o alimento deve voltar para a dieta.
E as crianças?
Para crianças com menos de 5 anos que têm dermatite grave, os médicos só investigam alergia a leite, ovo, amendoim, trigo e soja se:
- O tratamento da pele estiver sendo feito certinho, mas não funcionar;
- A criança passar mal logo após comer o alimento.
Suplementos e Vitaminas funcionam?
Até agora, não existem provas de que tomar cápsulas de vitaminas ou óleos ajude a tratar a dermatite. Isso inclui:
- Óleo de peixe, de prímula ou de borragem;
- Vitamina D, E, B12 ou B6;
- Zinco ou polivitamínicos.
Conclusão: O melhor tratamento para a dermatite ainda é o cuidado direto com a pele (como hidratação e pomadas específicas). Mexer na comida só vale a pena em casos muito específicos e com acompanhamento médico.
9. Tratamentos Avançados para Casos Moderados e Graves
Quando a dermatite atópica é mais extensa, intensa e não melhora adequadamente com os cuidados diários e tratamentos tópicos, o dermatologista pode indicar medicamentos de uso sistêmico. Eles agem “de dentro para fora” para controlar a inflamação em todo o corpo.
9.1. Fototerapia (O tratamento que usa a luz para desinflamar)
A fototerapia é um tratamento médico que utiliza a exposição controlada à radiação ultravioleta (UV) para reduzir a inflamação na pele. Na Dermatite Atópica, ela é indicada principalmente para casos moderados a graves ou quando os cremes hidratantes e corticoides tópicos não trazem o alívio esperado.
O procedimento funciona através da emissão de ondas de luz específicas, sendo a UVB de banda estreita (Narrow Band) a mais comum e segura hoje em dia. Essa radiação penetra na epiderme e exerce um efeito imunomodulador, ou seja, ela “acalma” as células de defesa que estão atacando a própria pele, diminuindo drasticamente a coceira e o ciclo de vermelhidão.
As sessões costumam ser rápidas, durando de poucos segundos a alguns minutos, realizadas dentro de cabines com lâmpadas especiais ou com dispositivos manuais para áreas localizadas. O paciente geralmente frequenta a clínica de 2 a 3 vezes por semana, e os resultados começam a aparecer após algumas semanas de exposição gradual, permitindo que a pele cicatrize e recupere sua barreira natural.
Embora seja muito eficaz e reduza a necessidade de medicamentos orais fortes, o tratamento exige supervisão médica rigorosa. Os efeitos colaterais comuns são semelhantes a uma leve queimadura solar ou ressecamento, por isso a hidratação intensa pós-sessão é obrigatória. Além disso, o uso de proteção ocular é indispensável durante o procedimento para garantir a segurança do paciente.
9.2. Imunossupressores Sistêmicos
Esses medicamentos têm a função de acalmar a resposta exagerada do sistema imunológico que causa a inflamação na pele.
- Inibidor de Calcineurina: É uma opção eficaz para o controle rápido de crises graves e refratárias. Seu uso, no entanto, exige monitoramento médico regular da pressão arterial e da função dos rins.
- Antimetabólito antifolato (MTX): Outra opção de imunossupressor, frequentemente utilizado para o controle da doença a longo prazo, com boa segurança quando acompanhado adequadamente.
9.3. Novas Terapias: Imunobiológicos e Inibidores de JAK
Nos últimos anos, surgiram medicamentos mais modernos e precisos, que agem em alvos específicos do processo inflamatório da dermatite atópica. Eles são verdadeiros exemplos de como a ciência pode conectar o problema (a resposta imune exagerada) com a solução (bloqueio de vias específicas). Alguns deles já estão disponíveis no SUS para casos específicos.
- Imunobiológicos anti IL-4 e IL13:
- O que é: Um tratamento injetável (subcutâneo) que bloqueia a ação de duas proteínas-chave (as interleucinas IL-4 e IL-13), que são mensageiros importantes na resposta inflamatória exagerada da DA.
- Indicação no SUS: Para crianças de 6 meses a 11 anos com dermatite atópica grave que não responderam, não toleraram ou têm contraindicação ao uso da Inibidor de Calcineurina.
- Inibidor de JAK:
- O que é: Um medicamento em comprimidos (via oral) que inibe a ação de enzimas chamadas Janus Quinase (JAK), que funcionam como “interruptores” dentro das células do sistema imune que geram a inflamação.
- Indicação no SUS: Para adolescentes de 12 a 17 anos (com peso corporal de pelo menos 40 kg) com dermatite atópica grave que não responderam, não toleraram ou têm contraindicação ao uso do Inibidor de Calcineurina.
E o corticóide oral? posso usar?
O corticoide sistêmico (comprimidos ou injeções) traz um alívio quase “mágico” e imediato. No entanto, para a dermatite atópica, ele é considerado uma armadilha pelos dermatologistas.
Aqui estão os principais motivos para evitá-lo:
1. O Efeito Rebote (O principal perigo)
Este é o maior problema. Quando você interrompe o corticoide sistêmico, a inflamação costuma voltar muito mais agressiva do que estava antes. É o que chamamos de crise de rebote. Muitas vezes, a pele piora a ponto de o paciente precisar de internação, pois a inflamação se espalha pelo corpo todo de uma vez.
2. A “Falsa Cura”
O corticoide oral não trata a causa da dermatite; ele apenas “apaga o incêndio” de forma temporária. Como a dermatite atópica é uma condição crônica, o uso acaba sendo recorrente. Isso cria um ciclo de dependência onde o paciente não consegue mais ficar sem o remédio, mas o corpo vai precisando de doses cada vez maiores para o mesmo efeito.
3. Efeitos Colaterais Graves (Uso a longo prazo)
Diferente dos novos medicamentos (como os imunobiológicos), o corticoide sistêmico ataca o corpo de forma generalizada. O uso frequente pode causar:
- Aumento de peso e inchaço (retenção de líquidos).
- Pressão alta e diabetes medicamentosa.
- Osteoporose e problemas de crescimento em crianças.
- Catarata e Glaucoma.
- Erupção acneiforme: Surgimento súbito de “espinhas” iguais entre si, geralmente no rosto, peito e costas, semelhante, mas diferente da acne como conhecemos. Neste artigo eu explico as diferenças da acne para a erupção acneiforme.
- Síndrome de Cushing (alteração hormonal grave).
4. Atrofia da Pele
Mesmo sendo tomado via oral, ele afeta a produção de colágeno. A pele de quem usa muito corticoide fica fina, frágil e com estrias, o que é péssimo para quem já tem uma barreira cutânea comprometida pela dermatite.
10. Lidando com Infecções de Pele. Qual a bactéria envolvida na dermatite atópica?
A barreira cutânea danificada e as pequenas feridas causadas pelo ato de coçar tornam a pele de quem tem DA um alvo fácil para a invasão de micro-organismos. Por isso, pacientes com a condição são mais suscetíveis a infecções de pele.
| Tipo de Infecção | Como Reconhecer e O Que Fazer |
|---|---|
| Bacteriana (Principalmente por Staphylococcus aureus) | Sinais: A lesão de eczema piora, fica mais “úmida” e surgem crostas amareladas, com aspecto de “cor de mel”, ou pontos de pus. O que fazer: É fundamental procurar o médico. O tratamento requer o uso de antibióticos (tópicos ou orais) prescritos por ele para controlar a infecção. |
| Viral (Eczema Herpético) | Sinais: É uma complicação grave e urgente. Caracteriza-se pelo aparecimento súbito de pequenas bolhas dolorosas, todas do mesmo tamanho, que se espalham rapidamente sobre as áreas de eczema. Pode haver febre e mal-estar. O que fazer: Procure atendimento médico imediato. O tratamento precisa ser iniciado rapidamente com medicamentos antivirais para evitar complicações sérias. |
Reconhecer esses sinais precocemente é crucial para um tratamento rápido e eficaz.
É muito comum que pacientes com dermatite atópica (DA) também apresentem urticária. Neste artigo eu explico os detalhes da Urticária.
11. Vivendo Bem com a Dermatite Atópica: A Importância da Educação e Adesão
Entender a sua doença é o primeiro e mais importante passo para assumir o controle dela. A DA é mais do que uma doença de pele; ela pode impactar profundamente a qualidade de vida, afetando o sono, o desempenho escolar ou profissional e o bem-estar emocional devido à coceira constante e à aparência das lesões.
Lembre-se sempre dos passos para o sucesso no tratamento, que se resumem aos quatro pilares que discutimos:
- Seja consistente: A hidratação e os cuidados diários são a chave, mesmo quando a pele está boa. A prevenção é o melhor tratamento.
- Não tenha medo de tratar as crises: Use os medicamentos anti-inflamatórios assim que as lesões começarem a aparecer, conforme orientado pelo seu médico. Agir cedo evita que a crise se agrave.
- Comunique-se com seu médico: O tratamento é uma parceria. Tire todas as suas dúvidas, relate dificuldades e compartilhe suas preocupações. Um plano de tratamento bem-sucedido é aquele que funciona para você.
- Considere grupos de apoio: Compartilhar experiências com outras pessoas que convivem com a DA pode ser muito útil e reconfortante, tanto para pacientes quanto para familiares.
A jornada com a dermatite atópica é uma maratona, não uma corrida de 100 metros. Lembre-se sempre desta mensagem: a consistência no cuidado diário é mais poderosa do que qualquer crise isolada. Com o conhecimento deste guia, o tratamento correto e uma boa dose de paciência, é totalmente possível controlar a condição e ter uma excelente qualidade de vida.


Encontrei informações preciosas. Estou pesquisando c dermatologistas se o q tenho é uma DA. Digicil diagnóstico. Gostei drmsis do doutor. Vou voltar aqui e reler mtas vezes. Obg